首页 > 医疗资讯/ 正文
病例简介
【主诉】患者潘**,男性,72岁,因“阵发性心悸 20 余年”于2024年10月29日就诊于我院心脏康复门诊。
【现病史】患者于20余年前反复出现心悸,活动后(快速步行、上楼等)明显,有时呈剑突下及胸骨后烧灼样不适,无明显心前区压榨样不适,休息5~15分钟症状可减轻或消失,无明显肩部等放射不适。曾在多家医疗机构诊治,诊断“房颤、高血压病”,长期门诊随访服药(诺欣妥、利伐沙班片等),未服用复律药,未行射频消融术治疗。为进一步诊治,于2024年10月29日来我科门诊诊治。
【既往史】有“高血压病史8年”,平时口服诺欣妥等药物治疗。曾行冠脉CTA提示心肌桥(具体不详)。2020年因“左肺腺癌”病史,曾行手术治疗(具体不详)。2024年7月1日因“晕厥1次”,在佛山市南海区第八人民医院住院,最后诊断:① 短暂性脑缺血发作;② 多发性脑梗死;③ 心房颤动。否认“糖尿病”“肾病”病史,否认药物、食物过敏史,否认外伤史,否认输血史。
【个人史】出生于原籍,无地方或传染病流行区居住史,无毒物、粉尘及放射性物质接触史,生活习惯较规律,无吸烟史,无饮酒史,无冶游史,否认传染病接触史;否认放射线接触史;按时接种疫苗。
【家族史】否认糖尿病家族史,否认肾病家族史,否认冠心病家族史,否认脑梗死家族史。
【入院查体】体温36.4 ℃,脉搏77次/min,呼吸20次/min,血压132/82 mmHg。神志清晰,无特殊面容,颈静脉无充盈。双肺呼吸音清,未闻及干湿性啰音。无心前区隆起,相对浊音界无扩大,心率77次/分,心律不齐,各瓣膜听诊区未闻及杂音。腹软,无压痛及反跳痛,肠鸣音正常。无双下肢水肿。周围血管征阴性。
【辅助检查】
1. 实验室检查
血脂:总胆固醇3.38 mmol/L;甘油三酯1.16 mmol/L;高密度脂蛋白胆固醇1.36 mmol/L;低密度脂蛋白胆固醇1.95 mmol/L。
糖化血红蛋白6.0%;葡萄糖5.51 mmol/L。
尿酸310 μmol/L;肾功109.6 μmol/L;血钾4.72 mmol/L。
D二聚体230 ng/ml。
凝血功能:凝血酶原时间测定12.7 s,国际标准化比值0.94,凝血酶原活动度113.0%,活化部分凝血活酶时间39.8 s,血浆纤维蛋白原含量3.86 g/L,凝血酶时间测定16.4 s。
甲功三项:游离三碘甲状原氨酸4.10 pmol/L,游离甲状腺素11.04 pmol/L,促甲状腺激素0.761 μlU/ml。
心功酶三项:肌酸激酶379 U/L;肌酸激酶-MB同工酶 16.9 U/L;乳酸脱氢酶 177 U/L。
心肌二项:N端-B型钠尿肽前体65.7 pg/ml;肌钙蛋白T 12.2 pg/ml。
2. 24小时动态心电图:窦性心律,窦性心动过缓,短阵发作心房颤动,偶发房性早搏,短阵房性心动过速。(图1)。

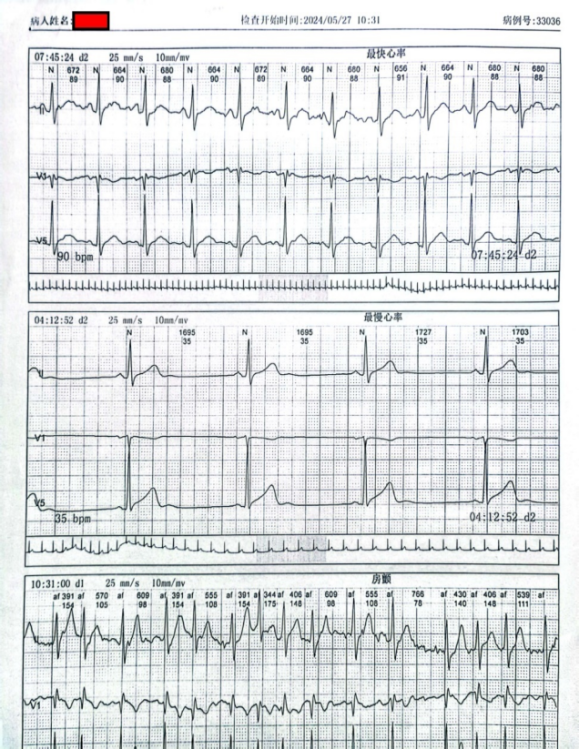
图1 患者心电图
3. 胸部CT
对比2024年3月5日胸部CT:① 左上肺术后改变。② 右肺上叶尖段、左肺下叶背段磨玻璃结节,大致同前,建议定期复查。③ 左下肺少许纤维灶,较前相仿。④ 主动脉及冠状动脉粥样硬化;心脏稍增大。⑤ 胆囊结石。(图2)

图2 患者胸部CT
4. 心脏超声
符合高血压性心脏病超声改变;左心增大;轻度二尖瓣返流;轻度主动脉瓣返流;轻度三尖瓣返流。(图3)。

图3 患者心脏超声
【诊断】
1. 阵发性心房颤动;2. 高血压病1级(极高危)。
心脏康复治疗过程
【门诊Ⅱ期康复】
评估
1. 心理评估
GAD-7:0分 PHQ-9:0分。无焦虑,无抑郁。
2. 营养评估:正常。
3. 运动评估
根据该病例做的内容选择以下诊室的评估内容。
评估内容: ① 心肺运动试验评估(图4、图5);② 单腿站立平衡试验评估;③ MRC徒手肌力评定量表;④ 柔韧性评估(表1)。

图4 患者心肺运动试验结果

图5 患者心肺运动试验九宫图
从四个部分对心肺运动实验的结果进行解读
1)整体功能
运动耐量正常,运动心功能A级(weber KT标准)。
① 呼吸交换率:RER值为1.06,用力程度:不足,原因:血压异常升高。
② 峰值摄氧量:PeakVO2 1909 ml/min,占106%pred(正常≥84%),PeakVO2 /kg 24.2ml/(min·kg)。
③ 无氧阈:AT VO2 1108ml/min,占62%pred(正常40%~80%),AT VO2 /kg 14.0ml/(min·kg)。
心脏
异常。
① 各导联ST段未见缺血型改变,可见不完全性右束支传导阻滞,恢复期可见偶发房性早搏。
② HR:Rest:59,peak:115,1分钟心率恢复为13,恢复期心率变时能力为临界状态。
③ 氧脉搏(O2 pulse)16.6 ml/beat,占131% pred(正常>80%)(运动中持续上升)。
④ 氧功率(VO2/WR)为12.51ml/(min·watt)(标准值为10)(运动中持续上升)。
⑤血压异常升高(rest:114/60 mmHg,peak:265/60 mmHg)。
肺脏
轻度限制性肺通气功能障碍,小气道功能正常。
① 呼吸储备BR:剩余35%(正常>30%),最高呼吸频率32次/分(正常<40)。
② VE/VCO2@AT 33.4(正常<30), VE/VCO2 Slope 26.57(正常<30)。
③ PetCO2(mmHg)31.3(正常>32),运动中上升小于3。
④ SpO2 运动中正常。
神经调控
① Rest:59,peak:115。
② 1分钟心率恢复为13,恢复期心率变时能力为临界状态。
③ 血压异常升高(rest:114/60 mmHg,peak:265/60 mmHg)。
平衡性、肌力、柔韧性评估等结果见表1。
表1 平衡性、肌力、柔韧性评估结果

运动评估结论
运动耐量占预计值108%,受限于收缩压异常升高。需通过有氧运动进行提升。
康复治疗

图6 患者康复时间点
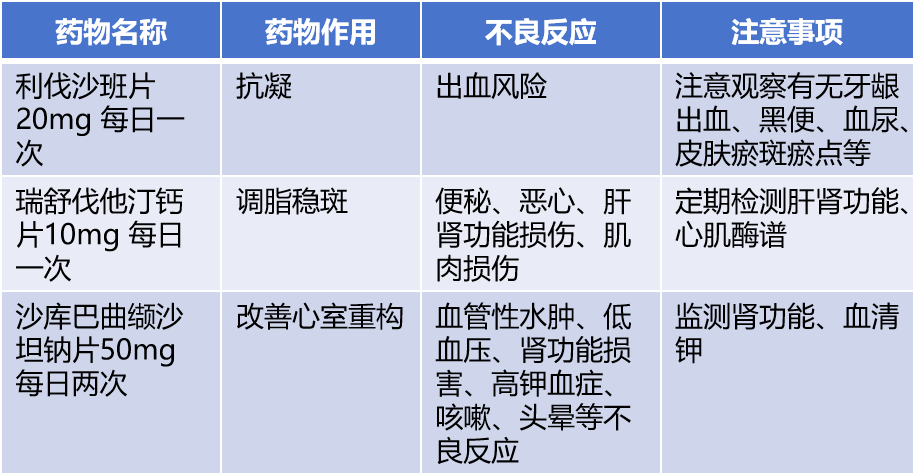
1. 药物处方(表2)
基础疾病:阵发性心房颤动。
表2 患者用药一览表
2. 心理处方
无焦虑或抑郁,暂观察,定期随诊。
3. 运动处方
有氧运动处方如下(图7、8、9)。
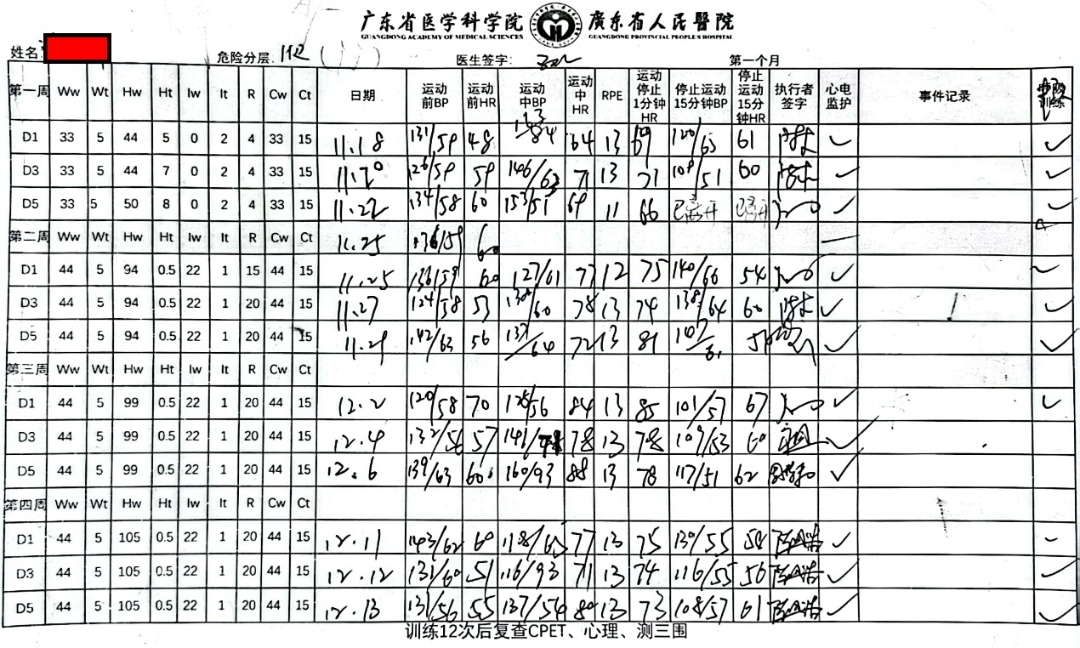
图7 患者36次HIIT运动训练处方(第1个月)

图8 患者36次HIIT运动训练处方(第2个月)
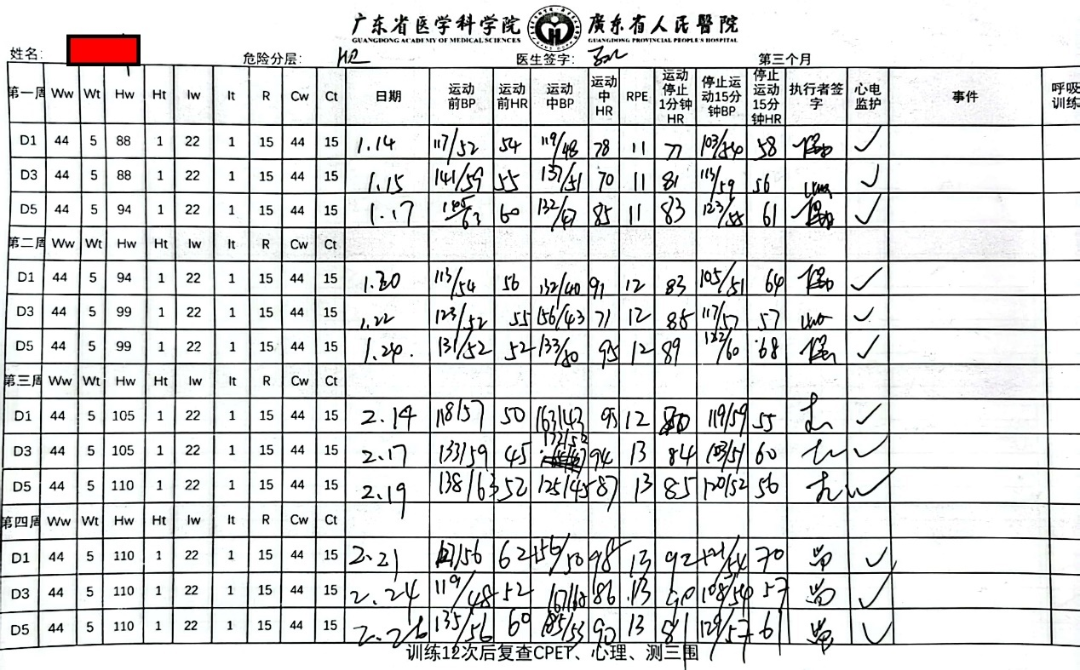
图9 患者36次HIIT运动训练处方(第3个月)
4. 营养处方
患者BMI 26.7 kg/m²(超重),建议超重者在6~12个月内减轻体重5%~10%,使BMI维持在18.5~23.9 kg/㎡,限盐,足量摄入膳食纤维。增加钾盐摄入, 每天钾盐≥4.7 g(含钾多的食物有坚果、豆类、瘦肉 及桃、香蕉、苹果、西瓜、橘子等水果以及海带、木耳、蘑菇、紫菜等)。
5. 行为处方
通过病友交流、健康教育和医患激励等措施,提升患者对健康生活方式的依从性。
效果评价
1. 患者症状:未再发心房颤动。
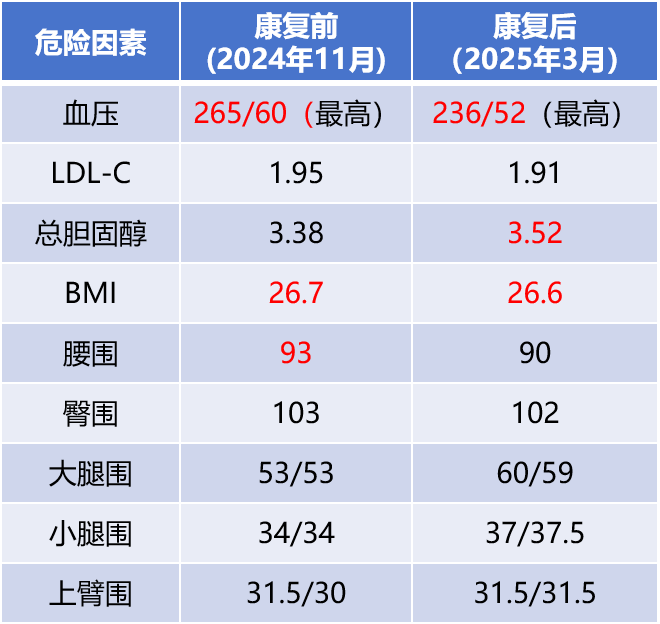
2. 相关危险因素控制情况(表3)
表3 患者危险因素康复前后控制情况对比
3. 其他客观检查结果评估
心脏超声:双房增大;轻度主动脉瓣返流;轻度三尖瓣返流;左室舒张功能减退(图10)。前后心脏彩超主要指标对比见表4。
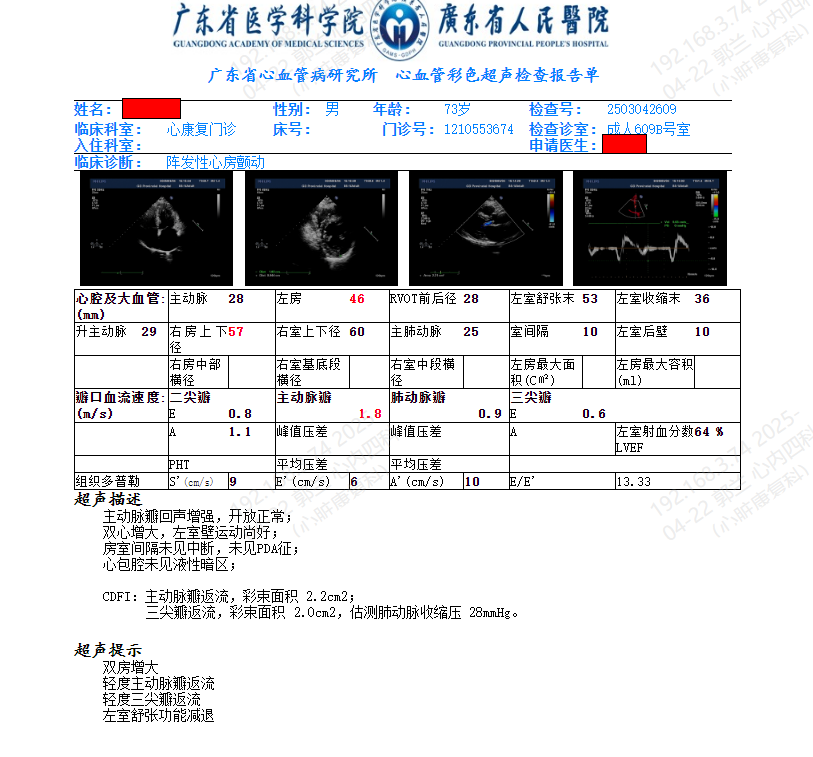
图10 患者复心脏彩超结果
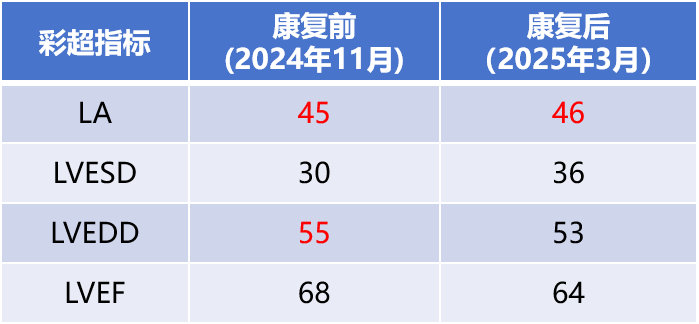
表4 患者心脏彩超主要指标康复前后对比
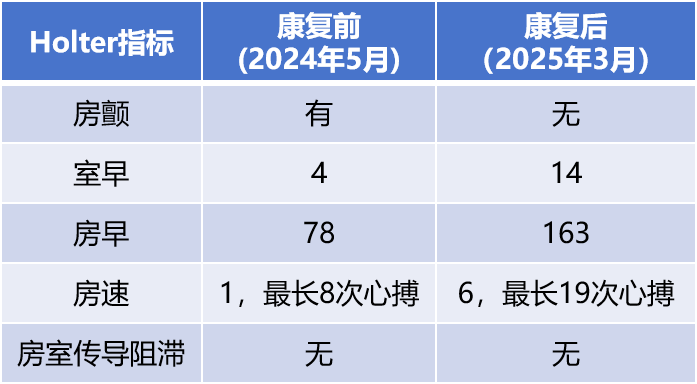
动态心电图(图11):前后心脏彩超主要指标对比见表5。

图11 患者筛查动态心电图结果
表5 患者Holter主要指标康复前后对比
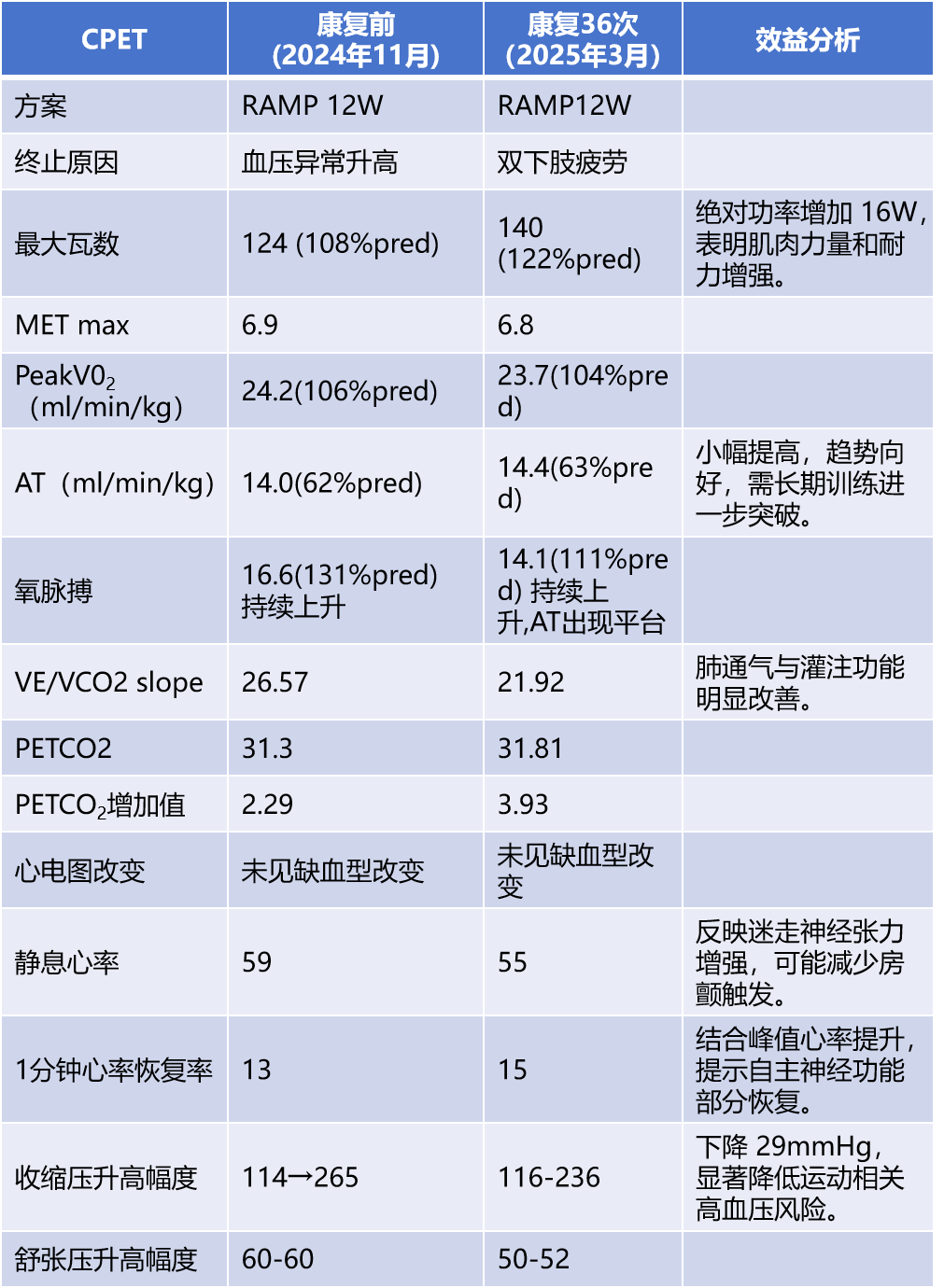
心肺运动试验: 36次后复查心肺运动试验(图12、13),提示运动耐量显著提高。对比图见表6提升心肺功能效率,降低心血管风险。

图12 患者康复36次心肺运动试验结果
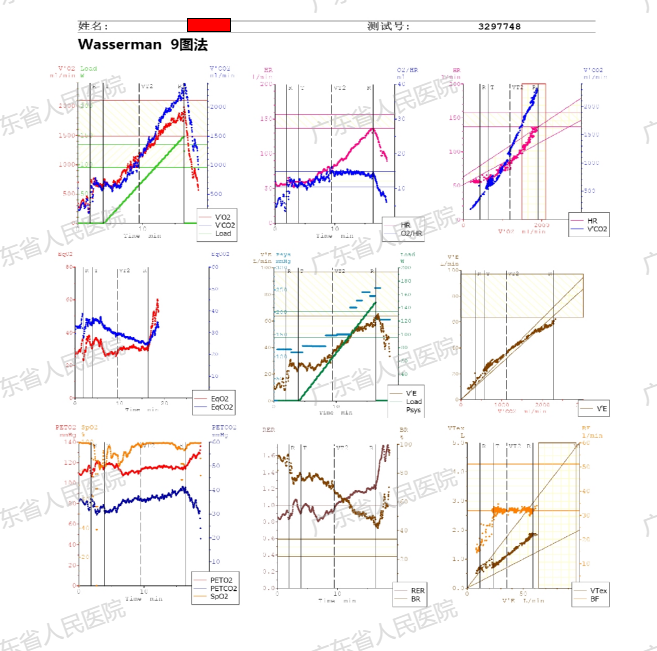
图13 患者康复36次心肺运动试验九宫图
表6 患者心肺运动试验康复前、后控制情况对比
经验分享
1. 该病例报告展示了一名72岁男性阵发性房颤患者通过个体化心脏康复治疗实现症状改善和功能提升的过程。患者病史复杂(高血压、心肌桥、肺癌术后、TIA),初始评估显示运动耐量正常但存在血压异常升高(峰值265 mmHg)、轻度限制性肺功能障碍及超重(BMI 26.7 kg/m2)。基于2024 ESC指南推荐(Ⅰ类证据),患者接受了为期3个月的高等强度间歇训练(HIIT)方案。
2. 康复后患者运动耐量显著提高,血压控制优化,间接降低房颤负荷, 房颤发作频率减少,心肺功能效率优化,降低心血管风险。康复方案有效整合了五大处方(药物、运动、营养、心理、睡眠),体现了多学科协作的价值。
3. 其他思考
该患者康复过程中出现运动峰值收缩压265 mmHg的高危表现,但后续训练仍采用高等强度间歇训练(HIIT)。对于合并高血压和房颤的患者,是否需要更严格的血压监测或调整运动强度阈值?是否存在更安全的替代方案?
运动峰值收缩压下降(265→236 mmHg)的临床意义是什么?
心脏康复后患者症状改善,但左心房内径较前增大(如43 mm→45 mm),是否提示房颤的结构性进展?是否需要调整治疗策略?
专家点评
中国人民解放军总医院 郭豫涛教授
本案例中,72岁高龄且合并高血压、肺癌术后、肥胖等多重危险因素的阵发性房颤患者,通过个体化心脏康复治疗探索出了一条改善生物质量的艰难却有意义的道路。“让心归巢”的康复实践以节律管理为出发点,尽管高龄与多病共存常令医生产生畏难情绪,但患者最终在运动耐力、肺部血流灌注、自主神经功能及综合代谢指标(如BMI下降)上均获得显著改善,从机制上验证了通过控制血压、肥胖等危险因素降低房颤风险的可行性。
这一过程充满挑战——初始心肺评估即显示高危状态且运动中血压升高,需精准平衡高强度运动的风险与获益:既要通过科学评估(如CPET)制定个体化方案,又需动态监测血压、心理状态及自主体验,逐步实现从监护运动到居家康复的安全过渡。关于疗效评价,除关注房颤发作频次减少这一传统指标外,更应引入房颤负荷五维模型(包括密度、周期节律、心动过速负荷等十余项指标),结合危险因素控制(如减重、降压)及生理功能改善(如血流灌注、自主神经调节),构建更全面客观的康复效果评估体系,为复杂病例的心脏康复提供精准化依据。
山东大学第二医院 赵宏兵教授
这篇病例报告展示了一名72岁男性阵发性房颤患者通过个体化心脏康复治疗实现症状改善和功能提升的过程。该患者病史复杂,包括高血压、心肌桥、肺癌术后、短暂性脑缺血发作(TIA)等,且存在肥胖问题。在治疗过程中,系统治疗与适时引入的运动疗法相结合,取得了显著效果。
首先,合理的评估和运动前的心肺运动测试为制定个性化的运动方案提供了科学依据。患者在运动疗法中的积极配合和阵发性房颤的特性使得运动疗法的效果较为明显。运动能力的提升、BMI的改善以及摄氧量的增加均表明康复效果显著。
其次,运动疗法的安全性和有效性在早期监护下得到了验证。尽管患者在运动早期出现血压升高的高危表现,但通过监护下的运动训练,患者的血压逐渐得到控制,运动耐量显著提高。运动生理学机制解释了运动过程中血压变化的合理性,即有氧运动通过增加骨骼肌血流和降低外周阻力来协助降压。
此外,患者的体重改善也对血压控制产生了积极影响。体重的减轻有助于改善循环系统功能,进一步降低心血管风险。
最后,建议在未来的病例报告中融入人体成分分析,如体脂和肌肉含量的评估,以使病例更加全面和完善。总体而言,该病例展示了多学科协作和个体化康复方案在复杂病例中的成功应用。
广东省人民医院 马欢教授
患者具有两大特征:其一,运动诱发血压异常升高(静息血压正常但运动时收缩压显著上升),经冠脉CTA和心脏彩超排除缺血性心脏病后,结合心率恢复率异常及静息心率变异性正常却实际下降的表现,提示可能存在交感神经过度兴奋状态(该现象在合并焦虑的房颤患者中常见,需同步抗焦虑治疗);其二,该患者在自由运动时选择的高强度负荷(128 W)接近心肺运动试验最大负荷(120 W),但通过规范运动训练后,其运动中血压反而得到改善(峰值从异常升高降至150 mmHg左右)。目前该患者的房颤负荷监测显示,前7天与后7天未见明显变化(需注意这仅是初步观察结果),但运动训练对其血压调控的积极效应已初步显现,后续需延长观察周期进一步评估运动干预对房颤负荷的真实影响。
病例来源:广东省人民医院;作者:清远市清新区人民医院丘军(曾于广东省人民医院进修,此病例为进修期间病例);点评专家:广东省人民医院心内科 郭兰主任、马欢主任,胸外科周海榆主任
猜你喜欢
- 搜索
-
- 1000℃李寰:先心病肺动脉高压能根治吗?
- 1000℃除了吃药,骨质疏松还能如何治疗?
- 1000℃抱孩子谁不会呢?保护脊柱的抱孩子姿势了解一下
- 1000℃妇科检查有哪些项目?
- 1000℃妇科检查前应做哪些准备?
- 1000℃女性莫名烦躁—不好惹的黄体期
- 1000℃会影响患者智力的癫痫病
- 1000℃治女性盆腔炎的费用是多少?
- 标签列表
-
- 星座 (702)
- 孩子 (526)
- 恋爱 (505)
- 婴儿车 (390)
- 宝宝 (328)
- 狮子座 (313)
- 金牛座 (313)
- 摩羯座 (302)
- 白羊座 (301)
- 天蝎座 (294)
- 巨蟹座 (289)
- 双子座 (289)
- 处女座 (285)
- 天秤座 (276)
- 双鱼座 (268)
- 婴儿 (265)
- 水瓶座 (260)
- 射手座 (239)
- 不完美妈妈 (173)
- 跳槽那些事儿 (168)
- baby (140)
- 女婴 (132)
- 生肖 (129)
- 女儿 (129)
- 民警 (127)
- 狮子 (105)
- NBA (101)
- 家长 (97)
- 怀孕 (95)
- 儿童 (93)
- 交警 (89)
- 孕妇 (77)
- 儿子 (75)
- Angelababy (74)
- 父母 (74)
- 幼儿园 (73)
- 医院 (69)
- 童车 (66)
- 女子 (60)
- 郑州 (58)