首页 > 医疗资讯/ 正文
2023年世界卫生组织发布了高血压影响报告,指出高血压问题影响了全球1/3的成年人,而近半数患者不知自己患有高血压,且仅1/5的高血压患者得到了充分治疗[1]。全球3/4的高血压患者来自低收入、中等收入国家/地区,世界人口最多的印度、中国和美国等国家的高血压疾病绝对负担最重[2]。2019年全球疾病负担研究和2021年全球心血管疾病负担报告显示,缺血性心脏病、卒中是导致全球患者死亡率最高的疾病,而高血压是导致缺血性心脏病、卒中的重要因素,高血压导致的全球疾病负担在过去30年间持续升高[3-4]。
随着中国人口老龄化进程加速,老年人口数量持续增长,我国已成为全球老年人口最多的国家之一[5]。高血压作为老年人群最常见的慢性病之一,是心脑血管疾病的重要风险因素。《“健康中国2030”规划纲要》提出,到2030年要实现重大慢性病过早死亡率比2015年降低30%、心脑血管事件发生率减少20%的目标[6]。为顺利实现这一健康目标,控制老年人群高血压疾病负担尤为重要。
然而,目前针对我国老年人群高血压疾病负担的研究不足,特别是缺乏以科学数据为依据的系统分析,导致相关防治策略的制定缺乏精准依据。为填补这一研究空白,本研究基于全球疾病负担(GBD)2021数据库(https://vizhub.healthdata.org/gbd-results/)[7-9],聚焦60岁及以上老年人群,系统分析其高血压相关死亡及健康寿命损失情况,深入剖析全球及我国老年人群的高血压疾病负担,以其为优化公共卫生政策和制定科学防治策略提供数据支持与理论参考。
1 资料与方法
1.1 数据来源
GBD 2021数据库包括了全球204个国家/地区的371种疾病或损伤、88种风险因素和288种死因等疾病负担数据[7-9]。本研究从GBD 2021数据库中提取了1990—2021年全球、中国及5个社会人口学指数(SDI)地区年龄≥60岁人群的高血压(GBD 2021将高血压归类为风险因素,并使用“high systolic blood pressure”定义)相关死亡和伤残调整生命年(DALYs)数据[7]。
SDI是GBD协作组基于纳入国家、地区的人均收入、平均受教育程度和总生育率排名开发的社会人口发展水平评价指标,其范围为0~1,数值越大,表示该国家或地区的社会人口发展水平越高[10]。GBD协作组根据SDI值将全球204个国家/地区分为低(<0.466),低-中(0.466~0.619),中(0.620~0.712),高-中(0.713~0.810)和高(>0.810)5个SDI地区。其中,中国2021年的SDI为0.722,属于高-中SDI地区[10-11]。
1.2 数据筛选
具体操作[9]:在“GBD Results Tool”界面,依次在 “GBD Estimate”下选择“Risk factor”,“Measure”下选择“Deaths”和“DALYs”,“Metric” 下选择“Number”和“Rate”,“Risk” 下选择“High systolic blood pressure”,“Cause” 下选择“All causes”,“Location” 下选择“Global”“China”及5个SDI地区,“Age” 下选择“60~64 years”至“95+ years”(以5 年为1个年龄组)的所有年龄组,“Sex” 下选择“Female”“Male”和“Both”,“Year” 下选择“1990”至“2021”的所有年份,最后点击“Download”下载数据。
1.3 统计学处理
首先,以GBD 2021的标准人口为基础[12],估计1990—2021年间年龄≥60岁人群高血压的死亡人数、DALYs、年龄标化死亡率和年龄标化DALYs率,并计算其95%置信区间(CI)。
其次,将最大联结点设置为5,使用Joinpoint回归计算老年人群高血压年龄标化死亡率和年龄标化DALYs率的年度变化百分比(APC)、平均年度变化百分比(AAPC)及其95% CI,以评估其流行病学负担随时间的变化趋势[13]。其中,APC反映一段时期内疾病负担标化率的变化趋势,AAPC则反映1990—2021年间疾病负担标化率的平均变化趋势。若APC/AAPC的95%CI上限小于0,则表明趋势下降;若下限大于0,则表明趋势上升;若包含0,则表明趋势相对平稳。
此外,基于不同性别和年龄组开展亚组分析以充分描述老年人群的高血压疾病负担。采用Das Gupta提出的分解方法开展分解分析[14],探讨老龄化、人口增长和流行病学变化3个因素对老年高血压疾病负担的相对影响,在同一地区内3个因素影响的贡献度之和等于100%。
最后,基于贝叶斯年龄-时期-队列模型[15]对2022—2040年老年人群高血压的死亡人数和DALYs进行预测,以推测未来老年人群高血压疾病负担的变化趋势。采用R 4.4.0和Excel 2021软件进行统计分析与绘图。采用双侧检验,以95% CI不包括0或P<0.05为差异具有统计学意义。
2 结果
2.1
全球与中国老人群高血压的死亡负担
相较于1990年,2021年全球老年人群总体、女性和男性高血压的死亡人数分别增加了68.37%、55.64%和84.13%,但年龄标化死亡率从1990—2021年整体均呈下降趋势,其AAPC分别为-1.29%(95% CI:-1.46%~-1.13%)、-1.45%(95% CI:-1.59%~-1.32%)和-1.08%(95% CI:-1.24%~-0.91%),差异均具有统计学意义(P均<0.001)。与此同时,1990年和2021年全球老年人群女性高血压的死亡人数均高于男性,但女性的年龄标化死亡率均低于男性(表1和图1A)。
表1 1990——2021年全球与中国老年人群高血压疾病死亡负担及变化趋势
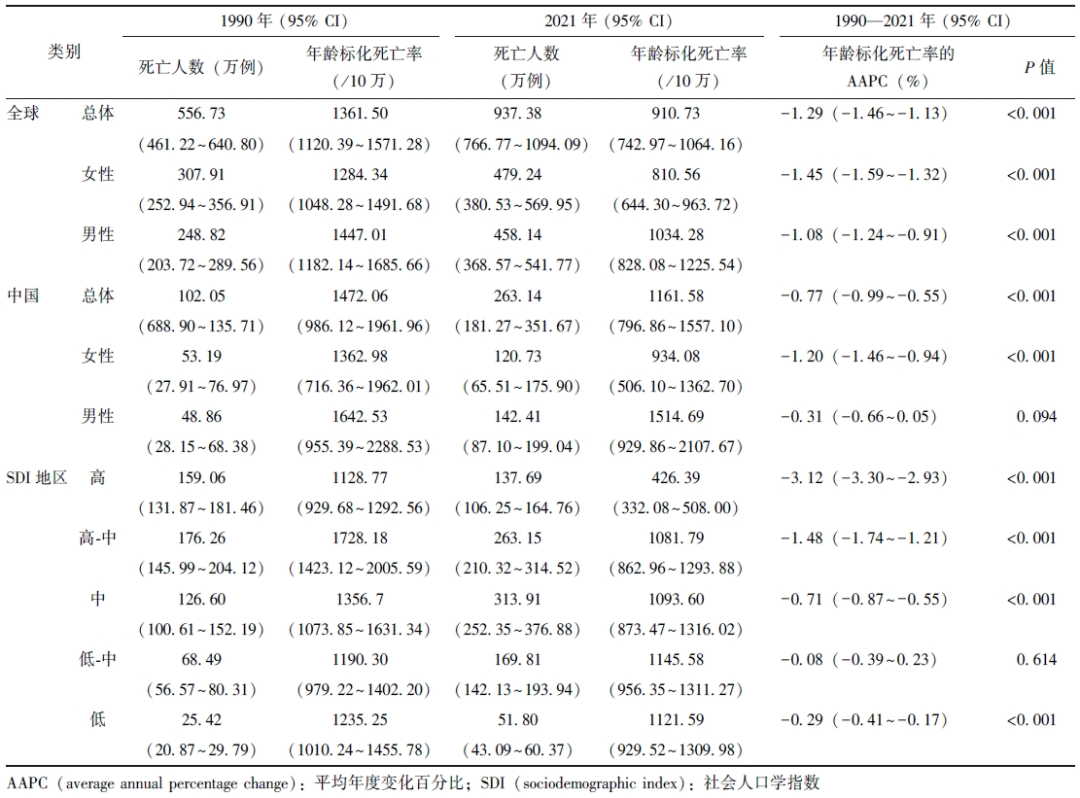
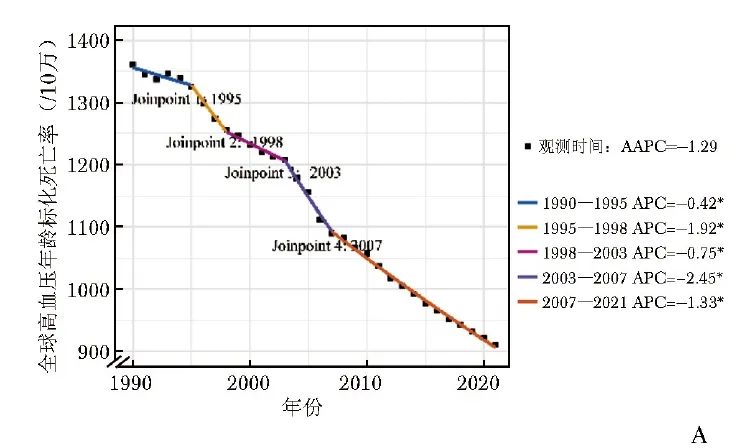
图1A 1990——2021年老年人群高血压年龄标化死亡率与DALYs的joinpoint回归分析结果:全球年龄标化死亡率 *P<0.05,
APC:年度变化百分比;AAPC:同表1;DALYs:同表2
2021年中国老年人群总体、女性和男性高血压死亡人数分别为263.14万例、120.73万例和142.41万例,较1990年分别增长157.85%、126.98%和191.47%。其中,1990—2021年老年人群总体和女性的年龄标化死亡率整体呈下降趋势,其AAPC分别为-0.77%(95% CI:-0.99%~-0.55%)和-1.20%(95% CI:-1.46%~-0.94%),差异均具有统计学意义(P均<0.001);男性的年龄标化死亡率平均每年下降0.31%,但差异无统计学意义(P=0.094)(表1和图1B)。
图1B 1990——2021年老年人群高血压年龄标化死亡率与DALYs的joinpoint回归分析结果:中国年龄标化死亡率 *P<0.05,
APC:年度变化百分比;AAPC:同表1;DALYs:同表2
同时,1990年中国老年人群女性高血压的死亡人数高于男性,但其年龄标化死亡率却低于男性;2021年中国老年人群女性高血压的死亡人数和年龄标化死亡率均低于男性。全球5个SDI地区老年人群高血压的死亡负担数据表明,相较于1990年,2021年仅高SDI地区高血压的死亡人数减少了13.44%,而高-中、中、低-中和低SDI地区分别增加了49.30%、147.95%、147.93%和103.78%。此外,1990—2021年高、高-中、中和低SDI地区老年人群高血压的年龄标化死亡率整体均呈显著下降趋势(P均<0.001),但低-中SDI地区的整体趋势相对平稳(P=0.614)。
2.2 全球与中国老年人群高血压的DALYs负担
2021年全球老年人群总体、女性和男性高血压的DALYs分别为16 321.20万人年、7860.61万人年、8460.59万人年,较1990年分别增加61.74%、49.94%、74.50%。然而,1990—2021年全球老年人群总体、女性和男性高血压的年龄标化DALYs率整体均呈下降趋势,其AAPC分别为-1.21%(95%CI:-1.33%~-1.09%)、-1.38%(95%CI:-1.51%~-1.26%)和-1.05%(95%CI:-1.21%~-0.89%),差异均具有统计学意义(P均<0.001)(表2和图1C)。
表2 1990——2021全球与中国老年人群高血压DALYs负担及变化趋势
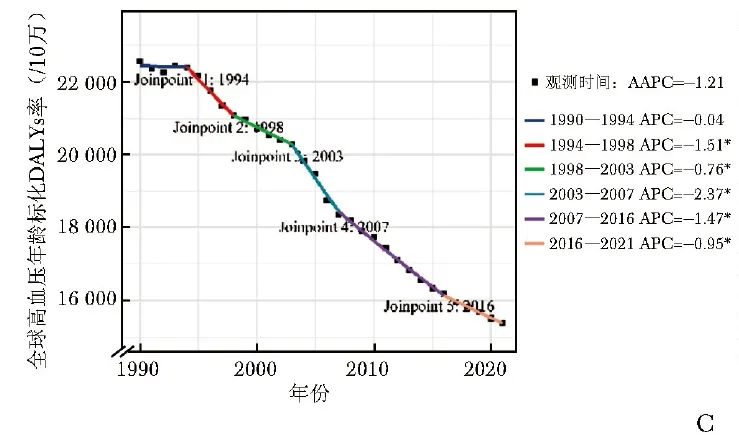
图1C 1990——2021年老年人群高血压年龄标化死亡率与DALYs的joinpoint回归分析结果:全球年龄标化DALYs率 *P<0.05,
APC:年度变化百分比;AAPC:同表1;DALYs:同表2
同时,2021年中国老年人群总体、女性和男性高血压的DALYs分别为4420.57万人年、1959.80万人年和2460.77万人年,较1990年分别增长了125.98%、100.06%和151.99%。但其年龄标化DALYs率在1990—2021年间整体呈下降趋势,其AAPC分别为-0.88%(95%CI:-1.04%~-0.73%)、-1.28%(95%CI:-1.47%~-1.10%)和-0.50%(95%CI:-0.81%~-0.20%),差异均具有统计学意义(P均≤0.001)(表2和图1D)。
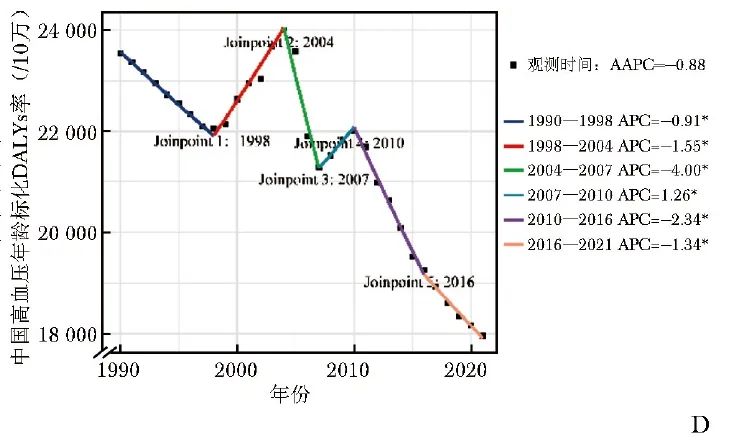
图1D 1990——2021年老年人群高血压年龄标化死亡率与DALYs的joinpoint回归分析结果:中国年龄标化DALYs率 *P<0.05,
APC:年度变化百分比;AAPC:同表1;DALYs:同表2
与死亡负担类似,1990年中国老年人群女性高血压的DALYs高于男性,但其年龄标化死亡率却低于男性;而2021年中国老年人群男性高血压的死亡人数和年龄标化死亡率却均高于女性。针对不同SDI地区的分析表明,相较于1990年,2021年高SDI地区的DALYs减少19.25%,但其他SDI地区的DALYs均增加,尤以低-中SDI地区的增幅最为显著(137.18%)。除低-中 SDI地区外,其他4个SDI地区的年龄标化DALYs率于1990—2021年间整体呈下降趋势(P均<0.001);其中,高SDI地区的下降趋势最为显著,其AAPC为-3.04%(95%CI:-3.21%~-2.87%)。
2.3 全球与中国老年人群高血压疾病负担的年龄差异分析
按照5年为1个年龄组进行分组,深入分析各年龄组间死亡和DALYs负担的差异及其变化趋势(图2)。
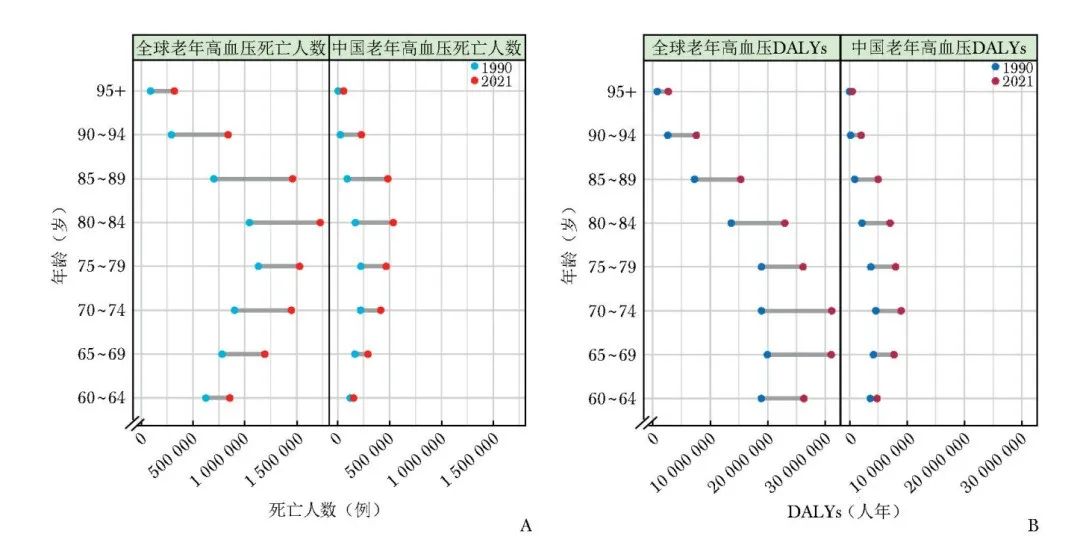
图2 1990-2021年老年人群高血压疾病负担年龄变化趋势
A.死亡人数;B.DALYs
DALYs:同表2
相较于1990年,2021年全球老年人群所有年龄组高血压的死亡人数均有所增加。其中,85~89岁年龄组增加的死亡人数最多(75.85万例),其次为80~84岁年龄组(68.30万例)。
在中国,2021年老年人群各年龄组的高血压死亡人数也较1990年显著增加;其中,死亡人数增加最多的年龄组也是85~89岁(39.22万例)和80~84岁(36.56万例)(图2A)。同样,相较于1990年,2021年全球老年人群所有年龄组高血压的DALYs均增加,其中70~74岁年龄组增加的DALYs最多(1221.16万人年),其次为65~69岁年龄组(1112.23万人年)。
在中国,2021年老年人群各年龄组高血压的DALYs同样较1990年有所增长,以80~84岁年龄组增加的DALYs最多(487.62万人年),其次为70~74岁年龄组(440.91万人年)(图2B)。
此外,从2021年各年龄组的疾病负担占比来看,全球80~84岁(172.71万例,18.42%)和75~79岁(152.80万例,16.30%)年龄组的死亡人数占比最高,而中国则为80~84岁(53.58万例,20.36%)和85~89岁(48.32万例,18.36%)年龄组。全球70~74岁(3112.87万例,19.07%)和65~69岁(3105.48万例,19.03%)年龄组的DALYs占比最高,而中国则为70~74岁(900.02万人年,20.36%)和75~79岁(804.93万人年,18.21%)年龄组。
进一步分析全球5个SDI地区,2021年老年人群的高血压死亡人数占比存在一定差异。具体而言,高SDI地区死亡人数占比最高的年龄组是85~89岁组,高-中和中SDI地区死亡人数占比最高的年龄组均为80~84岁组,而低-中和低SDI地区死亡人数占比最高的年龄组均为70~74岁组(图3)。
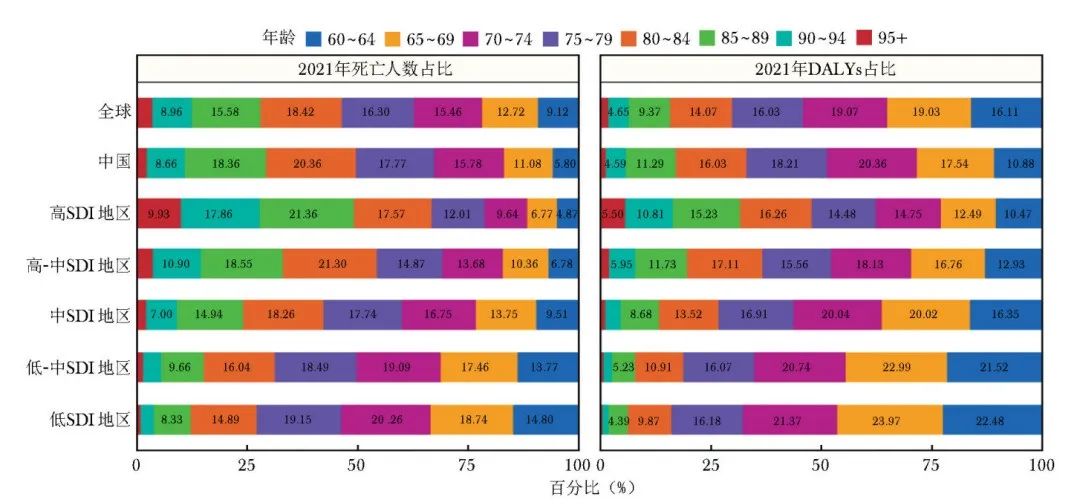
图3 2021年老年人群高血压疾病负担各年龄组占比情况
DALYs:同表2
从DALYs来看,不同SDI地区间也存在类似差异。高SDI地区DALYs占比最高的年龄组为80~84岁,高-中和中SDI地区DALYs占比最高的年龄组均为70~74岁,低-中和低SDI地区DALYs占比最高的年龄组均为65~69岁。
2.4 全球与中国老年人群高血压疾病负担增加的分解分析
相较于1990年,2021年全球、中国以及高-中、中、低-中和低SDI地区老年人群高血压的死亡人数和DALYs均增加,故进一步通过分解分析探讨老龄化、人口增长和流行病学变化3种因素对这些地区老年人群高血压疾病负担增加的相对影响(图4)。
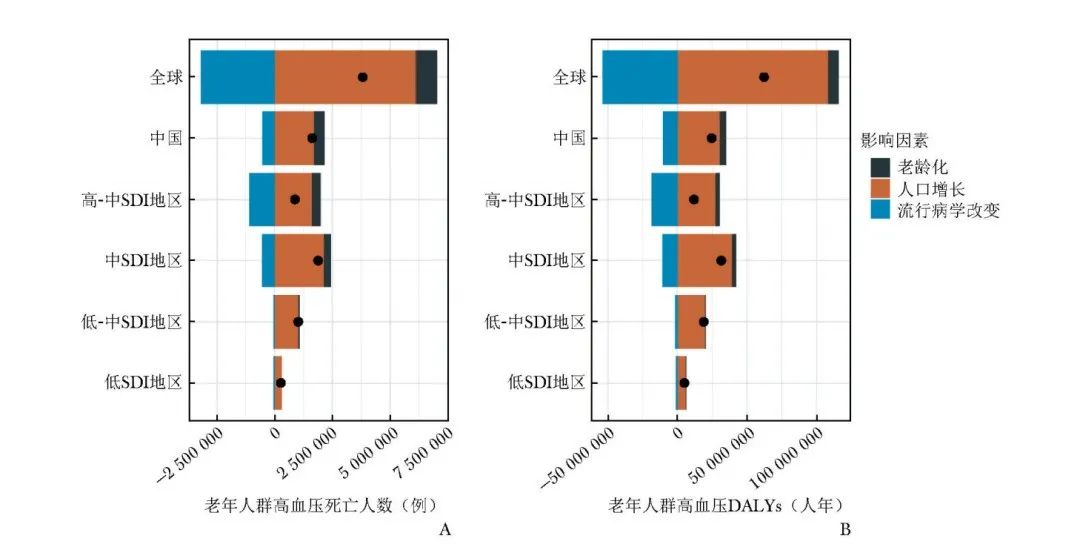
图4 1990—2021年老年人群高血压死亡人数(A)与DALYs(B)的分解分析
SDI:同表1;DALYs:同表2
研究发现,各地区老年人群高血压死亡人数和DALYs增加的主要驱动因素均为人口增长,其对高-中SDI地区的影响最大,贡献度分别高达184.18%和227.88%,而对低-中SDI地区的影响最小,分别占比99.15%和104.60%。此外,流行病学变化对各地区老年人群高血压死亡人数和DALYs增加具有减弱效应,而人口老龄化从不同程度上对SDI地区(除低-中和中SDI地区外)的死亡人数和DALYs增加均具有明显正向效应。
2.5 全球与中国老年人群高血压的死亡人数与DALYs预测分析
基于贝叶斯年龄-时期-队列模型对2022—2040年全球和中国老年人群高血压的死亡人数和DALYs进行预测。结果显示,2022—2040年全球和中国老年人群总体、女性和男性的死亡人数和DALYs均将持续上升,表明当前迫切需要制定有效防治策略以应对高血压相关疾病负担(图5)。
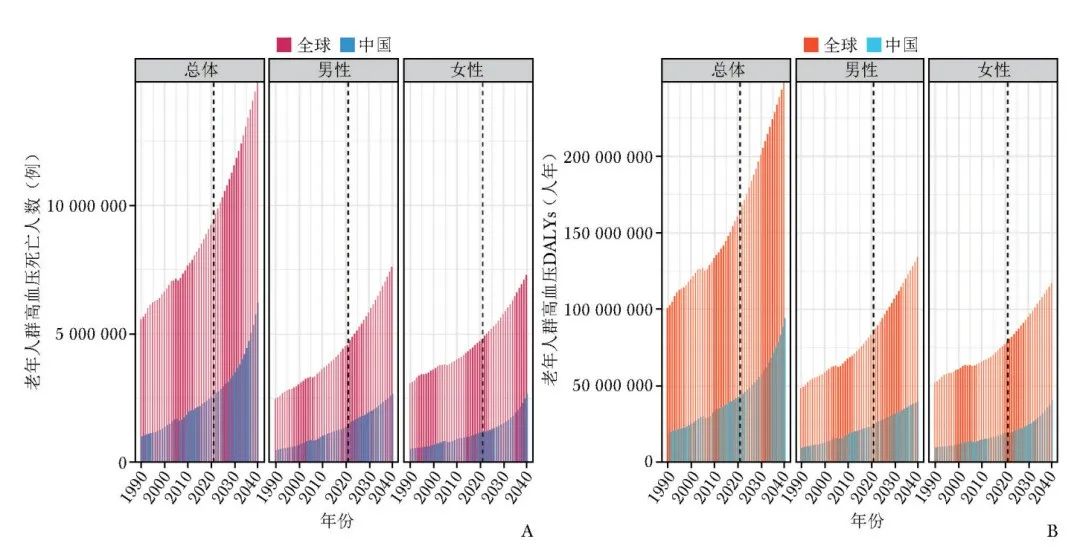
图5 2022—2040年老年人群高血压的死亡人数(A)与DALYs(B)预测
DALYs:同表2
3 讨论
本研究基于最新GBD数据,系统分析了全球、中国及5个SDI地区老年人群的高血压疾病负担现状及未来发展趋势,揭示了过去30余年间高血压相关疾病负担变化特征及其影响因素,为我国制订老年人群高血压防控策略及目标提供了重要依据。研究结果表明,尽管30余年来全球和中国老年人群高血压的年龄标化死亡率和标化DALYs率整体均呈下降趋势,但相较于1990年,2021年老年人群高血压的死亡和DALYs绝对值均显著增加。
此外,仅高SDI地区高血压疾病负担的绝对数量出现下降,而其余SDI地区出现增长,尤以低-中和低SDI地区的增幅最为显著。同时,人口增长是各地区疾病负担增加的主要影响因素。中国老年人群高血压死亡人数和DALYs的增加与高SDI地区出现显著下降形成鲜明对比,而这种差距可能源于高SDI地区具有更完善的初级医疗卫生保障体系和疾病管理模式,包括早期筛查、个性化治疗和健康教育普及等[16]。
此外,本研究发现,中国老年人群男性的高血压疾病负担总体高于女性,此现象可能与男女性别的生理病理、生活方式或环境、遗传因素以及对治疗的反应性差异等多种因素有关,但其具体机制目前尚不完全清楚[17]。
2021年的数据显示,在年龄分布上,全球老年人群的高血压死亡人数和DALYs分别集中于75~84岁和65~74岁年龄组,而中国则集中于80~89岁和70~79岁年龄组,提示未来需加强对此年龄段老年人群的额外关注。此外,更加严峻的是,基于贝叶斯模型的预测分析结果表明,未来十余年全球和中国老年人群高血压的疾病负担仍可能持续加剧。
尽管近年来我国已采取众多措施管理高血压及其相关风险,且在控制老年高血压相关疾病负担方面取得了较大进步[18],但仍需借鉴发达国家/地区的成功经验,并将其本土化,从而更好地加强高龄患者的血压监测与管理。研究显示,加拿大是全球高血压防控效果最好的国家之一[19],早在1978年加拿大联邦卫生部和高血压协会就牵头推出了“加拿大高血压教育计划”,并制定了详细的指导文件。针对临床和社区环境中的医疗保健专业人员,以5年为周期提供更新版的高血压临床实践指南,涵盖血压测量、诊断、风险评估、预防与治疗、患者依从性等相关建议,以检测、治疗和控制高血压[20]。
目前,加拿大最新2020版高血压指南指出,应强化高血压控制目标,对于年龄>50岁、收缩压≥130 mm Hg(1 mm Hg=0.133 kPa)的高危患者,建议将收缩压控制在120 mm Hg以下[21-22]。同时,一项针对老年高血压患者的干预研究发现,将患者诊室收缩压控制在110~130 mm Hg比控制在130~140 mm Hg的心脑血管获益更大,且不会带来过度降压导致的肾脏损伤等不良事件[23]。中国农村高血压控制项目研究同样证实,以130/80 mm Hg为目标的强化降压策略可不同程度降低中风、心肌梗死发病率和心血管死亡风险[24-25]。
国内外多项循证医学研究也表明,强化降压治疗可给患者带来更多获益,国际和国内指南也逐渐认可强化降压策略[26]。目前我国已制订了多个高血压防治指南用于指导临床实践,如中华预防医学会发布了《中国高龄老年人血压水平适宜范围指南(T/CPMA017-2020)》[27],其中对老年人群的血压控制提供了详细指导意见。而《中国高血压防治指南(2024年修订版)》[28]、《中国高血压临床实践指南》[29-30]等针对我国高血压的诊断、评估和治疗等提供了相应的推荐意见。
此外,由于高血压常与其他常见慢性病(如肌少症[31],2型糖尿病[32])等共同存在,使得其临床管理变得更为复杂。近期,国内学者发表于NEJM的一项随机对照试验研究表明,相较于收缩压<140 mm Hg,将收缩压<120 mm Hg作为目标的强化降压治疗策略可显著减少2型糖尿病患者(年龄≥50岁)重大心血管事件的发生率[32]。《高血压精准化诊疗中国专家共识(2024)》明确了具有不同合并症(如冠心病、糖尿病、卒中)高血压人群的血压控制目标值,提出了高血压精准化诊断、精准化治疗血压目标值、精准化生活方式干预、人群精准化管理模式等建议,为高血压的精准化诊疗提供了重要指导[33]。
我国是老年高血压患者人群大国,实现高血压管理的全面覆盖,特别是在中低收入和西部地区,需依靠基层社区医护人员的共同努力[34]。提高公众健康意识(如控制钠盐摄入)和患者知晓率尤为重要。加强高血压防控知识的社区宣传,结合家庭血压监测,有望实现高血压的有效防控。近期研究表明,在中低收入地区,由社区卫生工作者主导的多层面干预可显著降低高血压相关心脑血管事件和全因死亡率[24-25]。针对老年患者复杂病情,应优化社区慢性病管理,提升基层医务人员能力,强化健康教育与干预,合理调整降压目标,优化用药方案,推动多学科协作管理,以改善患者生存质量[35]。
综上,本研究基于死亡和DALYs数据对1990—2021年间全球、中国及5个SDI地区老年人群高血压的疾病负担进行了系统分析,揭示了高血压相关疾病负担的变化趋势和现状,为我国高血压人群的医疗资源配置、健康管理和疾病预防提供了重要依据。然而,本研究也存在一定的局限性。首先,GBD 2021数据库将高血压归类为风险因素,且通过“high systolic blood pressure”进行定义,未提供发病和患病及个体层面(如生活方式、遗传因素和治疗依从性)的数据,故无法深入分析这些指标。其次,GBD数据是基于不同来源的流行病学数据估算获得,其可靠性高度依赖原始数据的真实性,必然在一定程度上影响研究结果的准确性。
参考文献
[1]世界卫生组织. 世卫组织发布首份报告详细介绍高血压的破坏性影响和遏制方法[EB/OL]. (2023-09-19)[2024-11-29]. https://www.who.int/zh/news/item/
[2]Zhang H, Zhou X D, Shapiro M D, et al. Global burden of metabolic diseases, 1990—2021[J]. Metabolism, 2024, 160: 155999.
[3]Zhang H W, Zheng X Y, Huang P P, et al. The burden and trends of heart failure caused by ischaemic heart disease at the global, regional, and national levels from 1990 to 2021[J]. Eur Heart J Qual Care Clin Outcomes, 2025, 11(2): 186-196.
[4]GBD 2019 Diseases and Injuries Collaborators. Global burden of 369 diseases and injuries in 204 countries and territories, 1990—2019: a systematic analysis for the Global Burden of Disease Study 2019[J]. Lancet, 2020, 396(10258): 1204-1222.
[5]Chen X X, Giles J, Yao Y, et al. The path to healthy ageing in China: a Peking University-Lancet Commission[J]. Lancet, 2022, 400(10367): 1967-2006.
[6]中国共产党中央委员会, 中华人民共和国国务院. 中共中央 国务院印发《“健康中国2030” 规划纲要》[EB/OL]. (2016-10-25)[2024-11-29]. http://www.nhc.gov.cn/guihuaxxs/s3586s/201610/21d120c917284007ad9c7aa8 e9634bb4.shtml.
[7]GBD 2021 Risk Factors Collaborators. Global burden and strength of evidence for 88 risk factors in 204 countries and 811 subnational locations, 1990—2021: a systematic analysis for the Global Burden of Disease Study 2021[J]. Lancet, 2024, 403(10440): 2162-2203.
[8]GBD 2021 Causes of Death Collaborators. Global burden of 288 causes of death and life expectancy decomposition in 204 countries and territories and 811 subnational locations, 1990—2021: a systematic analysis for the Global Burden of Disease Study 2021[J]. Lancet, 2024, 403(10440): 2100-2132.
[9]陈嘉慧, 王海博, 柯立鑫, 等. 1990年—2021年中国因非酒精性脂肪性肝炎所致肝癌的疾病负担分析与未来趋势预测研究[J]. 华西医学,2025,40(4):546-553.
[10]赵晓晓,柯立鑫,荀杨芹,等.1990—2021年全球与中国老年2型糖尿病的疾病负担调查与未来趋势预测[J].中国全科医学,2025,28(16):2050-2058.
[11]Deng X X, Li H, Zhong Y R, et al. Burden of liver cancer attributable to hepatitis B and alcohol globally, in China, and for five sociodemographic index regions from 1990 to 2021: a population-based study[J]. J Clin Transl Hepatol, 2025, 13(1): 1-14.
[12]GBD 2021 Diabetes Collaborators. Global, regional, and national burden of diabetes from 1990 to 2021, with projections of prevalence to 2050: a systematic analysis for the Global Burden of Disease Study 2021[J]. Lancet, 2023, 402(10397): 203-234.
[13]李辉章, 杜灵彬. Joinpoint回归模型在肿瘤流行病学时间趋势分析中的应用[J]. 中华预防医学杂志, 2020, 54(8): 908-912.
[14]Xie Y, Bowe B, Mokdad A H, et al. Analysis of the global burden of disease study highlights the global, regional, and national trends of chronic kidney disease epidemiology from 1990 to 2016[J]. Kidney Int, 2018, 94(3): 567-581.
[15]Chen J Y, Cui Y Y, Deng Y, et al. Global, regional, and national burden of cancers attributable to particulate matter pollution from 1990 to 2019 and projection to 2050: Worsening or improving?[J]. J Hazard Mater, 2024, 477: 135319.
[16]Lewis T P, McConnell M, Aryal A, et al. Health service quality in 2929 facilities in six low-income and middle-income countries: a positive deviance analysis[J]. Lancet Glob Health, 2023, 11(6): e862-e870.
[17]Colafella K M M, Denton K M. Sex-specific differences in hypertension and associated cardiovascular disease[J]. Nat Rev Nephrol, 2018, 14(3): 185-201.
[18]Yin R Y, Yin L S, Li L, et al. Hypertension in China: burdens, guidelines and policy responses: a state-of-the-art review[J]. J Hum Hypertens, 2022, 36(2): 126-134.
[19]Zhou B, Perel P, Mensah G A, et al. Global epidemiology, health burden and effective interventions for elevated blood pressure and hypertension[J]. Nat Rev Cardiol, 2021, 18(11): 785-802.
[20]Hypertension Canada. Guidelines[EB/OL]. [2024-11-29]. https://hypertension.ca/guidelines/.
[21]宋玮, 姜一农. 《2020年加拿大成人和儿童高血压预防、诊断、风险评估和治疗指南》解读[J]. 中国医学前沿杂志(电子版), 2021, 13(1): 47-59.
[22]Rabi D M, McBrien K A, Sapir-Pichhadze R, et al. Hypertension Canada's 2020 comprehensive guidelines for the prevention, diagnosis, risk assessment, and treatment of hypertension in adults and children[J]. Can J Cardiol, 2020, 36(5): 596-624.
[23]Zhang W L, Zhang S Y, Deng Y, et al. Trial of intensive blood-pressure control in older patients with hypertension[J]. N Engl J Med, 2021, 385(14): 1268-1279.
[24]He J, Ouyang N X, Guo X F, et al. Effectiveness of a non-physician community health-care provider-led intensive blood pressure intervention versus usual care on cardiovascular disease (CRHCP): an open-label, blinded-endpoint, cluster-randomised trial[J]. Lancet, 2023, 401(10380): 928-938.
[25]Sun Y X, Mu J J, Wang D W, et al. A village doctor-led multifaceted intervention for blood pressure control in rural China: an open, cluster randomised trial[J]. Lancet, 2022, 399(10339): 1964-1975.
[26]于莎莎, 孙国哲, 王畅, 等. 高血压强化降压循证证据与实践[J]. 中国实用内科杂志, 2024, 44(8): 621-624.
[27]中华预防医学会. 中国高龄老年人血压水平适宜范围指南(T/CPMA017-2020)[J]. 中华高血压杂志(中英文), 2021, 29(3): 220-227.
[28]中国高血压防治指南修订委员会, 高血压联盟(中国), 中国医疗保健国际交流促进会高血压分会, 等. 中国高血压防治指南(2024年修订版)[J]. 中华高血压杂志(中英文), 2024, 32(7): 603-700.
[29]娄莹, 蔡军. 防线前移 时不我待: 中国高血压积极防控的时代已来[J]. 协和医学杂志, 2024, 15(6): 1238-1241.
[30]中国老年医学学会高血压分会. 高龄老年人血压管理中国专家共识[J]. 中国心血管杂志, 2015, 20(6): 401-409.
[31]颜欢, 李娟, 先丽红, 等. 老年肌少症与高血压相关性的研究进展[J]. 中华老年心脑血管病杂志, 2024, 26(10): 1231-1234.
[32]Bi Y F, Li M, Liu Y, et al. Intensive blood-pressure control in patients with type 2 diabetes[J]. N Engl J Med, 2025, 392(12): 1155-1167.
[33]高血压精准化诊疗专家共识组成员, 老年心脑血管病教育部重点实验室. 高血压精准化诊疗中国专家共识(2024[J]. 中华高血压杂志(中英文), 2024, 32(6): 505-519.
[34]赵连友, 李妍, 牛晓琳. 对我国高血压防控策略的思考[J]. 中华高血压杂志(中英文), 2024, 32(1): 2-5.
[35]Li X, Krumholz H M, Yip W, et al. Quality of primary health care in China: challenges and recommendations[J]. Lancet, 2020, 395(10239): 1802-1812.
- 搜索
-
- 1000℃李寰:先心病肺动脉高压能根治吗?
- 1000℃除了吃药,骨质疏松还能如何治疗?
- 1000℃抱孩子谁不会呢?保护脊柱的抱孩子姿势了解一下
- 1000℃妇科检查有哪些项目?
- 1000℃妇科检查前应做哪些准备?
- 1000℃女性莫名烦躁—不好惹的黄体期
- 1000℃会影响患者智力的癫痫病
- 1000℃治女性盆腔炎的费用是多少?
- 标签列表
-
- 星座 (702)
- 孩子 (526)
- 恋爱 (505)
- 婴儿车 (390)
- 宝宝 (328)
- 狮子座 (313)
- 金牛座 (313)
- 摩羯座 (302)
- 白羊座 (301)
- 天蝎座 (294)
- 巨蟹座 (289)
- 双子座 (289)
- 处女座 (285)
- 天秤座 (276)
- 双鱼座 (268)
- 婴儿 (265)
- 水瓶座 (260)
- 射手座 (239)
- 不完美妈妈 (173)
- 跳槽那些事儿 (168)
- baby (140)
- 女婴 (132)
- 生肖 (129)
- 女儿 (129)
- 民警 (127)
- 狮子 (105)
- NBA (101)
- 家长 (97)
- 怀孕 (95)
- 儿童 (93)
- 交警 (89)
- 孕妇 (77)
- 儿子 (75)
- Angelababy (74)
- 父母 (74)
- 幼儿园 (73)
- 医院 (69)
- 童车 (66)
- 女子 (60)
- 郑州 (58)