首页 > 医疗资讯/ 正文
肾脏在调节电解质、体液及酸碱平衡中起着至关重要的作用。肾功能不全可引发多种电解质相关紊乱。美国国家肾脏基金会的肾脏疾病预后质量倡议(KDOQI)将慢性肾病(CKD)定义为存在肾脏损伤或估算肾小球滤过率(eGFR <60 ml/min/1.73 m²)持续3个月以上。CKD根据肾小球滤过率(GFR)水平分为五个阶段。亚洲约有4.343亿成年人罹患CKD,其中超过6560万为晚期CKD患者。氧化应激与晚期糖基化终末产物的堆积可诱发CKD患者体内炎症反应。

牙周炎是一种慢性、非传染性、多因素疾病,具有多种病因和促成因素。牙周炎是一种由细菌诱导、宿主介导的疾病,特征为牙齿支持组织的炎症、进行性临床附着丧失(CAL≥1 mm)、骨吸收、牙周袋形成(>3 mm)及牙龈退缩。全球约11%的人口患有重度牙周炎,其患病率随年龄增长而升高,在50-60岁左右达到平台期。 Schütz等的一项横断面研究显示,重度牙周炎与透析前CKD患者的不良肾脏预后相关,进一步强化了牙周炎与CKD之间的临床双向关联。与既往研究一致,Ibrahim等报道透析前CKD患者中牙周炎患病率高且病情严重。该研究显示,基于牙周袋深度(PPD)测量,74%的患者表现为轻度牙周炎,20%为中度牙周炎,6%无牙周炎临床症状。相比之下,临床附着丧失(CAL)测量显示出不同的分布,26%的患者为轻度牙周炎,63%为中度牙周炎,11%为重度牙周炎。
牙周炎与CKD的双向关联由多种主要病理生理机制介导,如免疫系统受损、全身炎症和氧化应激。引发牙周炎的龈下微生物群中的牙龈卟啉单胞菌病原体可通过逃避和损害宿主免疫炎症系统的能力,破坏局部免疫系统。Darveau等报道,牙龈卟啉单胞菌的细菌脂多糖(LPS)与人胚肾细胞的相互作用涉及Toll样受体(TLRs)2和4介导的先天免疫激活。然而,Coats等认为,血红素依赖性的脂质A 1-去磷酸化调节可能将牙龈卟啉单胞菌脂质A的活性从TLR4逃避型转变为TLR4抑制型。TLR激活通常会导致NF-κB介导的促炎细胞因子转录。此外,CKD诱导的微环境改变也起到促进作用,使先天免疫和适应性免疫均受损。Mahendra等的一项研究报道,牙周致病菌的存在与全身炎症相关,肿瘤坏死因子-α(TNF-α)水平升高即可证明,这可能预示肾脏损伤程度。Tavares等的系统综述多次探讨了CKD患者中牙周炎与C反应蛋白(CRP)等炎症标志物升高的关联。
氧化应激是肾功能与牙周炎症关联的关键机制之一。口腔微生物群通过生物膜形成和免疫抑制的免疫逃逸机制刺激过度炎症,促使活性氧(ROS)过度产生,导致氧化应激。由此产生的炎症介质和ROS可进入血液,促成CKD等全身炎症相关疾病。4-羟基-2-壬烯醛等全身氧化应激标志物与牙周炎严重程度相关。在肾脏水平,氧化应激可导致进行性肾损伤并加剧持续的全身炎症。此外,牙周炎可导致一氧化氮合酶(NOS)内源性抑制剂水平升高。另一方面,这种双向关联还意味着CKD可能通过引发牙龈增生、口干、根管钙化和牙齿萌出延迟等影响患者口腔健康状况。CKD中的炎症与多种因素相关,包括肾清除率降低导致的细胞因子堆积。此外,CKD患者的尿毒症环境会引发氧化应激,加剧肠道菌群失调,导致肠道细菌易位进入血液并引发全身炎症。
尽管口腔感染与全身性疾病之间的确切因果关系尚未最终证实,但治疗相关口腔感染后,潜在的全身性疾病已出现显著改善。这凸显了口腔卫生保健在全身性疾病治疗中的重要性。牙菌斑诱导的牙周病通常采用非手术牙周治疗(NSPT)。既往研究大多未能探讨NSPT如何同时改善CKD患者的牙周健康和肾功能,其主要局限性包括研究重点局限于局部牙周结局而非全身效应、缺乏长期研究,以及未纳入白细胞介素-6(IL-6)和转化生长因子-β1(TGF-β1)等关键炎症和纤维化介质。许多研究将牙周炎和CKD视为独立疾病,忽视了它们共有的炎症通路。此外,肾病学研究低估了牙周治疗的全身益处,导致两个领域之间缺乏关联。研究人群、治疗方案的差异以及缺乏标准化指南,进一步加剧了对NSPT在CKD患者中对牙周健康影响的理解难度。为弥补这一差距,未来研究必须采用更全面的跨学科方法,评估相关生物标志物,并开展长期调查,以证实牙周治疗在CKD患者中的全身益处。 迄今为止,大多数涉及腹膜透析和血液透析患者的牙科干预相关研究仅聚焦于CRP水平以代表全身炎症。因此,选择IL-6和TGF-β1是因其直接参与连接牙周炎和肾脏病理的特定通路,如IL6/JAK/STAT3和TGF-β1/SMAD通路。这两条通路在牙周炎和肾脏病理的炎症和纤维化反应中均起着关键作用。IL6/JAK/STAT3主要介导促炎效应,而TGF-β1/SMAD驱动纤维化。它们的失调可加剧疾病进展。聚焦于这些细胞因子标志物,能够更有针对性地探究NSPT可能影响牙周和肾功能的机制,而CRP作为一种更通用的炎症标志物,可能无法捕捉到特定的细胞因子驱动通路。 因此,本研究的目的是探讨NSPT对确诊为CKD和牙周炎患者的牙周参数、肾功能参数及炎症生物标志物(IL-6和TGF-β1)浓度的调控效果。我们假设,NSPT可改善CKD合并牙周炎患者的牙周参数、增强肾功能,并降低IL-6和TGF-β1浓度。
方法:将参与者分为三组:CKD合并牙周炎患者(CKD-P组,n=20)、单纯牙周炎患者(P组,n=20)和健康参与者(HP组,n=20)。首先对所有参与者进行牙周参数评估。采集血液样本以评估肾功能,包括血清电解质、尿素、肌酐和估算肾小球滤过率(eGFR),以及白细胞介素-6(IL-6)和转化生长因子-β1(TGF-β1)等炎症标志物。对CKD-P组和P组实施NSPT。治疗六周后,重新评估牙周参数、肾功能检查和炎症标志物,以确定这些结局是否发生调控变化。
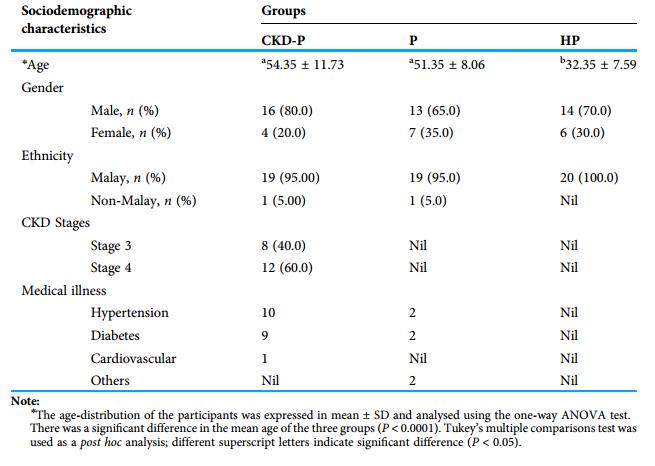
参与者的社会人口统计学和医学特征
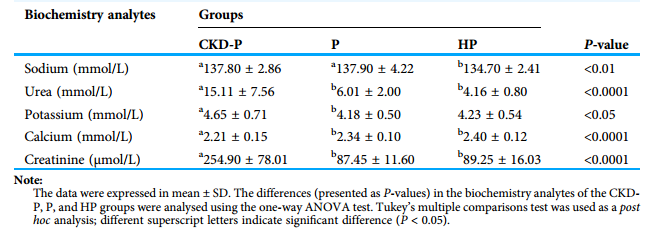
参与者的肾功能概况
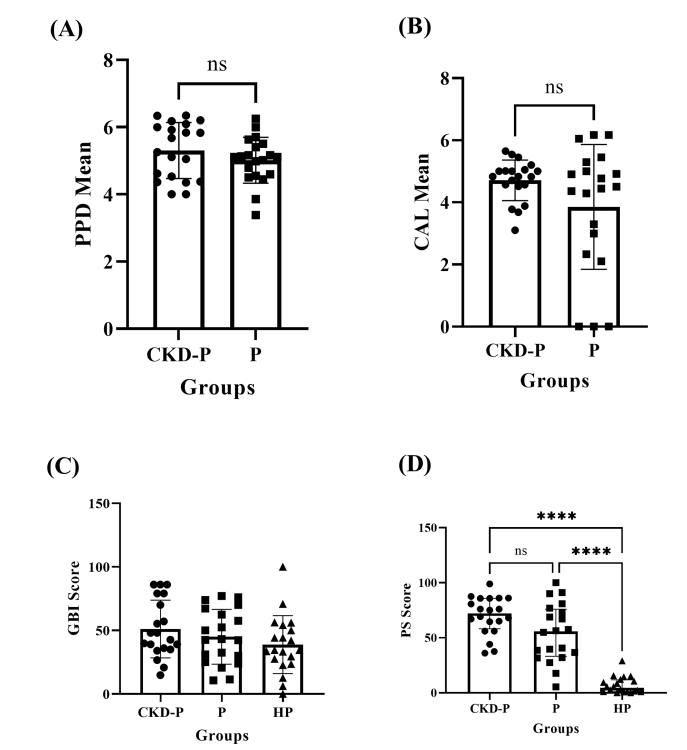
CKD-P组、P组和HP组的临床牙周参数. ns表示无显著性差异,*P < 0.0001。相应地进行了(A和B)独立T检验、(C)单因素方差分析和(D)Kruskal-Wallis分析。每组由20名参与者组成,并在NSPT前测量分析数据。
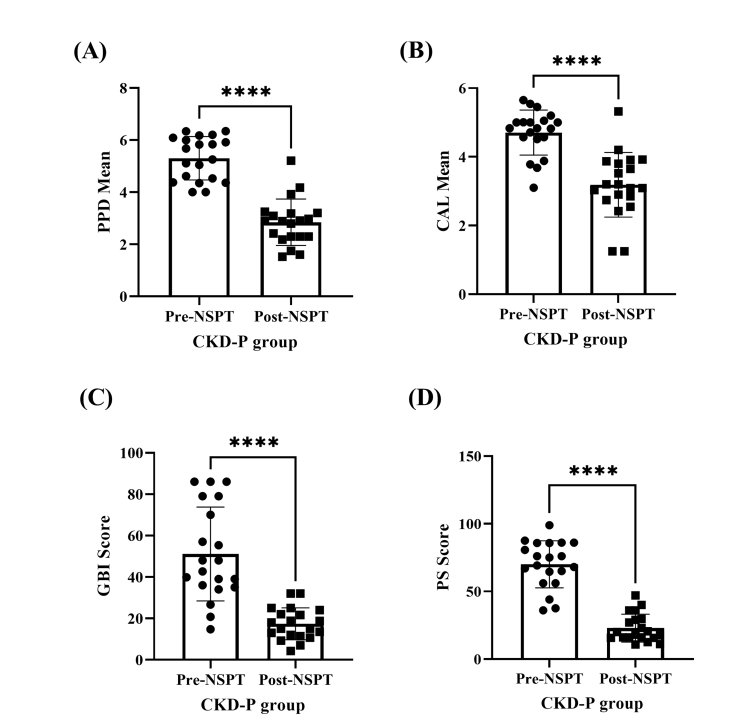
CKD-P组(n = 15)NSPT治疗后牙周组织学参数改善。对分析(A-D)进行配对T检验,星号(*)代表P < 0.0001。
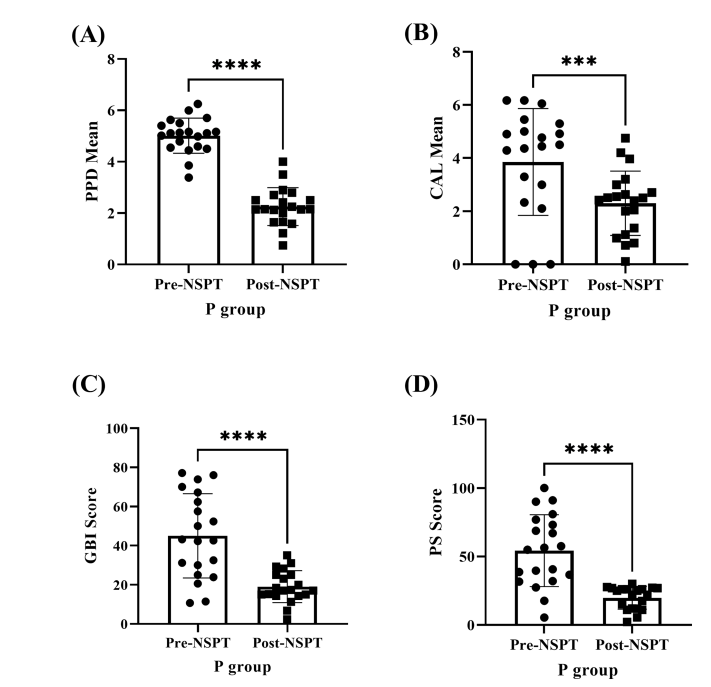
P组(n = 20)在NSPT后牙周参数的改善。使用配对T检验进行分析(A-D)。四个检验(*)表示P < 0.0001,三个检验(*)表示P < 0.001。
结果:CKD-P组的钾、尿素和肌酐浓度最高。CKD-P组与P组的牙周袋深度(PPD)和临床附着丧失(CAL)平均值无显著差异(P > 0.05)。同样,CKD-P组、P组和HP组的牙龈出血指数(GBI)评分无显著差异(P > 0.05)。然而,与P组和HP组相比,CKD-P组的菌斑指数(PS)最高(P < 0.0001)。NSPT后,CKD-P组和P组的这些牙周参数均显著改善。CKD-P组的中位eGFR在NSPT后显著改善(P < 0.0001)。在炎症标志物方面,CKD-P组的IL-6水平显著高于P组和HP组(P < 0.001)。三组之间的TGF-β1水平也存在显著差异(P < 0.05)。NSPT后,CKD-P组(P < 0.001)和P组(P < 0.0001)的IL-6均显著降低。至于TGF-β1水平,仅CKD-P组在NSPT后显著降低(P < 0.001)。
结论:NSPT可有效改善CKD合并牙周炎患者的牙周健康、增强肾功能并减轻全身炎症。
原始出处:
Rajaratinam H; Abdul Rahman NA; Hanafi MH;Exploring the outcomes of non-surgical periodontal therapy in modulating periodontal parameters, renal function, and inflammatory biomarkers in chronic kidney disease patients with periodontitis.PeerJ 2025;13:e19492
- 搜索
-
- 1000℃李寰:先心病肺动脉高压能根治吗?
- 1000℃除了吃药,骨质疏松还能如何治疗?
- 1000℃抱孩子谁不会呢?保护脊柱的抱孩子姿势了解一下
- 1000℃妇科检查有哪些项目?
- 1000℃妇科检查前应做哪些准备?
- 1000℃女性莫名烦躁—不好惹的黄体期
- 1000℃会影响患者智力的癫痫病
- 1000℃治女性盆腔炎的费用是多少?
- 标签列表
-
- 星座 (702)
- 孩子 (526)
- 恋爱 (505)
- 婴儿车 (390)
- 宝宝 (328)
- 狮子座 (313)
- 金牛座 (313)
- 摩羯座 (302)
- 白羊座 (301)
- 天蝎座 (294)
- 巨蟹座 (289)
- 双子座 (289)
- 处女座 (285)
- 天秤座 (276)
- 双鱼座 (268)
- 婴儿 (265)
- 水瓶座 (260)
- 射手座 (239)
- 不完美妈妈 (173)
- 跳槽那些事儿 (168)
- baby (140)
- 女婴 (132)
- 生肖 (129)
- 女儿 (129)
- 民警 (127)
- 狮子 (105)
- NBA (101)
- 家长 (97)
- 怀孕 (95)
- 儿童 (93)
- 交警 (89)
- 孕妇 (77)
- 儿子 (75)
- Angelababy (74)
- 父母 (74)
- 幼儿园 (73)
- 医院 (69)
- 童车 (66)
- 女子 (60)
- 郑州 (58)