首页 > 医疗资讯/ 正文
论坛导读:神经源性尿失禁(Neurogenic Urinary Incontinence, NUI)是由中枢或周围神经系统病变引起的膀胱和尿道功能障碍,表现为无意识尿液泄漏。其发病机制复杂,涉及神经信号传导异常、肌肉协调失调及神经递质紊乱等多重因素。因其严重影响患者的生活质量,影响患者的正常社交,给患者带来巨大的心理压力,故又称“社交癌”。临床上神经源性尿失禁的原因错综复杂,包括周围性神经病变、中枢性疾病、累计神经的感染性疾病、外伤手术等造成中枢或外周神经损伤等,其包含社会心理等刺激给患者造成极大的生活不便及心理负担。
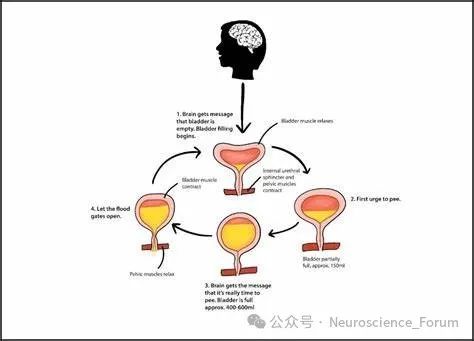
神经源性尿失禁(Neurogenic Urinary Incontinence, NUI)是神经系统疾病(如脑卒中、脊髓损伤、多发性硬化等)的常见并发症,其核心问题是排尿反射通路的完整性被破坏。全球范围内,约30%-40%的神经源性膀胱功能障碍患者存在尿失禁问题。随着人口老龄化和慢性神经系统疾病发病率的上升,神经性尿失禁的防治需求日益迫切。尿失禁、频繁起夜让患者不敢出门,社交活动受限;夜间睡眠质量差,白天精神萎靡,造成患者的日常困扰。同时患者在心理上,自卑、焦虑、抑郁等情绪常见,部分患者因性功能障碍影响家庭关系。
神经源性尿失禁的发病机制
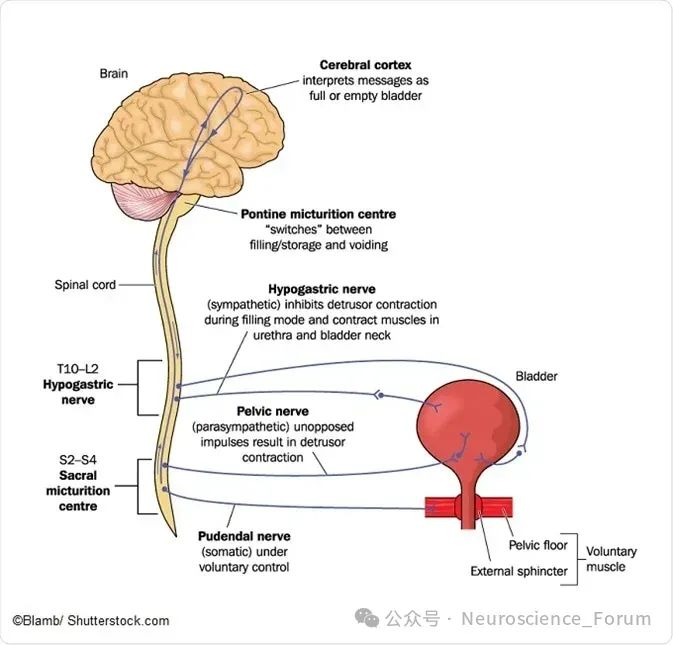
中枢神经系统调控异常
-
脊髓排尿中枢损伤:脊髓是排尿反射的初级中枢,损伤(如脊髓横贯性损伤)可导致膀胱逼尿肌与尿道括约肌的协调性丧失,引发逼尿肌反射亢进或无抑制性收缩,表现为急迫性尿失禁。
-
脑干及大脑皮层病变:脑卒中、帕金森病等可破坏脑干网状结构及大脑皮层对脊髓排尿中枢的抑制功能,导致膀胱感觉过敏和自主排尿失控。
周围神经功能障碍
-
盆神经损伤:盆神经支配膀胱逼尿肌和尿道内括约肌,糖尿病神经病变、盆腔手术等可导致其传导延迟或脱髓鞘,表现为膀胱感觉减退和尿道括约肌松弛。
-
阴部神经功能异常:阴部神经损伤(如分娩损伤)可削弱盆底肌肉支撑力,导致压力性尿失禁。
神经递质与激素失衡
-
乙酰胆碱(ACh)与多巴胺:ACh促进逼尿肌收缩,多巴胺调节排尿反射阈值。帕金森病患者黑质多巴胺能神经元退化可导致膀胱过度活动。
-
5-羟色胺(5-HT)与去甲肾上腺素(NE):5-HT和NE参与脊髓排尿反射的调控,其水平降低与逼尿肌-括约肌协同失调相关。
膀胱肌肉与尿道结构改变
-
逼尿肌肥厚与纤维化:长期膀胱高压可导致逼尿肌代偿性肥厚,收缩功能下降,引发充盈性尿失禁。
-
尿道括约肌萎缩:雌激素缺乏(如绝经后女性)或神经损伤可致尿道黏膜变薄、括约肌张力下降,增加压力性尿失禁风险。
神经源性尿失禁的临床分型
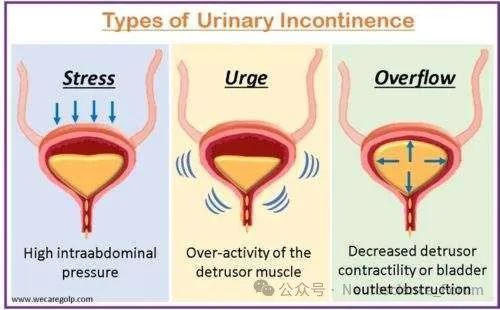
根据神经损伤部位及临床表现,可分为以下类型:
-
急迫性尿失禁(UUI):由逼尿肌反射亢进引起,常见于脊髓损伤、多发性硬化患者。
-
压力性尿失禁(SUI):盆底肌松弛导致腹压增加时尿液泄漏,多见于老年女性及盆腔手术患者。
-
充盈性尿失禁(FUI):膀胱感觉减退或尿道梗阻导致膀胱过度充盈,尿液溢出,常见于糖尿病神经病变。
-
混合性尿失禁(MUI):多种机制并存,治疗难度较大。
诊断方法
初步评估包括病史采集和膀胱日记,并可根据临床指征辅以尿流率、排尿后残余测量、肾脏超声、(视频)尿动力学、神经生理学和尿道膀胱镜检查等检查。不完全的膀胱排空通常通过间歇性导管插入术来控制,而储存功能障碍通过抗毒蕈碱药物来控制。
尿动力学检查:
膀胱测压:评估逼尿肌压力与顺应性。
尿道压力曲线:检测尿道括约肌功能。
神经电生理评估:
肌电图(EMG):评估盆底肌与括约肌电活动。
球海绵体反射(BCR):检测骶神经功能。
影像学技术:
磁共振成像(MRI):观察脊髓及脑部结构性病变。
超声检查:评估膀胱形态及残余尿量。
- 搜索
-
- 1000℃李寰:先心病肺动脉高压能根治吗?
- 1000℃除了吃药,骨质疏松还能如何治疗?
- 1000℃抱孩子谁不会呢?保护脊柱的抱孩子姿势了解一下
- 1000℃妇科检查有哪些项目?
- 1000℃妇科检查前应做哪些准备?
- 1000℃女性莫名烦躁—不好惹的黄体期
- 1000℃会影响患者智力的癫痫病
- 1000℃治女性盆腔炎的费用是多少?
- 标签列表
-
- 星座 (702)
- 孩子 (526)
- 恋爱 (505)
- 婴儿车 (390)
- 宝宝 (328)
- 狮子座 (313)
- 金牛座 (313)
- 摩羯座 (302)
- 白羊座 (301)
- 天蝎座 (294)
- 巨蟹座 (289)
- 双子座 (289)
- 处女座 (285)
- 天秤座 (276)
- 双鱼座 (268)
- 婴儿 (265)
- 水瓶座 (260)
- 射手座 (239)
- 不完美妈妈 (173)
- 跳槽那些事儿 (168)
- baby (140)
- 女婴 (132)
- 生肖 (129)
- 女儿 (129)
- 民警 (127)
- 狮子 (105)
- NBA (101)
- 家长 (97)
- 怀孕 (95)
- 儿童 (93)
- 交警 (89)
- 孕妇 (77)
- 儿子 (75)
- Angelababy (74)
- 父母 (74)
- 幼儿园 (73)
- 医院 (69)
- 童车 (66)
- 女子 (60)
- 郑州 (58)