首页 > 医疗资讯/ 正文
肝脓肿是指肝脏内充满脓液的肿块,可由肝脏损伤或门静脉播散的腹腔内感染发展而来。肝脓肿以细菌性和阿米巴性肝脓肿常见,还有少部分由寄生虫和真菌引起。虽然肝脓肿的发生率较低,但未经治疗的患者死亡风险较高,因此本病的早期发现和治疗至关重要。
近期,河南省人民医院尚佳教授分享“肝脓肿诊疗策略”,感染前沿特将精华整理成文,以飨读者。
病例分享
入院查体
慢性面容,巩膜黄染,计算力下降,扑翼样震颤阳性,腹壁可见多处手术疤痕,腹壁静脉曲张,全腹轻压痛,无反跳痛,墨菲氏征阴性。
既往病史
腹痛:2011年因胆囊结石当地腹腔镜下胆囊切除术,术后胆瘘,于河南省人民医院开腹手术清创。
发热:2015年因发热入河南省人民医院介入科,行胆道造影+外引流管置入术,定期更换引流管,次年10月拔除引流管。
出血:2016年郑大一附院胃镜显示食管胃底静脉曲张,2016年-2018年消化道多次出血。
个人史
吸烟史20年,10支/天,戒烟9年,饮酒史20年,白酒,半斤/天,约合乙醇80g/天,戒酒9年。
实验室检查
PCT 51.02 ng/ml,WBC 18.07×109/L,中性粒细胞计数16.45×109/L,中性粒细胞百分比91.0%,PLT 51×109/L,CRP 173.41 mg/L。
ALT 641.2 U/L,AST 758.7 U/L,ALB 28.2 g/L,总胆红素29.0 μmol/L,直接胆红素21.3 μmol/L,前白蛋白33 mg/L。PT活动度37%,D-二聚体 3.9 mg/L。血氨73 μmol/L。
入科修正诊断
患者主要诊断为脓毒症,胆道来源感染可能性大。同时患有慢性肝衰竭,处于继发胆汁性肝硬化失代偿期,伴有肝性脑病、食管静脉曲张和脾功能亢进等严重并发症。患者已接受胆囊切除术和经皮肝穿胆道造影+外引流管引流术。鉴于脓毒症病情严重,需密切关注并控制感染,同时针对慢性肝衰竭及其并发症进行综合治疗,以维持器官功能,提高患者生活质量。
治疗
对于肝衰竭,采取退黄促进胆汁排泄的方法,使用熊去氧胆酸进行治疗。同时,为预防和治疗肝硬化并发症,建议患者摄入优质蛋白软食,并给予护胃保护胃黏膜药物以及抗肝昏迷药物。此外,使用甘草酸制剂、还原性谷胱甘肽等保肝药物进行保肝降酶治疗,以保护肝脏功能。
针对发热症状,首先进行血培养以明确病原体,随后进行抗感染治疗。在情况平稳后,进行影像学检查以进一步评估病情。
腹部CT:胆道内可见气体影
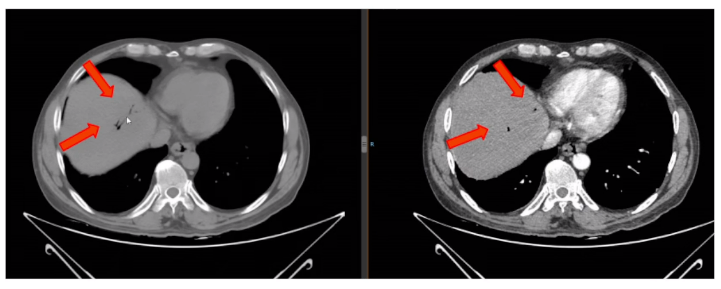
胃镜镜检所见:距门齿约30cm见4条蓝紫色曲张静脉,呈串珠样改变,红色征阴性;余食管粘膜色泽正常,管腔扩张可,齿状线清晰。贲门扩张可。胃底粘液湖清,胃底、胃体粘膜散在片状出血,分泌物少;胃角拱形,光滑;胃窦粘膜弥漫性充血、红,分泌物少,蠕动可。十二指肠球部粘膜散在充血、水肿,见黄色胆汁反流。
镜下诊断
1. 食管静脉曲张Ⅲ度,红色征阴性;
2. 出血性胃底、胃体炎;
3. 慢性红斑性胃窦炎;
4. 十二指肠球炎伴胆汁反流。
最终诊断
患有脓毒症、肝脓肿及胆道感染,同时处于慢性肝衰竭状态,继发胆汁性肝硬化失代偿期,伴有肝性脑病I级、食管胃底静脉曲张及脾功能亢进。
抗感染治疗
患者经头孢曲松、头孢哌酮舒巴坦、亚胺培南抗感染治疗后,感染得到有效控制,PCT值从70.9降至9.3。
流行现状及特点
流行病学
肝脓肿(liver abscess,LA)是致病菌通过胆道、肝动脉、门静脉,直接蔓延等途径侵入肝脏引起的肝内局灶性、化脓性病变,是临床上常见的消化系统感染性疾病之一。
常见病原菌包括细菌、真菌、阿米巴,其中细菌性肝脓肿(pyogenic liver abscess,PLA)最常见,占肝脓肿发病率的80%。
危险因素
肝胆或胰腺疾病、胰十二指肠手术、肝移植手术等是PLA潜在的危险因素。近年来,有研究显示,肝脓肿在糖尿病患者中的发病率为健康人群的3倍以上。中老年、高血压病史、恶性疾病病史(如结直肠癌病史)等亦被视作PLA的独立危险因素。
感染途径
1. 胆源性感染:胆系结石、急性胆囊炎、肝胆恶性肿瘤、肝胆侵入性操作等,导致细菌逆行至肝脏引起继发性肝内感染。
2. 门静脉感染:腹腔内感染(如急性阑尾炎、腹腔内手术、肠瘘等)及肠道感染,导致细菌经门静脉及其分支进入肝脏引起感染。
3. 血流感染:体内存在肺部感染、感染性心内膜炎等时,细菌可经肝动脉进入肝脏,引发肝脓肿。
4. 隐源性感染:已成为PLA最常见的感染方式,结肠黏膜屏障受损可能导致隐源性PLA,尤其是肺炎克雷伯杆菌阳性的患者,因此隐源性PLA患者需考虑行结肠镜检查。
5. 直接肝脏感染:当肝脏因外伤出现破损时,如车祸或刀刺伤等,细菌可直接经过破损处侵入肝脏。

既往胆源性和门静脉是主要的感染途径。胆囊切除术后胆总管残余结石大多因为术前漏诊继发性胆总管结石,或术中操作使胆囊内的小结石进入胆总管内所致。
1991年Journal of the National Medical association发表个案,报道一例39岁女性胆囊切除近1年后,胆总管结石残留复发性胆管炎、胆总管狭窄及继发性胆汁性肝硬化,发生时间:良性狭窄7.1年(范围:0.5~26年),胆总管结石4.6年(范围:0.3~17年),恶性狭窄0.8年(范围:0.2~1.5年)。
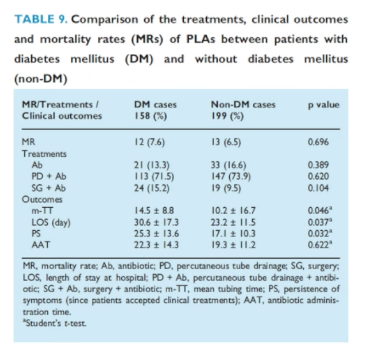
目前,隐源性感染已经成为肝脓肿最主要的感染途径。而且相较于非糖尿病患者,糖尿病患者在肝脓肿的住院时间、导管留置时间、抗生素使用时间和症状持续时间上均处于劣势。
临床表现
临床表现典型的为发热和腹痛(尤其是容易局限于右上腹)。其他常见症状包括恶心、呕吐、厌食、体重减轻等。约半数的肝脓肿患者可出现肝肿大、右上腹压痛或黄疸。
部分PLA患者仅表现为发热,所以因发热首诊的患者,在进行充分的问诊、体格检查及胸部影像学评估后仍不能明确感染病灶时,应考虑肝脓肿的可能性,特别是合并糖尿病的患者。
脓肿破裂是一种罕见的并发症,脓肿直径>6cm及合并肝硬化是脓肿破裂的主要危险因素,大多数破裂发生在肝脏周围或破溃入胸膜腔。
病原学构成
中国一项纳入31个省份6347例受试者的6913株菌株的数据分析显示,肺炎克雷伯杆菌是中国细菌性肝脓肿的主要致病菌,尤其在糖尿病患者中感染比例有上升趋势。大肠埃希菌及链球菌是欧美地区主要致病菌。革兰氏阳性细菌中以葡萄球菌属最常见。
上海仁济医院回顾性分析了2010-2015年105例肝脓肿患者脓液培养结果显示:肺炎克雷伯菌(22.7%)、大肠埃希菌(6.1%)、肠球菌(1.5%)、链球菌(1.5%)、铜绿假单胞菌(3%)。
其他可能的致病菌还包括米勒链球菌群(咽峡炎链球菌、中间链球菌及星座链球菌)。检出这些细菌时,应立刻寻找同时发生于其他部位的转移性感染,假丝酵母菌也可导致肝脓肿,布鲁氏菌亦可存在于PLA。
肺炎克雷伯杆菌具有较高的脓毒性转移感染风险,临床表现为肝外侵袭综合征,如脑膜炎、眼内炎、骨髓炎及其他部位,这种引起侵袭综合征的肺炎克雷伯菌称为高毒力型肺炎克雷伯菌。
肝脓肿的鉴别诊断
阿米巴肝脓肿:长期发热、右上腹或右下胸痛、全身消耗及肝脏肿大压痛、血白细胞增多等为主要临床表现,穿刺抽吸物为类似“鱼酱”的棕色液体,抽吸物显微镜检查中见到滋养体可确诊。
原发性肝癌:尚没有完全液化的肝脓肿,其影像学表现与肝癌相似,继发感染的肝癌也可出现肝脓肿的表现,原发性肝癌患者多有慢性肝病史、全身情况进行性恶化、血AFP及CEA明显升高等表现,肝血管造影、腹部增强CT或MR、肝穿刺活检等可协助确诊。
胆道感染:胆道感染也可表现为发热伴右上腹痛,但常伴有明显的皮肤巩膜黄染,腹部超声或CT检查可协助确诊。
肝血管瘤:临床多无特殊症状,瘤体较大时可能因压迫造成局部疼痛等表现,超声可见肝脏内圆形或类圆形的均质、高回声、边界清晰的占位。
肝脓肿的治疗
支持治疗
首先需要保证充足的营养,不能耐受肠内营养,建议在初始阶段提供滋养型喂养(10~20 kcal/h或500 kcal/d),24~48h后如可耐受则逐步增加至目标热量的80%。
保证重要脏器比如心脏、肝脏、肾脏的功能,尽量维持正常的器官功能。酌情补充优质蛋白,建议每天输送1.2~2g蛋白质/kg。如有休克,及时纠正。
病因治疗
目前糖尿病在肝细胞性肝脓肿中比例逐渐增加,需要对糖尿病病人进行合理管控。正在免疫抑制剂治疗的肝脓肿患者需要考虑减量或者停药。
感染性心内膜炎的肝脓肿患者需要加用抗阳性球菌的药物。既往有胆道操作史,肝脓肿与胆道相通的患者,ERCP有助于引流肝脓肿。合并消化道肿瘤的患者治疗难度较大,基础疾病可能也是致命的,需要在感染控制后及时抗肿瘤治疗。
抗感染治疗
1. 经验性抗感染
建议提早开始。尽可能全面覆盖肝脓肿的常见菌群。单纯抗感染治疗适用于3cm以下肝脓肿。轻/中度感染不合并MODS的患者,首选推荐:三代头孢+甲硝唑;β-内酰胺类/β-内酰胺酶抑制剂+甲硝唑;氨苄西林+庆大霉素及甲硝唑;替代方案:氟喹诺酮类+甲硝唑。
2. 根据药敏选择抗菌药物
取得药敏结果后要及时依据药敏结果调整抗生素应用。单纯抗感染治疗疗程尚无统一标准,一般4-6周,依据症状,体征及实验室检查结果恢复情况而定。治疗后期口服抗菌药物可依据药敏结果选择。
3. 特殊情况下的抗感染治疗
肝脓肿伴脓毒症休克/MODS:碳青霉烯类(如亚胺培南-西司他汀、美罗培南、比阿培南等)或广谱青霉素/β-内酰胺酶抑制剂组合,也可使用三代或四代头孢菌素联合甲硝唑。抗菌药物疗程为7~10d;对于脓毒性休克患者,若初始应用联合抗菌药物治疗后临床症状得以改善或感染好转,推荐降阶梯治疗。
怀疑导管相关感染:需考虑金葡菌感染可能,经验性治疗药物包括万古霉素或者达托霉素,如药敏结果提示MSSA,则抗菌药物降阶梯为β-内酰胺类药物。
免疫抑制宿主伴或不伴有中性粒细胞减少:需警惕真菌感染的风险,如侵袭性假丝酵母菌病或假丝酵母菌菌血症等,经验性治疗药物包括卡泊芬净、米卡芬净、氟康唑等。
外科治疗
超声或CT 引导下经皮肝脓肿穿刺置管引流是细菌性肝脓肿治疗的重要方法,应尽早实现引流。穿刺置管引流创伤小,可重复性强,安全性高,患者更容易接受。适用于3-10cm之间的肝脓肿,太小没有必要,太大失败率过高。需要病灶充分液化方可进行。引流量持续数日小于10 mL,脓腔直径小于2cm即可拔管。指南中不推荐进行脓肿冲洗。
出现以下情况建议行手术治疗:①脓肿有高度破溃风险,或已经破溃形成腹膜炎、胸膜炎;②合并其他胆道疾病需手术的PLA;③经规范的药物及介入治疗(经皮穿刺引流7d)病情无明显改善者;④脓肿内容物黏稠致引流不畅或堵塞引流管;⑤多房性及多发性PLA。
PLA眼内炎的治疗包括全身使用抗菌药物,玻璃体腔注药术和玻璃体切除术。
心得体会
♦ 肝脓肿的诊治需要规范的流程化管理,提高诊治成功率,减少病死率。
♦ 重视肝脓肿患者的随访,因为肝脓肿的恢复可能需要16-22周,甚至更长的时间。
♦ 如果治疗效果不佳,应尽早多学科会诊,外科干预,以免延误治疗时机。
- 搜索
-
- 1000℃李寰:先心病肺动脉高压能根治吗?
- 1000℃除了吃药,骨质疏松还能如何治疗?
- 1000℃抱孩子谁不会呢?保护脊柱的抱孩子姿势了解一下
- 1000℃妇科检查有哪些项目?
- 1000℃妇科检查前应做哪些准备?
- 1000℃女性莫名烦躁—不好惹的黄体期
- 1000℃会影响患者智力的癫痫病
- 1000℃治女性盆腔炎的费用是多少?
- 标签列表
-
- 星座 (702)
- 孩子 (526)
- 恋爱 (505)
- 婴儿车 (390)
- 宝宝 (328)
- 狮子座 (313)
- 金牛座 (313)
- 摩羯座 (302)
- 白羊座 (301)
- 天蝎座 (294)
- 巨蟹座 (289)
- 双子座 (289)
- 处女座 (285)
- 天秤座 (276)
- 双鱼座 (268)
- 婴儿 (265)
- 水瓶座 (260)
- 射手座 (239)
- 不完美妈妈 (173)
- 跳槽那些事儿 (168)
- baby (140)
- 女婴 (132)
- 生肖 (129)
- 女儿 (129)
- 民警 (127)
- 狮子 (105)
- NBA (101)
- 家长 (97)
- 怀孕 (95)
- 儿童 (93)
- 交警 (89)
- 孕妇 (77)
- 儿子 (75)
- Angelababy (74)
- 父母 (74)
- 幼儿园 (73)
- 医院 (69)
- 童车 (66)
- 女子 (60)
- 郑州 (58)