首页 > 医疗资讯/ 正文
乳腺癌是全球女性中最常见的癌症。早期乳腺癌患者通常采用乳房切除术或保乳手术配合放疗进行治疗,但高达25%-60%的患者在术后可能会出现慢性疼痛。鉴于这一公共卫生问题的重要性,预防乳房切除术后慢性疼痛及区域阻滞技术的潜在应用越来越受到关注。
目前乳腺外科手术(包括乳房切除术)中应用了多种区域阻滞技术。其中,椎旁阻滞堪称金标准疗法,PROSPECT指南也明确推荐该技术。然而关于预防乳房切除术后持续性疼痛的研究数据却显示出不同的结果。一项针对椎旁阻滞的系统评价与荟萃分析显示,虽然该技术可能有助于降低慢性神经性疼痛的发生率,但并未显著减少乳房切除术后6个月的疼痛发生率。尽管存在这种潜在优势,但在乳腺癌手术中,区域镇痛技术的实际应用率仍然偏低。
随着超声技术的应用,筋膜平面阻滞的开发与应用呈现迅猛发展态势。对于接受乳房切除术的患者,除椎旁阻滞外,目前还有多种筋膜平面阻滞替代方案,包括胸肌间平面阻滞、胸大肌平面阻滞、两种阻滞联合应用(“PECS-2”阻滞),以及浅层或深层前锯肌平面阻滞(SAP)。随机临床试验证实,相较于浅层SAP阻滞,PECS-2阻滞能显著降低乳房切除术后严重慢性疼痛的发生率。值得注意的是,这些技术并非互斥,从解剖覆盖范围考量,联合应用不同技术方案具有合理依据。
既往研究表明,在SAP阻滞的基础上增加胸肌间平面阻滞可增强术后即刻的镇痛效果,降低患者疼痛评分并减少对阿片类药物的需求。但目前关于这种联合阻滞方式对持续性疼痛的潜在影响的研究有限。因此,本研究旨在验证以下假设:与单纯的浅层SAP阻滞相比,胸肌间平面阻滞联合浅层SAP阻滞可降低乳房切除术后6个月慢性疼痛的发生率。此项研究结果发表于2025年7月的Anaesthesia杂志。

方法
该随机、平行组、安慰剂对照试验在日本Kameda医学中心进行,研究方案经机构研究伦理委员会审查批准后开展,所有患者均签署书面知情同意书。研究遵循随机临床试验的CONSORT报告指南。
纳入标准:择期接受单侧全乳切除术且未植入假体或扩张器的成年女性患者。
排除标准:乳房部分切除术;同时进行双侧手术;既往在同一侧乳房接受过手术;ASA≥3级;术前存在任何部位慢性疼痛;对多模式镇痛方案中使用的局部麻醉药、类固醇或镇痛药过敏;计划阻滞部位存在局部皮肤炎症;哮喘、肝肾功能异常或凝血功能障碍;以及合并可能影响术后电话随访可靠性的痴呆或精神疾病。计划手术后,首先通过电子病历筛查患者,符合条件者由研究者(HK)在入院后及术前进行面诊,确认符合排除标准、获取知情同意并收集基线数据。术前所有患者均完成日本版医院焦虑抑郁量表(HADS)。
随机分组由一名研究者KU完成,该人员未参与其他研究流程及受试者的临床治疗。分组采用美国研发的安全在线数据管理系统REDCap。为确保组间平衡,随机化时根据预计腋窝淋巴结手术类型(腋窝淋巴结清扫术或前哨淋巴结活检)进行分层。在各亚组中,患者以1:1的比例随机分配至干预组(胸肌间平面联合浅层SAP阻滞)或对照组(单纯浅层SAP阻滞)。
术前由一名未参与研究其他环节的药剂师配制10ml装的0.375%罗哌卡因与生理盐水混合注射器,用于后续研究操作。根据分组情况,研究者KU负责为阻滞操作挑选两支注射器(两支0.375%罗哌卡因或一支0.375%罗哌卡因与一支生理盐水),并对注射内容物进行盲法处理。所有参与患者围手术期治疗的医护人员(包括实施阻滞麻醉的麻醉医师、除研究者KU和统计员外的研究人员)均对分组情况保持盲态。
麻醉诱导过程:通过静脉注射丙泊酚1.5mg/kg和芬太尼100μg进行全麻诱导,给予罗库溴铵0.6mg/kg后行气管插管,并以0.3μg/kg/min持续输注瑞芬太尼。所有区域阻滞操作均由三位精通两种阻滞技术的麻醉医师中的一位完成。具体流程如下:在患者全身麻醉后,操作人员使用10%聚维酮碘溶液进行皮肤消毒,采用覆盖无菌保护套的6-13 MHz线性超声探头,配合22号80mm短斜面穿刺针进行操作。
胸肌间平面阻滞的实施步骤:患者取仰卧位,超声探头置于锁骨中点下方的胸部,以矢状面观察第二、第三肋骨上方的胸大肌、胸小肌。采用平面内技术,将针头沿探头头端方向插入,经胸大肌向尾侧推进至胸肌间平面。超声引导下通过生理盐水(< 1ml)水分离术确认针尖位置后,注射10ml研究药物。干预组患者注射0.375%罗哌卡因,对照组则使用生理盐水。
浅层SAP阻滞的实施步骤:患者取仰卧位,同侧手臂外展至约90°。将超声探头沿腋中线放置于第五肋骨水平,呈斜向于矢状面的侧胸位置,以识别背阔肌和前锯肌。采用平面内技术,将针头从内侧向外侧推进至背阔肌与前锯肌之间的目标筋膜平面。经生理盐水确认针尖位置后,向筋膜平面注射0.375%罗哌卡因20ml。
全身麻醉的维持方案:静脉注射瑞芬太尼0.1-0.3μg/kg/min和吸入地氟烷4%。麻醉医师根据临床判断,按需追加芬太尼。所有患者均静脉注射地塞米松6.6mg,以预防术后恶心呕吐,并可能延长阻滞效果。为最大程度减轻术后疼痛,手术结束前30min静脉注射对乙酰氨基酚1000mg和芬太尼100μg。在手术结束、气管拔管前,使用舒更葡糖2-4mg/kg拮抗神经肌肉阻滞。术中及术后未使用其他非阿片类镇痛剂(如氯胺酮)。所有患者经麻醉恢复室(PACU)观察后,直接从手术室转入病房。术后镇痛方案:初期采用静脉注射氟比洛芬50mg,每8h按需给药;必要时每4h追加15mg喷他佐辛。口服给药开始后,根据需要口服60mg洛索洛芬钠。
主要结局指标为患者自述的术后6个月手术部位持续性疼痛,采用数字评分量表(NRS,0=无痛,10 =最严重疼痛)进行评分。任何程度的持续性疼痛(包括静息痛)均符合先前对乳房切除术后慢性疼痛的定义。早期次要结局指标包括:由未参与研究的急性疼痛服务人员在术后2小时和24小时使用NRS评估静息及活动时的急性疼痛;首次需求镇痛药物的时间;术后24小时内需镇痛药的患者数量;术中芬太尼及瑞芬太尼使用情况;任何与神经阻滞相关的并发症事件;术后恶心呕吐情况;以及住院时间。后期次要结局指标包括:术后1个月和3个月使用NRS评估静息及活动时的疼痛;疼痛具体部位;以及各时间点患者自述的镇痛药使用情况。
研究的样本量根据主要结局指标和意向治疗分析确定,首先参照Fujii等人的研究结果,将预期效应量设定为相对风险0.33。对照组的结局发生率设定为Gartner等人的队列研究中报告的45%,采用双侧α=0.05、检验效能80%的统计学检验标准,预估样本量为每组36名女性。考虑到潜在失访风险,每组计划招募50名患者。
结果
2021年5月12日至2023年1月6日期间,共有209名患者接受资格筛查(图1),最终共纳入100名患者进行随机分组,干预组50例,对照组50例。期间有1例计划进行部分乳房切除术的患者被误入组并分配至干预组。
图1 研究流程图。
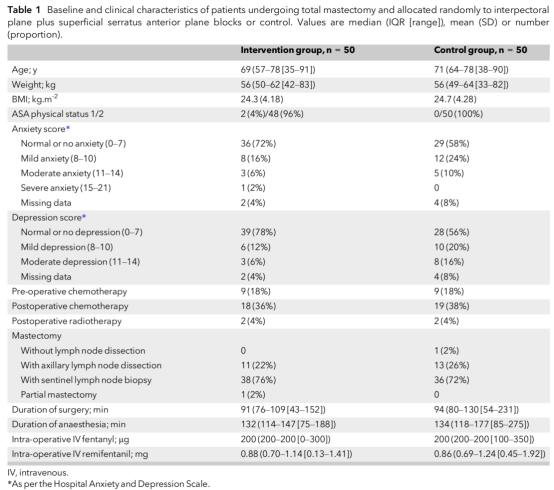
干预组与对照组的基线特征相似(表1)。两组在术前癌症相关治疗、手术类型、术中阿片类药物剂量、手术及麻醉时长等方面也无显著差异。
表1 两组接受全乳切除术患者的基线资料及临床特征。
主要结局指标:根据意向治疗分析显示,干预组中有9例(18%)患者在乳房切除术后6个月静息状态下报告手术部位疼痛,而对照组报告有19例(38%)(OR: 0.36, 95%CI: 0.13-0.98,p = 0.044)。疼痛最集中的部位干预组患者为:侧胸壁(6/9)、腋窝(1/9)和手臂(2/9),而对照组患者为:侧胸壁(11/19)、腋窝(4/19)和手臂(4/19)。
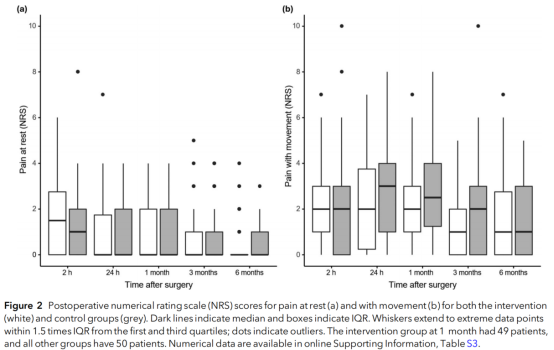
术后6个月静息状态下,干预组患者的NRS疼痛评分中位数(IQR[范围])为0分(0-0 [0-4]),对照组为0分(0-1 [0-3])(p=0.044)。活动状态下,两组患者6个月的NRS疼痛评分中位数分别为干预组1分(0-3 [0-7])和对照组1分(0-3 [0-5])(p=0.691)。在入组的100名患者中,仅有1例(干预组)在术后6个月出现NRS评分≥4分的情况,且所有患者均未使用镇痛药物。随时间变化的疼痛评分数据详见图2。
图2 术后静息状态(a)与活动状态(b)下疼痛数字评分量表(NRS)评分对比:干预组(白色)与对照组(灰色)。
鉴于存在3例违背方案病例(干预组2例,对照组1例,见图1),进行了符合方案分析(补充数据表S1)。剔除这3例患者后,干预组6个月时仍有9例(19%)报告了静息痛,对照组为18例(37%)(OR: 0.40, 95% CI: 0.14-1.10, p = 0.069)。
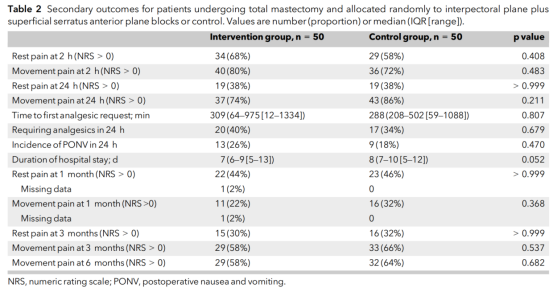
根据意向治疗分析(表2)和符合方案分析(补充数据表S2),两组在其他次要结局指标上均无差异,且未发生与神经阻滞相关的并发症。
表2 随机分配至干预组和对照组的全乳切除术患者的次要结局指标。
结论
本研究结果表明,对接受全乳房切除术的患者,联合使用胸肌间平面和浅层SAP阻滞,相较于单独使用浅层SAP阻滞,术后6个月时静息状态下慢性疼痛的发生率更低,但其他结局无差异。
麻海新知的述评
这项采用三盲法设计的安慰剂对照研究显示,对于接受全乳切除术的患者,浅层前锯肌平面阻滞联合胸肌间平面阻滞,可有效降低术后6个月慢性疼痛的发生率。该结果与既往研究结论一致。本研究通过让实施阻滞操作的麻醉医生和统计员也处于盲态,为该领域现有证据提供了更高水平的支持。
本研究中发展为慢性疼痛的患者比例较低,但两组慢性疼痛患者的NRS疼痛评分差异未达到具有临床意义的最小差异(1分)。与既往关于乳切除术后慢性疼痛的研究相比,本研究中患者在术后6个月时静息状态下的NRS评分更低,且仅有一名患者的疼痛评分>4分。这一结果可能存在以下几方面原因:首先,本研究为单中心研究,研究人群可能与其他中心的患者群体存在差异;其次,本研究未纳入慢性疼痛发生风险较高的患者(如年轻患者、接受扩张器重建术的患者以及接受放疗的患者);最后,所有患者均接受了浅层前锯肌平面阻滞,该阻滞对慢性疼痛的作用可能超出预期。在一项同样针对全乳切除术后6个月慢性疼痛发生情况的随机对照试验中,接受SAP阻滞的患者慢性疼痛发生率为18.9%,而未接受任何阻滞的患者中这一比例为41.6%。
在本研究中,增加胸肌间平面阻滞并未对术后急性疼痛程度产生额外益处。既往关于胸肌间平面阻滞的研究结果存在差异:一项安慰剂对照的随机临床试验未发现胸肌间平面阻滞在缓解术后急性疼痛方面优于对照组;而在另一项与本研究类似的临床试验中,将胸肌间平面阻滞与浅层SAP阻滞联合使用,与单独使用SAP阻滞相比,患者术中芬太尼用量更少,术后24小时内吗啡用量减少,疼痛评分也更低。以上研究与本研究结果存在差异的原因可能是:参与患者诊疗的医护人员(包括实施阻滞操作的麻醉医师)并未设盲;不同中心的患者群体差异、本研究常规将基础非阿片类镇痛药(对乙酰氨基酚、非甾体抗炎药及地塞米松)纳入多模式镇痛方案,以及术中麻醉管理方案的差异,均可能导致研究结果的不同。此外,近期Gu等人的一项RCT研究显示:在PECS阻滞基础上增加深部胸骨旁肋间平面阻滞,尽管实现了更完善的感觉阻滞范围,但并未改善术后24小时的恢复质量或任何镇痛结局。这与本研究阴性次要结局的发现一致,表明单纯追求解剖覆盖范围的扩大,并不一定能转化为患者结局的改善,“越多越好”并非绝对真理。
术后疼痛的发展轨迹是实施区域镇痛时的重要考量因素,而急性期疼痛控制不佳是术后慢性疼痛发生的已知风险因素之一。需要特别说明的是,本研究的机构惯例是乳切除术后患者需留院观察数日,与其他医疗机构存在差异。因此,尽管单次注射筋膜平面阻滞的持续时间有限,但患者在术后初期可直接获得医护人员的急性疼痛管理支持。此外,患者在住院期间还能接受术后康复训练等非药物干预措施,这些措施有助于促进患者早期康复,并可能对预防长期疼痛及功能障碍起到积极作用。而在那些术后当天或次日即出院的患者中,无法获得同样的医疗资源支持,这可能是不同区域镇痛研究中术后慢性疼痛结局存在差异的原因之一。因此该研究推测,全乳切除术后早期实施全面的多模式镇痛方案(包括在术后即刻对手术区域尽可能覆盖的区域阻滞技术),可能是预防持续性疼痛发生的关键。
本研究存在以下几方面局限性:首先,主要结局指标设定为静息痛,无法全面反映患者的整体疼痛体验。与通过保持静止即可缓解的活动相关疼痛不同,静息痛具有持续性且无法避免,故本研究选择其作为主要结局指标。其次,未对患者进行术后6个月以上的随访,术后可能出现的疼痛变化尚不明确。第三,由于阻滞操作在全麻诱导后进行,术前无法进行感觉测试。第四,本研究未评估其他以患者为中心的结局指标,如功能状态、生活质量或疼痛干扰区域,而这些指标对于患者术后的短期及长期恢复具有重要意义。第五,本研究存在 3 例方案违背案例,尽管在意向性治疗分析中,主要结局指标的差异具有统计学意义,但在符合方案分析中,差异失去了统计学意义,削弱了研究结论的稳健性。最后,本研究为在日本开展的单中心研究,考虑到不同人群的疼痛报告可能存在差异,且其他中心的患者住院时间可能更短,因此本研究结果的普适性可能受限。
区域阻滞麻醉只是预防慢性术后疼痛的环节之一。慢性疼痛的发展是手术创伤、神经损伤、炎症反应、术前疼痛、心理社会因素(如焦虑等)共同作用的结果。因此,未来的研究应更多地关注多模式、多学科的综合干预策略,而非仅仅依赖于区域阻滞技术的叠加。未来的区域麻醉实践应走向个体化。并非所有患者都需要最复杂的阻滞组合,应根据手术范围、解剖特点及疼痛风险因素来选择最合适的阻滞方案。例如,对于内侧象限的肿瘤,或许胸骨旁阻滞是更好的补充;而对于以外侧为主的手术,单纯的PECS-2或SAP可能已足够。
本研究作为首个验证胸肌间平面阻滞联合浅层前锯肌阻滞用于预防全乳切除术后慢性疼痛的三盲RCT研究,为临床提供了一个初步但并非决定性的证据,表明联合阻滞可能在降低术后慢性静息痛发生率方面具有潜力。然而,由于其结果的稳健性不足、以及缺乏对急性疼痛的益处,目前尚不能推荐将该联合阻滞作为常规实践。未来的研究可在更大人群中验证该联合阻滞的效果,识别最能从该联合阻滞中获益的患者亚群,探索局麻药佐剂的价值,并将区域阻滞技术用于更广阔的围术期医学中,与其他干预措施一起,共同攻克慢性术后疼痛这一难题。
原始文献:
Kono H, Sugiyama D, Teraguchi T, Ueda K, Kobayashi O, Fukuma E, Matsui H, Morimatsu H. The combination of interpectoral plane and superficial serratus anterior plane blocks for the prevention of persistent pain after total mastectomy: a triple-blinded, randomised, placebo-controlled trial. Anaesthesia, 2025 Sep 26, Ahead of Print. DOI: 10.1111/anae.16787.
- 上一篇: 麻醉方法的选择基本规则
- 下一篇:强效镇痛药的双刃剑——芬太尼的科学之路与警示
- 搜索
-
- 1000℃李寰:先心病肺动脉高压能根治吗?
- 1000℃除了吃药,骨质疏松还能如何治疗?
- 1000℃抱孩子谁不会呢?保护脊柱的抱孩子姿势了解一下
- 1000℃妇科检查有哪些项目?
- 1000℃妇科检查前应做哪些准备?
- 1000℃女性莫名烦躁—不好惹的黄体期
- 1000℃会影响患者智力的癫痫病
- 1000℃治女性盆腔炎的费用是多少?
- 标签列表
-
- 星座 (702)
- 孩子 (526)
- 恋爱 (505)
- 婴儿车 (390)
- 宝宝 (328)
- 狮子座 (313)
- 金牛座 (313)
- 摩羯座 (302)
- 白羊座 (301)
- 天蝎座 (294)
- 巨蟹座 (289)
- 双子座 (289)
- 处女座 (285)
- 天秤座 (276)
- 双鱼座 (268)
- 婴儿 (265)
- 水瓶座 (260)
- 射手座 (239)
- 不完美妈妈 (173)
- 跳槽那些事儿 (168)
- baby (140)
- 女婴 (132)
- 生肖 (129)
- 女儿 (129)
- 民警 (127)
- 狮子 (105)
- NBA (101)
- 家长 (97)
- 怀孕 (95)
- 儿童 (93)
- 交警 (89)
- 孕妇 (77)
- 儿子 (75)
- Angelababy (74)
- 父母 (74)
- 幼儿园 (73)
- 医院 (69)
- 童车 (66)
- 女子 (60)
- 郑州 (58)