首页 > 医疗资讯/ 正文
瑞马唑仑是一种超短效苯二氮䓬类药物,起效与作用消退迅速。其酯键经肝脏羧酸酯酶快速水解,生成的代谢产物对苯二氮䓬受体的亲和力极低。该代谢产物体内药理活性微弱,使得瑞马唑仑的时量相关半衰期显著缩短。此外,尽管其代谢产物主要经肾脏排泄,在肾功能受损患者体内可能蓄积,但由于这些代谢产物对苯二氮䓬受体的活性极低,瑞马唑仑仍被认为适用于终末期肾病(ESRD)患者。除代谢迅速外,瑞马唑仑相较于其他全身麻醉药(尤其是丙泊酚),其血流动力学影响更小,这也是其显著特点之一。
2025年10月5日,Case Reports in Anesthesiology报道来自日本的病例,1例因糖尿病并发ESRD需长期透析的患者,此前在丙泊酚联合瑞芬太尼全身麻醉诱导后发生心脏骤停,本次采用瑞马唑仑实施腰椎椎板切除术麻醉,最终实现血流动力学稳定的案例。
病例
患者,男性,69岁,身高166.8cm,体重70kg,BMI 25.2kg/m²,因腰椎椎管狭窄拟行椎板切除术。既往病史包括:阵发性心房颤动(PAF)20年、糖尿病15年,以及由糖尿病引发的ESRD。
目前用药包括:华法林与富马酸比索洛尔(治疗阵发性心房颤动与高血压)、普瑞巴林(治疗腰痛)、米格列奈(治疗糖尿病),以及每日皮下注射15单位速效胰岛素类似物。
患者已接受血液透析治疗2年,透析期间频繁出现明显低血压,常需抬高下肢缓解。每次透析计划超滤量通常为6L,但严重低血压常导致无法完成既定超滤量,需提前终止透析,此情况称为“透析困难”。
实验室检查显示肾功能严重受损:血清肌酐12.5mg/dL,血尿素氮45.5mg/dL,血钾4.7mmol/L。患者糖尿病病史15年,并发ESRD,但未发现周围神经病变或眼部并发症(如白内障、青光眼)。尽管接受胰岛素治疗,术前检查显示血糖控制不佳,HbA1c 7.6%;肝功能、止血及凝血功能未发现其他异常。
超声心动图检查显示:左心室弥漫性轻度运动减弱,EF为48%,提示心肌收缩力轻度下降;仅观察到轻度主动脉瓣钙化,无明显瓣膜疾病;左心房容积指数轻度升高(38.7),提示与心房颤动相关的左心房扩大;未发现肺动脉高压迹象。
第一次麻醉过程
该患者因长期糖尿病并发ESRD且需血液透析,被认为是全身麻醉诱导期间发生循环衰竭的高危人群。但术前超声心动图仅提示心肌收缩力轻度下降,未发现周围神经病变及其他器官功能障碍。基于上述评估,我们认为在密切监测诱导过程并联合使用血管活性药物的前提下,采用丙泊酚全身麻醉是安全的。此外,由于外科医生强烈要求术中进行运动诱发电位(MEP)监测,而有研究表明丙泊酚对MEP的干扰相较于苯二氮䓬类药物及挥发性麻醉药更小,因此选择丙泊酚作为主要麻醉药物。
患者未使用麻醉前用药,进入手术室后,首先行右侧桡动脉穿刺置管,随后进行有创动脉血压监测。确认心电图、SpO₂及BIS监测正常后,采用丙泊酚靶控输注、瑞芬太尼及罗库溴铵进行全身麻醉诱导。
气管插管后,收缩压降至65mmHg,间断给予去氧肾上腺素后,收缩压恢复至100mmHg以上。因担心麻醉药物导致血流动力学抑制,将丙泊酚靶控输注浓度降至1.7μg/mL以维持BIS值约50-60,同时将瑞芬太尼输注速率降至0.1μg/(kg·min)。确认镇静深度与血流动力学稳定后,将患者体位转为俯卧位。
转为俯卧位后,患者逐渐出现低血压,体位改变9分钟后发生无脉性电活动,且对去氧肾上腺素无反应。立即停用丙泊酚与瑞芬太尼,迅速将患者从俯卧位转为仰卧位,并启动心肺复苏,包括胸外按压、输注约1000mL晶体液及肾上腺素,上述干预措施成功恢复自主循环。
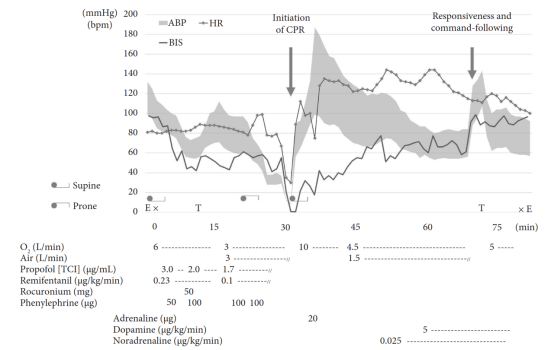
图1 第一次麻醉过程图
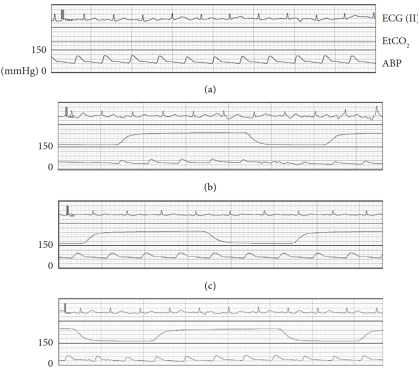
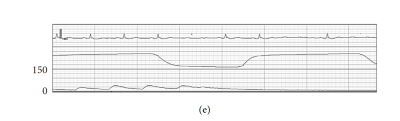
图2 第一次麻醉期间的波形图
肾上腺素给药约10分钟后,患者再次出现低血压倾向,遂启动去甲肾上腺素与多巴胺持续输注。儿茶酚胺类药物输注后,低血压缓解,收缩压稳定维持在85mmHg以上。自主循环恢复约30分钟后,患者恢复自主呼吸并能对指令做出反应,随后撤离呼吸机并拔管,转入ICU进行综合治疗,原定手术被迫取消。
我们立即调查患者全身麻醉诱导后发生无脉性电活动的原因:患者无皮肤异常表现或支气管痉挛,故排除过敏性休克,怀疑为心源性因素。血气分析未显示酸碱失衡或高钾血症等电解质异常,故心律失常性心脏骤停可能性较低。ICU内复查超声心动图,结果与术前无显著差异,未发现新的左心室运动异常,故缺血性心脏病可能性较低;但为谨慎起见仍行冠状动脉造影,未发现需干预的明显狭窄。上述结果提示,全身麻醉药物(丙泊酚)引发的循环抑制是导致无脉性点活动的主要因素。幸运的是,未观察到心脏骤停相关的明显并发症,如神经后遗症或新发缺血性器官功能障碍。
鉴于全身麻醉下手术治疗风险极高,我们强烈建议患者采用药物治疗、神经阻滞等替代方案处理腰椎椎管狭窄,但患者在充分了解全身麻醉潜在风险后,仍强烈要求手术干预。随后组织骨科医生与麻醉科医生召开多学科会议,认为此前无脉性电活动发作可能由麻醉药物引发的循环抑制导致,因此选择循环抑制作用最小的麻醉药物,或可实现更安全的围手术期麻醉管理。在向患者详细说明相关风险后,制定了手术治疗计划。
第二次麻醉过程
第二次麻醉选择具有轻微循环抑制作用的瑞马唑仑。为预防术前脱水,手术前1天血液透析时的超滤量控制在干体重加1kg。
与第一次麻醉相同,患者未使用术前用药,进入手术室后,麻醉诱导前先行右侧桡动脉穿刺置管。启动心电图、SpO2及有创动脉血压监测后,静脉推注瑞马唑仑14mg进行全身麻醉诱导,随后以0.5mg/(kg·h)持续输注,同时联合瑞芬太尼(0.12μg/(kg·min))及罗库溴铵40mg。与第一次麻醉相比,本次麻醉诱导期间及体位改变前的低血压程度显著减轻,血流动力学整体稳定;转为俯卧位后,仍维持血流动力学稳定。
术中麻醉维持方案为:瑞马唑仑0.25mg/(kg·h)、瑞芬太尼0.1μg/(kg·min),同时持续输注去氧肾上腺素(0.03-0.08μg/(kg·min))以支持循环。为减少全身麻醉药用量、减轻麻醉相关循环抑制,术前采用20mL0.75%罗哌卡因行腰椎小关节阻滞。整个手术过程中,血流动力学参数始终保持高度稳定,手术顺利进行,术中成功完成MEP监测。椎管减压前,双下肢MEP振幅较低;减压后,MEP振幅显著升高,后续手术中未出现潜伏期延长、振幅降低等提示神经损伤的MEP变化。
手术持续时间为1小时51分钟,总麻醉时间为3小时1分钟;估算出血量80mL,总输液量662mL。
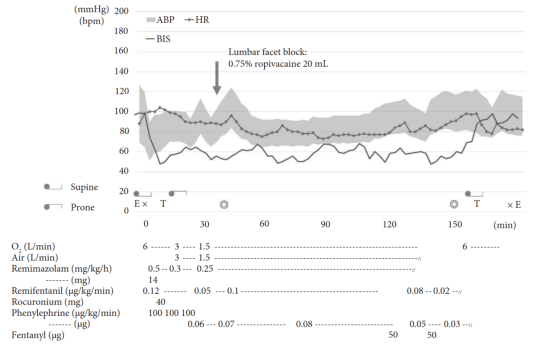
图3 第二次麻醉过程图
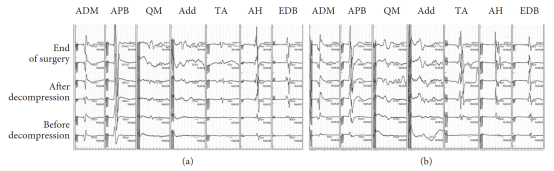
图4 第二次麻醉期间的运动诱发电位(MEP)图
麻案精析的评述
ESRD患者因肾功能衰竭导致药物代谢排泄异常、循环储备差,且常合并多器官并发症(如本例患者的阵发性房颤、左心室收缩功能轻度下降),麻醉药物选择一直是临床难题。既往研究虽提及瑞马唑仑代谢产物经肾脏排泄但受体亲和力极低(约为母药的 1/400),推测其适用于ESRD患者。综合分析这一病例认为,第一次全身麻醉后发生心脏骤停的主要原因包括:(1)全身麻醉药物引发的循环抑制;(2)低血容量;(3)俯卧位相关低血压。
有研究表明,丙泊酚在ESRD患者与健康人群中的药代动力学和药效动力学无显著差异,靶控输注方案可相似实施。但ESRD患者围手术期风险极高,据报道其死亡率约为4%。在麻醉药物选择方面,有研究提示,相较于挥发性麻醉药,丙泊酚麻醉可降低ESRD患者心血管事件发生率,改善预后。然而,丙泊酚会降低心肌收缩力与血管阻力,易引发低血压,这种效应在ESRD患者中更为显著——此类患者术中更易发生低血压,且需使用更大剂量的血管活性药物。本例患者存在透析困难,其神经血管反应性受损,因此对丙泊酚引发的低血压需采取更谨慎的血流动力学管理措施,具体策略包括降低靶控输注浓度,或考虑联合使用氯胺酮以减少丙泊酚用量。
已知瑞马唑仑的循环抑制作用较丙泊酚更弱。尽管瑞马唑仑与丙泊酚均会降低外周血管阻力,但瑞马唑仑对心脏功能的影响较小,这可能是其血压下降程度更轻的原因。本例情况与此一致:丙泊酚麻醉期间,单纯使用去氧肾上腺素无法控制低血压,而瑞马唑仑麻醉期间,仅需小剂量去氧肾上腺素即可实现循环稳定。
瑞马唑仑的维持剂量受肝功能、年龄等因素影响。此前研究报道,瑞马唑仑维持剂量可通过公式“1.17−(年龄×0.011)mg/(kg·h)”估算。本例患者瑞马唑仑维持剂量为0.25mg/(kg·h),显著低于估算值(0.41mg/(kg·h))。需注意的是,本次麻醉联合使用了小关节阻滞,该操作可能降低手术应激,且局部麻醉药的全身作用也可能减少瑞马唑仑的需求量;此外,瑞马唑仑剂量降低或可轻度减轻循环抑制,产生积极影响。
第一次麻醉前,为达到干体重进行了液体超滤;而心肺复苏期间输注约1000mL液体后,循环得以恢复。基于这一观察,第二次麻醉前透析时,将液体超滤量调整为干体重加1kg。
对于透析患者,为优化电解质与酸碱平衡,通常建议手术前立即进行透析;但由于透析期间使用抗凝药存在出血风险,术前透析常选择在手术前1天进行,以提高安全性。然而,目前尚无公认的术前透析最佳超滤量标准。对于本例这类合并严重动脉粥样硬化疾病、循环风险高的患者,减少术前透析超滤量可能是一种合理且谨慎的措施。
已知全身麻醉下俯卧位会因腹内压升高导致静脉回流减少,从而增加低血压与心脏骤停的风险,这种风险在低血容量或心功能不全患者中更为显著。本例患者因既往丙泊酚麻醉下发生严重血流动力学抑制并导致心脏骤停,全身麻醉实施难度极大。值得注意的是,使用瑞马唑仑可在维持血流动力学稳定的同时顺利完成手术。本病例进一步补充了现有证据,证实瑞马唑仑的血流动力学抑制作用较丙泊酚更弱,提示其在循环不稳定高危患者中可能具有应用优势。
本例患者合并房颤、糖尿病等基础疾病,瑞马唑仑的代谢与循环效应是否受 “多并发症叠加” 影响仍不明确;且瑞马唑仑在 ESRD 患者中的长期安全性(如多次使用后代谢产物蓄积风险)尚未通过本病例验证。
综上,该病例不仅是瑞马唑仑临床应用的成功实践,为临床医生处理ESRD透析、丙泊酚不耐受、需神经监测等复杂场景提供了可借鉴的解决模板,具有重要的临床推广价值。
原始文献:
Takeda T, Okano K, Ogino Y. Successful Use of Remimazolam in a Dialysis Patient With End-Stage Renal Disease and a History of Cardiac Arrest Following Induction of Propofol Anesthesia: A Case Report. Case Rep Anesthesiol. 2025;2025:7052417. doi: 10.1155/cria/7052417.
- 搜索
-
- 1000℃李寰:先心病肺动脉高压能根治吗?
- 1000℃除了吃药,骨质疏松还能如何治疗?
- 1000℃抱孩子谁不会呢?保护脊柱的抱孩子姿势了解一下
- 1000℃妇科检查有哪些项目?
- 1000℃妇科检查前应做哪些准备?
- 1000℃女性莫名烦躁—不好惹的黄体期
- 1000℃会影响患者智力的癫痫病
- 1000℃治女性盆腔炎的费用是多少?
- 标签列表
-
- 星座 (702)
- 孩子 (526)
- 恋爱 (505)
- 婴儿车 (390)
- 宝宝 (328)
- 狮子座 (313)
- 金牛座 (313)
- 摩羯座 (302)
- 白羊座 (301)
- 天蝎座 (294)
- 巨蟹座 (289)
- 双子座 (289)
- 处女座 (285)
- 天秤座 (276)
- 双鱼座 (268)
- 婴儿 (265)
- 水瓶座 (260)
- 射手座 (239)
- 不完美妈妈 (173)
- 跳槽那些事儿 (168)
- baby (140)
- 女婴 (132)
- 生肖 (129)
- 女儿 (129)
- 民警 (127)
- 狮子 (105)
- NBA (101)
- 家长 (97)
- 怀孕 (95)
- 儿童 (93)
- 交警 (89)
- 孕妇 (77)
- 儿子 (75)
- Angelababy (74)
- 父母 (74)
- 幼儿园 (73)
- 医院 (69)
- 童车 (66)
- 女子 (60)
- 郑州 (58)