首页 > 医疗资讯/ 正文
【论著】
本研究对老年糖尿病股骨骨折手术患者进行回顾性研究,探讨术后肺部并发症(PPC)的危险因素,并对危险因素进行列线图模型构建,评估模型的预测能力,旨在早期预测老年糖尿病股骨骨折患者PPC的发生,为临床实践提供参考。
1 资料与方法
1.1 研究对象
纳入标准: ① 2016年1月1日至2023年12月31日在陆军军医大学第二附属医院接受股骨骨折手术; ② 美国麻醉医师协会分级(ASA)分级Ⅰ~Ⅳ级; ③ 术前诊断为2型糖尿病[空腹血糖≥7.0 mmol/L或糖化血红蛋白(HbA1c)≥6.5]。
排除标准: ① 同一次住院期间多次手术或多部位手术; ② 急诊手术; ③ 围手术期病历资料不完整; ④ 年龄<65岁; ⑤ 术前合并严重呼吸系统疾病(哮喘急性发作期、慢性阻塞性肺疾病急性期发作、肺部感染、肺心病、严重影响肺功能的肺部手术史)。
本研究初步筛选行股骨骨折手术的患者5 592例,排除:非糖尿病患者3 628例,同一次住院期间多次手术或多部位手术321例,急诊手术221例,围手术期病历资料不完整58例,年龄<65岁226例,术前并存哮喘急性发作期、慢性阻塞性肺疾病、肺部感染、肺心病,有严重影响肺功能的肺部手术史81例。最终纳入患者1 057例(男345例、女712例),年龄65~102岁;根据术后是否发生PPC,分为PPC组(115例)和非PPC组(942例)。
1.2 数据收集
收集患者术前及术中基本资料:年龄、性别、体重指数(BMI)、ASA分级、吸烟史、术前肾小球滤过率(GFR)、术前心室射血分数(EF)、术前白细胞、术前白蛋白(ALB)、麻醉方式、术中液体输注量、手术时间、麻醉时间、住院时间、手术等待时间>7 d、HAb1c>7、术前肌酐<110 μmol/L、术前血红蛋白(Hb)≤100 g/L、低蛋白血症(ALB<35 g/L)、术前深静脉血栓、合并呼吸系统疾病的情况。
1.3 PPC诊断标准
PPC是一个复合的概念,指术后发生的各种呼吸系统并发症,采用Kroenke等改良后的PPC分级标准将PPC严重程度分为6级(0级:患者无呼吸道症状。1级: ① 干咳、微小肺不张; ② 肺部异常征象且不明原因的发热(体温>37.5 ℃); ③ 胸部X线片正常、未知原因呼吸困难。2级: ① 未知原因咳嗽、有痰; ② 支气管痉挛,新发喘息或原有喘息导致治疗方案变化; ③ 吸空气脉搏血氧饱和度≤90%; ④ 两位专家一致判定的肺不张,同时体温>37.5 ℃或有异常肺部体征; ⑤ 动脉血二氧化碳分压>50 mmHg。3级: ① 需行胸腔穿刺的胸腔积液; ② 具备白细胞增多或减少、体温异常、脓性分泌物、病原学证据、需要更换抗生素等其中任何两项的肺部感染; ③ 气胸,需要无创通气,吸氧条件下脉搏血氧饱和度<92%、通气氧流量>5 L/min、呼吸频率≥30次/min。4级:术后呼吸机辅助通气>48 h或再插管后呼吸机辅助>48 h的呼吸衰竭。5级:住院期间死亡)。若患者出现分级不同的PPC,以分级高者记录。0级被判定为未发生PPC,1~5级被判定为发生PPC。
2 结果
2.1 患者术前及术中基本资料比较
纳入分析的1 057例患者中,115例(10.88%)发生了PPC。
与非PPC组比较,PPC组患者年龄较大,BMI、术前心室EF、ALB水平较低;ASA分级Ⅲ和Ⅳ级、低蛋白血症、术前Hb≤100 g/L、术前GFR 30~90 ml·min−1·1.73 m−2、合并呼吸系统疾病、手术等待时间>7 d的比例较高,全麻、术前肌酐<110 μmol/L的比例较低,麻醉时间、手术时间、住院时间较长(均P<0.05)。见表1。
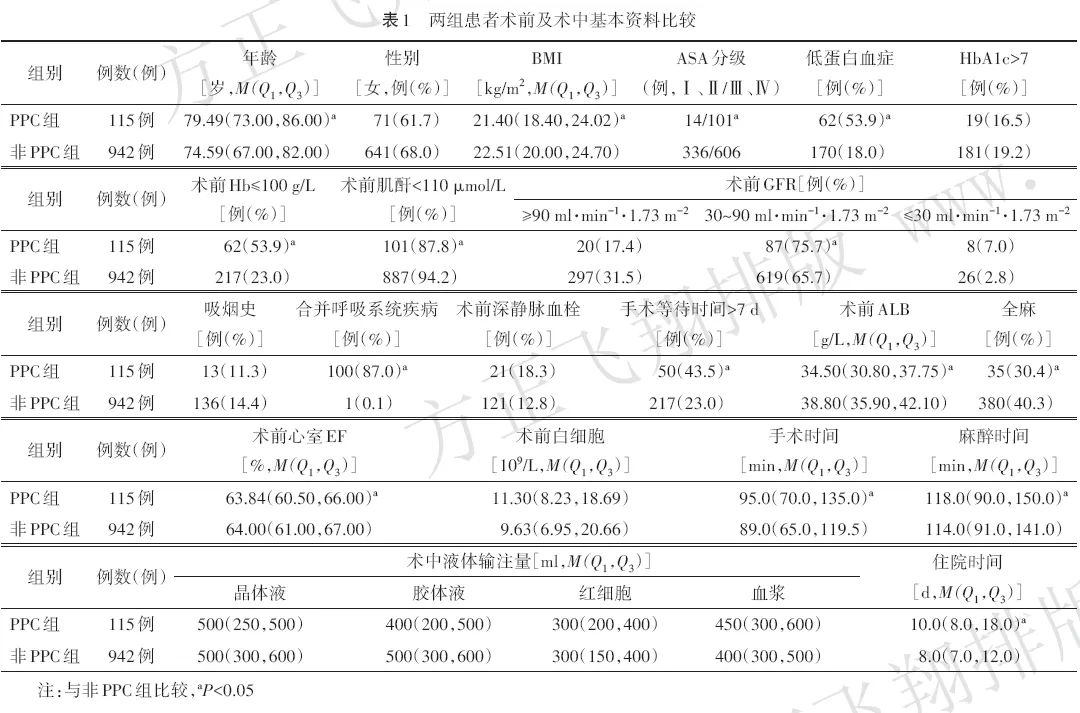
2.2 多因素logistic回归分析结果
多因素logistic回归分析结果显示,高龄(OR 2.34,95%CI 1.43~5.65)、低蛋白血症(OR 19.93,95%CI(4.89~81.09)、术前Hb≤100 g/L(OR 3.25,95%CI 1.68~7.35)、术前合并呼吸系统疾病(OR 13.49,95%CI 5.35~34.05)、手术时间(OR 3.31,95%CI 1.53~7.19)、麻醉时间(OR 2.15,95%CI 1.17~3.93)、全麻(OR 3.82,95%CI 1.56~9.32)、手术等待时间>7 d(OR 5.23,95%CI 1.37~19.96)、住院时间(OR 2.11,95%CI 1.12~3.96)是老年糖尿病患者股骨骨折PPC的独立风险因素(P<0.05)。见表2。
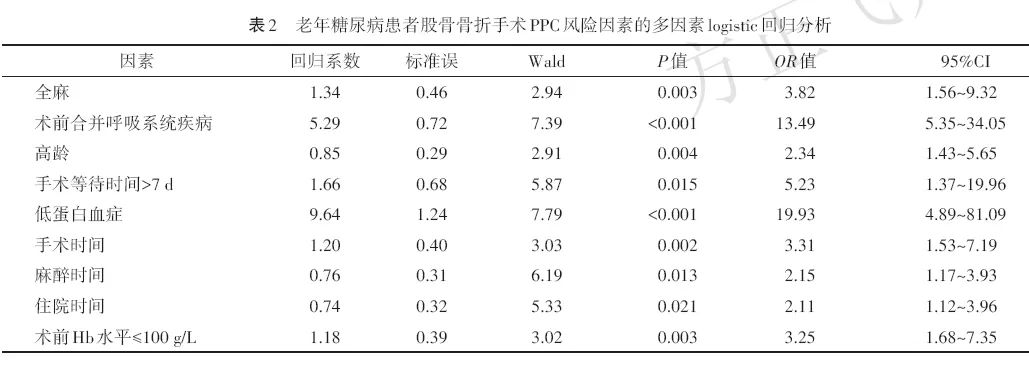
2.3 列线图模型评价及验证
老年糖尿病患者股骨骨折PPC的风险因素列线图模型见图1。
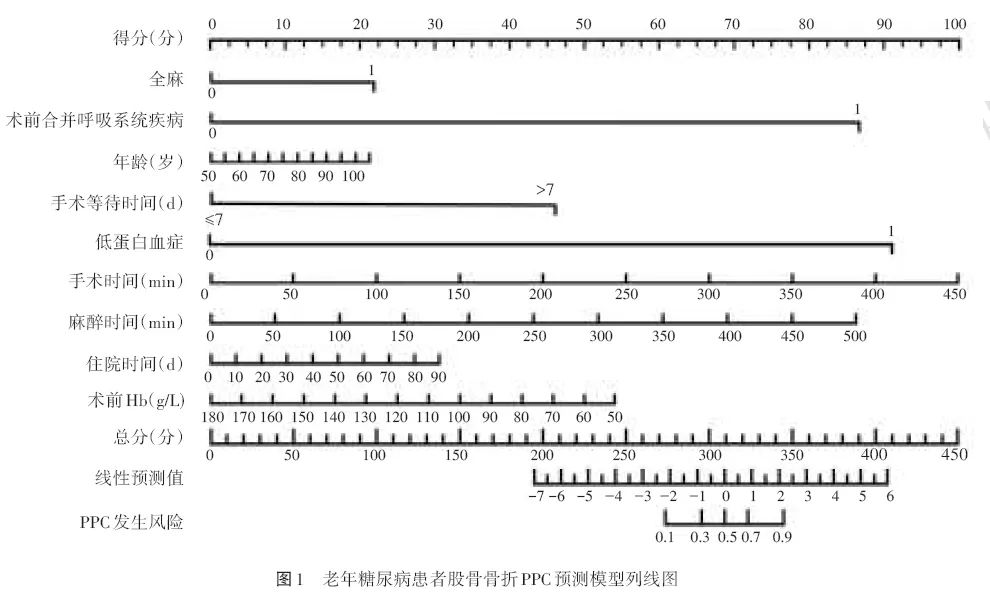
列线图模型预测老年糖尿病患者股骨骨折PPC发生风险的ROC AUC为0.91(95%CI 0.88~0.94),灵敏度和特异度分别为83.7%和81.2%,表明该模型列线图模型区分度良好(图2);
该模型的校准曲线为斜率接近1的直线,表明该模型预测老年糖尿病患者股骨骨折PPC的发生风险与实际发生风险一致性良好(图3);
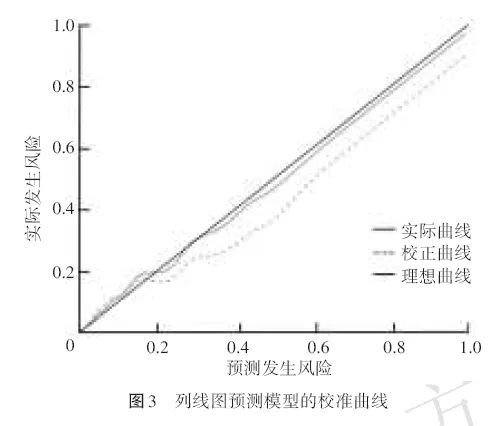
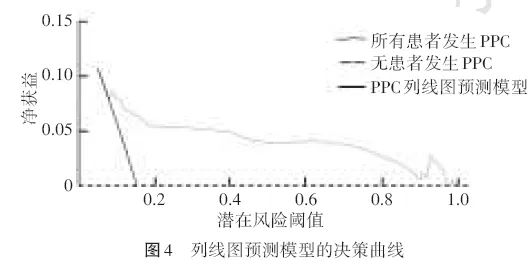
Hosmer‑Lemeshow拟合优度检验χ2=9.34,P=0.314,表明模型具有较好的校准度;该模型的DCA显示,当潜在风险阈值取4.2%(即ROC分析中模型的最佳截断值)时,决策曲线位于图像上方,可获得较好的净收益,表明该模型具有临床实用性(图4)。
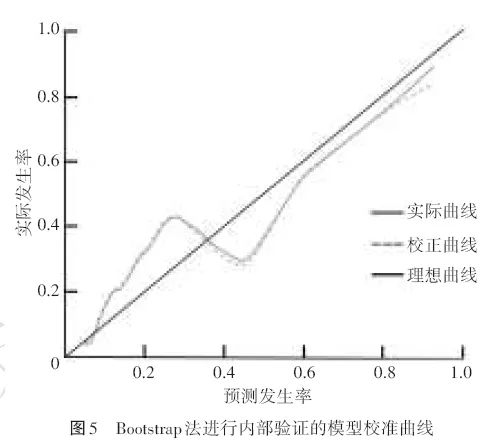
另外,使用Bootstrap法对数据进行1 000次重复抽样以验证内部有效性,得到校准曲线基本沿45°对角线分布走行,提示模型具有良好的一致性(图5)。
3 讨论
本研究中,PPC发生率为10.88%,这与我国三级甲等医院PPC发生率相当。研究结果显示,高龄、低蛋白血症、术前Hb≤100 g/L、术前合并呼吸系统疾病、手术时间、麻醉时间、全麻、手术等待时间>7 d、住院时间是老年糖尿病患者股骨骨折PPC的风险因素,并在此基础上构建临床预测模型。因本研究纳入总体病例数较少,故只将纳入接受手术治疗的糖尿病股骨骨折患者作为建模序列,结果显示,模型具有较好的区分度、一致性及临床实用性。年龄≥65岁是糖尿病股骨骨折PPC的重要预测因子之一,年龄越大,PPC发生率越高,这可能与高龄患者生理功能、抗应激能力、术后恢复能力都明显下降有关。
本研究中,在发生PPC的患者中,术前Hb≤100 g/L的比例高于术前Hb>100 g/L的患者。研究表明,术前贫血使PPC的发生风险增加了近3倍,且将贫血确定为危重症和术后患者预后不良的预测指标,即使是轻微贫血也与术后30 d病死率和心脏事件风险增加有关。
本研究中,PPC患者中53.9%在入院时ALB<35 g/L,PPC发生风险OR值高于先前一项研究,其可能原因是低蛋白血症不仅增加2型糖尿病老年患者营养不良的风险,且导致白蛋白合成减少,加剧内分泌、血液循环系统的紊乱,造成营养流失,增加PPC的发生风险。术前合并呼吸系统疾病也是老年糖尿病患者股骨骨折PPC的一个重要预测因子,其中术前合并呼吸系统疾病主要包含稳定期的慢性阻塞性肺疾病(COPD)、哮喘、支气管炎等,继发于该类疾病的气道分泌物增多或潴留增加了老年股骨骨折患者PPC和预后恶化的风险,且与其他疾病相比,COPD的OR值更高。
本研究中,PPC患者中仅有30.4%使用了全麻,但全麻仍与老年糖尿病股骨骨折PPC发生风险增加相关。全麻是公认的PPC独立危险因素之一,不仅从多个角度(如阿片类药物、肌肉松弛剂、气管插管、吸入氧浓度、呼气末正压、潮气量等)干扰患者呼吸功能,且这种干扰可能持续到术后一段时间才会消失。
本研究结果显示,住院时间长是PPC的独立危险因素,与现有文献一致。住院时间长不仅对患者产生影响,且增加医疗成本、降低床位利用率。手术等待时间长也是延长住院时间的一个重要因素。本研究中,因患者就诊不及时、合并症较复杂、血糖调控、手术时机不成熟、外科医师对此类患者的治疗理念不同及患者医疗费用不足等多种原因导致超过70%的老年患者不能在48 h内及时手术,甚至部分患者手术等待时间>20 d,这与国内部分医院股骨骨折患者的手术等待时间是一致的。
本研究将多因素logistic回归分析中的9个独立危险因素对PPC影响的权重绘制列线图模型,对每个变量不同水平进行打分,总分越高,患者发生PPC的风险越高。本研究采用Bootstrap法验证了该模型具有良好的区分度、一致性及临床实用性,可协助临床医护人员预估糖尿病老年患者股骨骨折手术PPC的发生率,从而筛选出高风险的老年患者进行早期的预防和干预。
本研究中,DAC显示,当潜在风险阈值取4.2%时可获得较好的净收益,这一发现增强了我们对模型泛化能力的信心。因此,我们认为临床工作中不仅可以根据此模型较准确地预测糖尿病老年患者股骨骨折PPC的发生,同时根据此预测模型在术前实施年龄分层管理,尽早进行风险预测评估及动态监测与调整,提高患者对PPC的认识,优化手术及麻醉方案,术前组建包含外科医师、麻醉医师、营养师、呼吸科医师、内分泌医师、康复治疗师、专科护理等的多学科协作团队,共同制定和优化治疗方案,提高治疗效果和安全性。
本研究中,在发生PPC的患者中有84.3%血糖控制欠佳(HbA1c>7),但HbA1c>7在logistic多因素模型中并未显示出风险因素的特征,分析原因如下: ① 因样本量偏小不足以显示出差异,或多项变量之间存在多重共线性导致混杂因素不能排除; ② HbA1c>7更多被认为是营养不良的独立预测因素; ③ 本研究为单中心、回顾性分析,仅分析了患有糖尿病的行股骨骨折手术的老年患者,因此需要增加样本量进行多中心前瞻性随机对照临床研究证实该模型的预测价值; ④ 随着外科手术技术、麻醉技术的发展,不同时期收集的数据可能受到混杂因素的影响,从而影响结论; ⑤ 本研究对象主要是老年糖尿病患者,糖尿病可能通过免疫细胞功能改变、细菌增殖及血管通透性和内皮细胞的变化等几种不同的机制,增加了PPC的发生风险,增加了阳性病例的数量,影响了结论。
本研究存在以下局限性: ① 由于回顾的数据中术后镇痛绝大部分由外科医师自行完成,造成术后镇痛评分和镇痛方式数据缺失,无法纳入到模型中; ② 采取了传统的logistic回归分析方法,今后可以尝试采用机器学习、神经网络等新兴统计方法进行模型建立及外部验证; ③ 本研究因建立外部验证的患者样本量较小,暂未进行外部验证,故在证明模型的适用性方面仍显不足。
国际麻醉学与复苏杂志,2025,46(06):572-579 .
DOI:10.3760/cma.j.cn321761-20240828‑01276
- 上一篇:闭孔神经的解剖与评估
- 下一篇:超详细总结:脊神经感觉支配区及相应反射
- 搜索
-
- 1000℃李寰:先心病肺动脉高压能根治吗?
- 1000℃除了吃药,骨质疏松还能如何治疗?
- 1000℃抱孩子谁不会呢?保护脊柱的抱孩子姿势了解一下
- 1000℃妇科检查有哪些项目?
- 1000℃妇科检查前应做哪些准备?
- 1000℃女性莫名烦躁—不好惹的黄体期
- 1000℃会影响患者智力的癫痫病
- 1000℃治女性盆腔炎的费用是多少?
- 标签列表
-
- 星座 (702)
- 孩子 (526)
- 恋爱 (505)
- 婴儿车 (390)
- 宝宝 (328)
- 狮子座 (313)
- 金牛座 (313)
- 摩羯座 (302)
- 白羊座 (301)
- 天蝎座 (294)
- 巨蟹座 (289)
- 双子座 (289)
- 处女座 (285)
- 天秤座 (276)
- 双鱼座 (268)
- 婴儿 (265)
- 水瓶座 (260)
- 射手座 (239)
- 不完美妈妈 (173)
- 跳槽那些事儿 (168)
- baby (140)
- 女婴 (132)
- 生肖 (129)
- 女儿 (129)
- 民警 (127)
- 狮子 (105)
- NBA (101)
- 家长 (97)
- 怀孕 (95)
- 儿童 (93)
- 交警 (89)
- 孕妇 (77)
- 儿子 (75)
- Angelababy (74)
- 父母 (74)
- 幼儿园 (73)
- 医院 (69)
- 童车 (66)
- 女子 (60)
- 郑州 (58)