首页 > 医疗资讯/ 正文
痴呆作为国际公认的主要致残和因老年依赖性及死亡的原因之一,每年约有1000万人被确诊。诊断对患者及其照护者生活质量和医疗安排影响重大。当前已有关于存活时间的相关数据,但不同国家机构甚至同一国家内的预后报告较为分散且差异显著,医疗界对此存在普遍困惑,尤其缺乏整体且细致的生存期和功能状态转归信息。护理院入院时间作为患者功能下降和照护需求重要指标,却常被忽视或研究不足。
基于此,近期发表在BMJ杂志的一项研究整合多种文献,旨在定量总结诊断后生存周期和护理院入院的时间分布,并探究影响预后的关键因素。

研究人员从Medline、Embase、Web of Science、Cochrane及Google Scholar检索了至2024年7月止的长程纵向研究,纳入样本数≥150且随访≥1年的痴呆患者研究,排除急性住院时招募及仅报告发病率或均数存活期的研究,优先提取中位生存时间及护理院入院时间数据。采用机器学习辅助筛选与双重独立数据提取,结合新星-渥太华评估量表(Newcastle-Ottawa Scale)评价研究质量,并进行加权元回归分析以探讨病人及研究特征对预后的影响。
主要结果
1,纳入研究基本情况
纳入261项研究,包含439个不同患者群体,涉及5553960名患者存活数据及352990名护理院入院数据。研究地区主要分布于欧洲(55%)、北美(27%)、亚洲(13%),年龄中位数约为78.8岁,女性占比63%,临床诊断为主,随访中位时间7年。
2,痴呆患者存活时间
- 诊断时中位生存期为4.8年,5年存活率约51%。
- 生存时间明显受诊断时年龄影响,每增加10岁,中位生存减少约1.4年。
- 女性入诊断时年龄通常较大,若调整年龄影响,男女存活无显著差异。
- 阿尔茨海默病患者存活时间较其他痴呆类型长约0.7年。
- 临床门诊患者存活时间较社区取样长,主要因社区患者年龄更大。
- 亚洲患者生存时间平均长1.1年左右。
- 2000年以后临床基线患者存活时间有所延长,社区研究无此趋势。
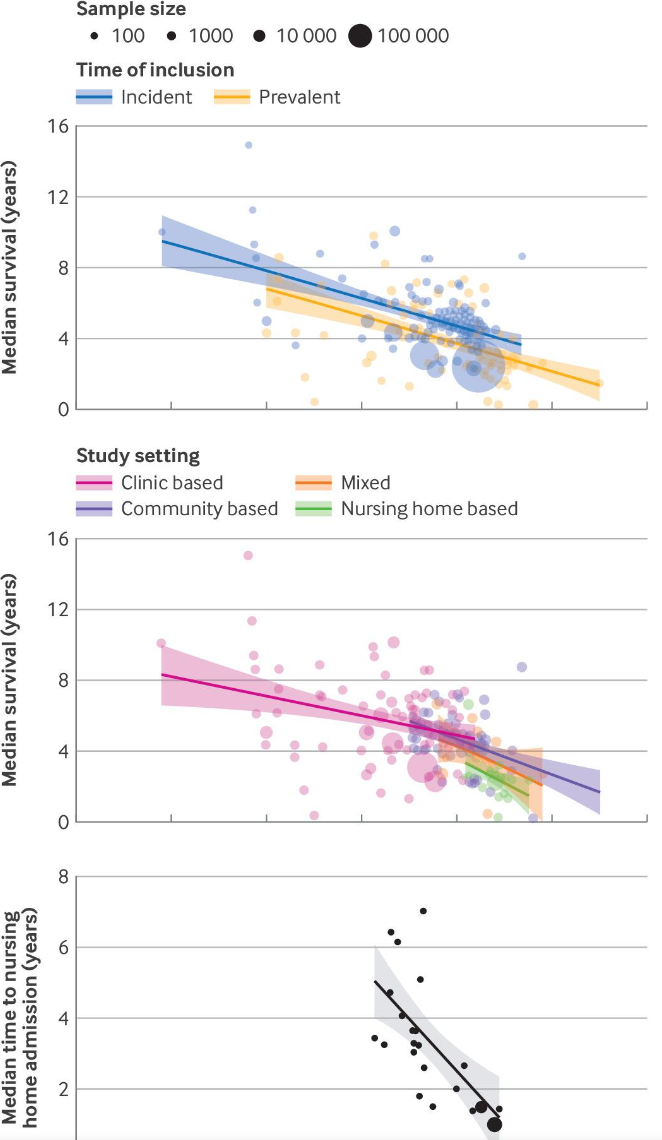
图:不同年龄、性别、时间和研究环境下痴呆患者中位生存时间气泡图
3,护理院入院时间及比例
- 护理院入住中位时间为3.3年。
- 诊断后第一年入院率约13%,5年上升至57%。
- 年龄增大与入院时间缩短有关,每增10岁入院时间提前约3年。
- 入院时间无明显性别和痴呆类型差异。
- 亚洲外地区入院时间稍短。
- 多数研究未充分考虑死亡作为竞争风险,可能高估护理院入院概率。
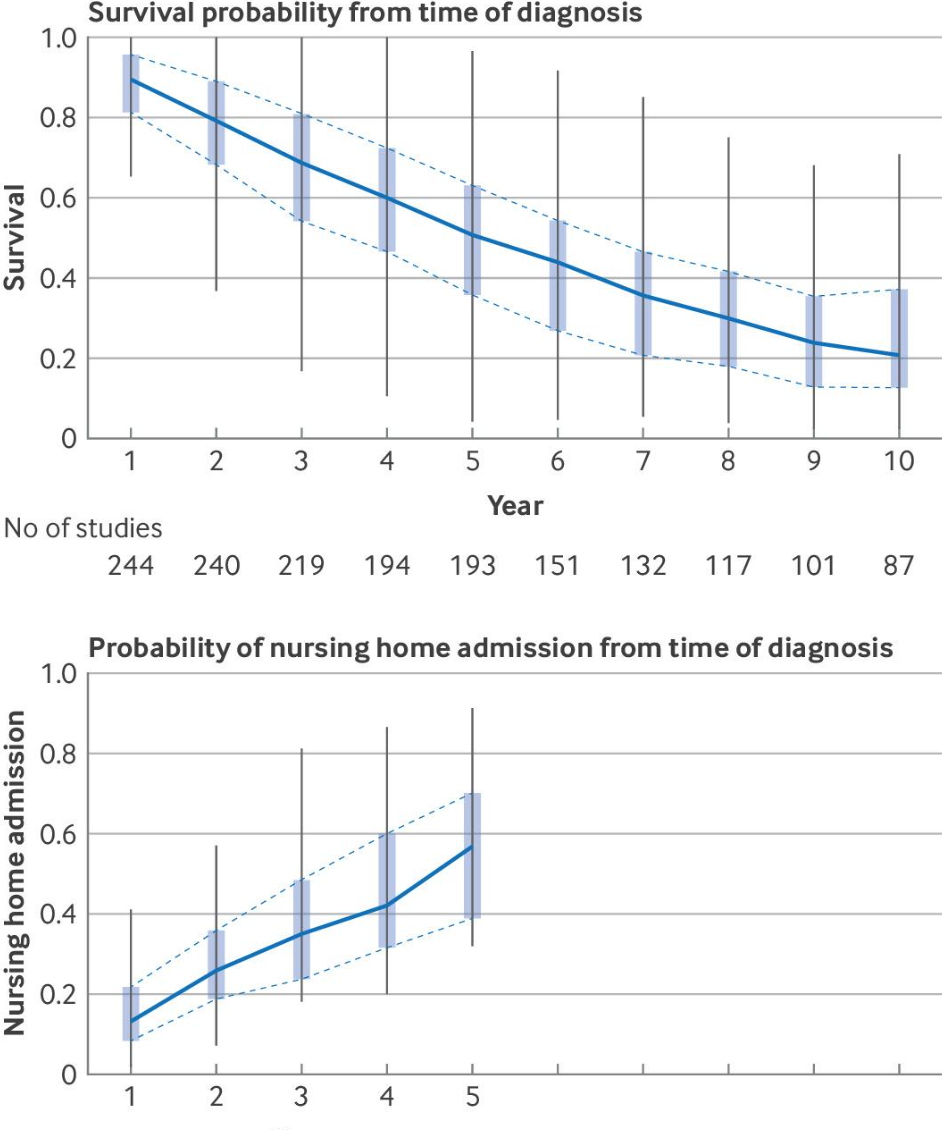
图:痴呆患者诊断后每年存活概率与护理院入院概率箱线图
4,其他因素分析
- 教育年限越高,患者诊断后生存时间略短(每增加一年,生存减少约0.2年),支持认知储备理论。
- 伴侣同住患者存活更长,暗示社会支持可能延缓死亡。
- 病情严重程度指标(如MMSE评分)对生存影响有限,本次分析受限于数据缺失。
- 研究质量总体中等,未明显影响生存或护理院入院估计。
研究价值与讨论
本研究通过大规模整合多中心资料,系统评估了痴呆诊断后患者的生存及护理院入院时间,填补了过去报告分散及预后差异广泛的空白。结果清晰验证了年龄为最主要预后因素,女性寿命表面较长实因诊断年龄偏晚,同时强调痴呆亚型对预后的重要区分意义。护理院入院作为患者功能下降的关键转折,显示高入院率同时伴随较早入住,提示照护资源配置需提前规划。地理区域差异可能反映文化、卫生系统和诊断时机等因素,未来需针对低中收入国家加强研究。研究还指出现有研究方法学差异及数据不足限制了全貌认识,强调需建立更系统标准的数据采集与分析方法,包括充分考虑竞争风险的护理院入院估计。
此外,教育与社会支持对生存的潜在影响提示,非生物医学因素在痴呆预后评估中不可忽视,应纳入未来个体化预后模型设计。研究强调未来工作应着力于诊断时起始点的前瞻性队列,兼顾临床严重度、共病及生活环境等多维因素,提供更精准的预后信息,助力患者、家庭和医护人员的决策支持和护理安排。
原始出处
Brück CC, Mooldijk SS, Kuiper LM, et al. Time to nursing home admission and death in people with dementia: systematic review and meta-analysis. BMJ. 2025;388:e080636. doi:10.1136/bmj-2024-080636.
- 搜索
-
- 1000℃李寰:先心病肺动脉高压能根治吗?
- 1000℃除了吃药,骨质疏松还能如何治疗?
- 1000℃抱孩子谁不会呢?保护脊柱的抱孩子姿势了解一下
- 1000℃妇科检查有哪些项目?
- 1000℃妇科检查前应做哪些准备?
- 1000℃女性莫名烦躁—不好惹的黄体期
- 1000℃会影响患者智力的癫痫病
- 1000℃治女性盆腔炎的费用是多少?
- 标签列表
-
- 星座 (702)
- 孩子 (526)
- 恋爱 (505)
- 婴儿车 (390)
- 宝宝 (328)
- 狮子座 (313)
- 金牛座 (313)
- 摩羯座 (302)
- 白羊座 (301)
- 天蝎座 (294)
- 巨蟹座 (289)
- 双子座 (289)
- 处女座 (285)
- 天秤座 (276)
- 双鱼座 (268)
- 婴儿 (265)
- 水瓶座 (260)
- 射手座 (239)
- 不完美妈妈 (173)
- 跳槽那些事儿 (168)
- baby (140)
- 女婴 (132)
- 生肖 (129)
- 女儿 (129)
- 民警 (127)
- 狮子 (105)
- NBA (101)
- 家长 (97)
- 怀孕 (95)
- 儿童 (93)
- 交警 (89)
- 孕妇 (77)
- 儿子 (75)
- Angelababy (74)
- 父母 (74)
- 幼儿园 (73)
- 医院 (69)
- 童车 (66)
- 女子 (60)
- 郑州 (58)