首页 > 医疗资讯/ 正文
贫血是骨髓增生异常综合征(MDS)和原发性骨髓纤维化(PMF)的常见临床表现,会降低患者的生活质量和生存率,当前贫血管理的挑战在于针对骨髓纤维化(MF)和MDS相关贫血的批准药物有限。世界卫生组织(WHO)目前将女性血红蛋白(Hgb)<12.0 g/dL、男性<13.0 g/dL定义为贫血,而在MDS和PMF的风险评分系统中,Hgb<10 g/dL视为风险因素。
在MDS中,男性Hgb<9 g/dL、女性<8 g/dL或输血依赖性贫血(TDA)与生存期缩短独立相关。在PMF中,轻度贫血(Hgb≥10 g/dL但低于性别调整后的正常下限)在男性中预测生存期缩短,而严重贫血(Hgb<8 g/dL或TDA)与死亡风险增加1.5倍相关。
发病机制
髓系肿瘤中贫血的病理生理学是多方面且复杂的。影响因素包括无效红细胞生成、晚期红细胞前体的凋亡、促炎细胞因子的升高以及铁调素的增加,后者导致功能性铁缺乏和铁限制性红细胞生成。其他因素包括由于不适当的促红细胞生成素(Epo)水平或对Epo的低反应性导致的红细胞生成受损以及外周溶血。此外,在MF中,脾肿大伴脾功能亢进以及使用Janus激酶-信号转导和转录激活因子(JAK-STAT)抑制剂芦可替尼和fedratinib会加重贫血。
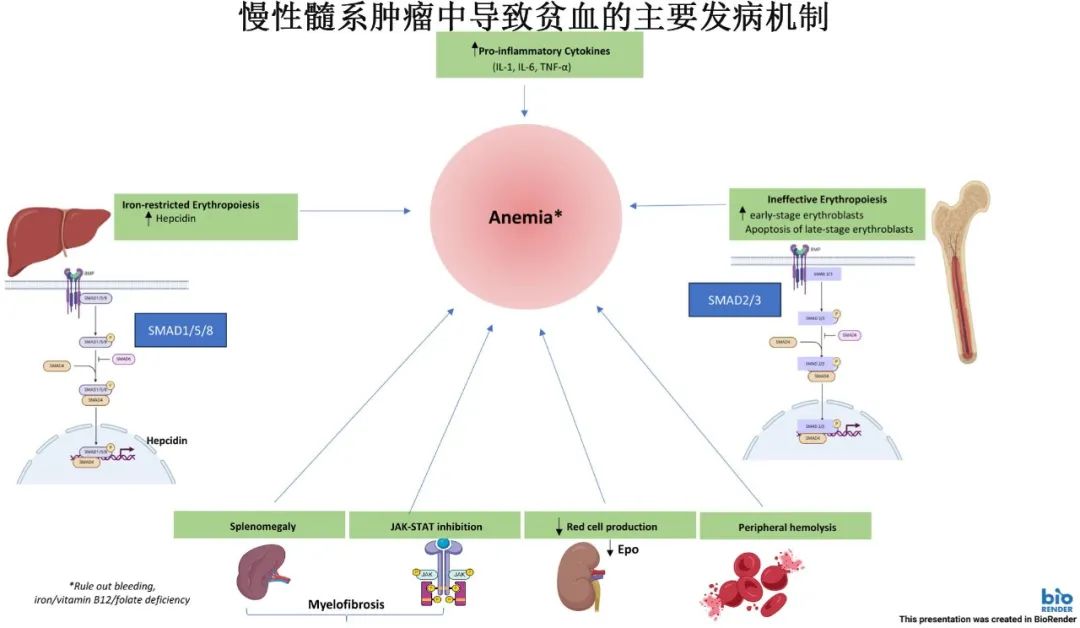
无效红细胞生成:TGF-β家族成员在红细胞生成的晚期阶段起负向调节作用,导致晚期红细胞前体细胞凋亡增加。例如,在较低危MDS中,肾缺氧刺激Epo产生增加,驱动早期红细胞前体细胞扩增,但晚期前体细胞凋亡增加,导致无效红细胞生成。
铁限制性红细胞生成:铁稳态由肝细胞产生的铁调素(hepcidin)调节。铁调素与巨噬细胞和十二指肠肠细胞上的铁输出蛋白(ferroportin)结合,导致铁被困在网状内皮系统中,造成功能性铁缺乏。TGF-β-BMP-SMAD和JAK-STAT是调节铁调素产生的两个主要信号通路,它们受到炎症细胞因子、全身铁含量和红细胞生成的综合影响。
炎症细胞因子:MF患者中,多种炎症细胞因子水平升高,如IL-1β、IL-6、TNF-α等,这些细胞因子通过激活JAK-STAT通路增加铁调素产生,从而加剧铁限制性红细胞生成。
治疗
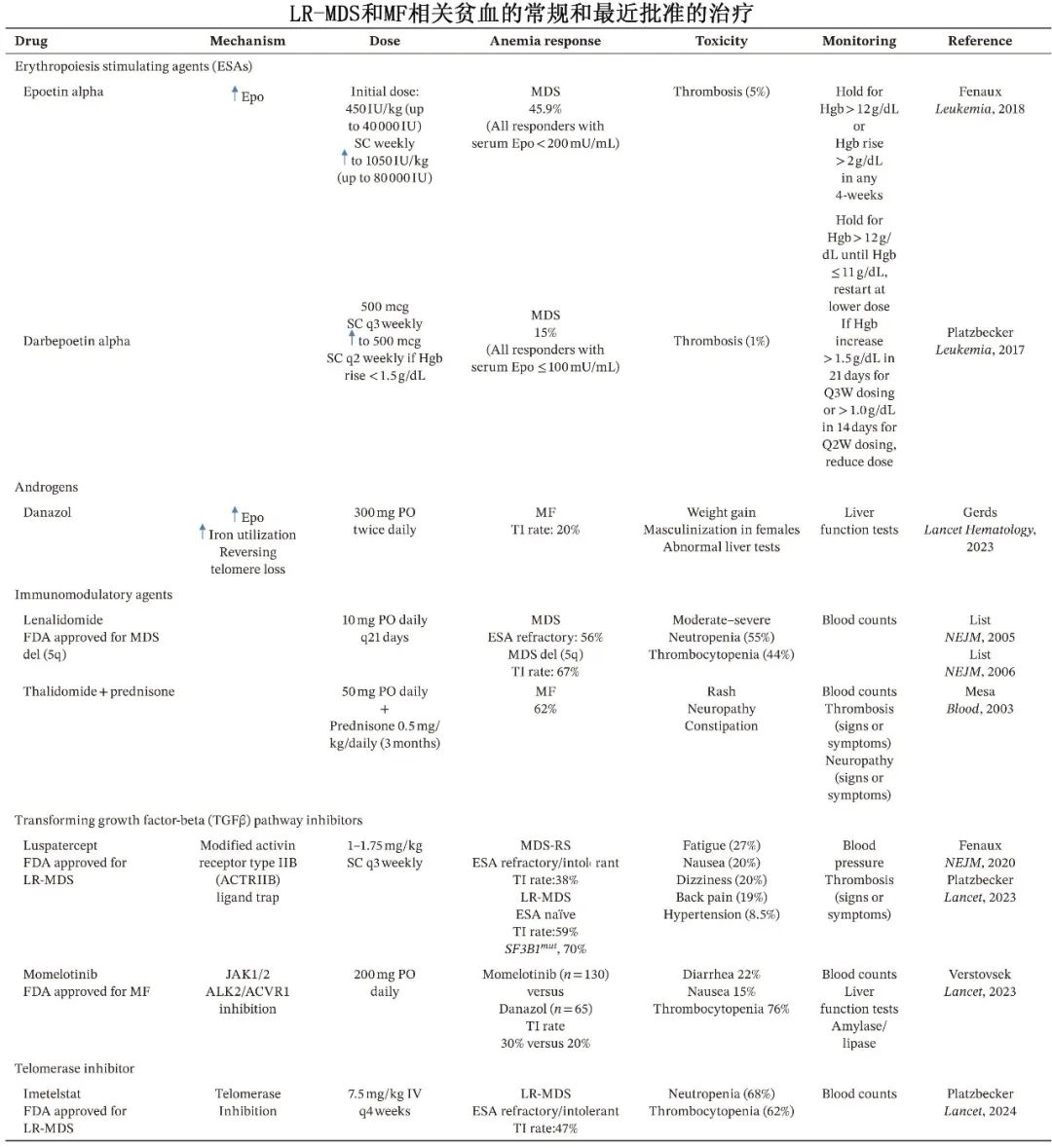
对于无症状的贫血患者,由于缺乏早期治疗有益的明确证据,建议采取观察性治疗。对于有症状且Hgb低于10 g/dL的贫血患者,建议采用药物治疗。传统治疗方法包括促红细胞生成素刺激剂(ESA)、danazol、糖皮质激素以及免疫调节剂,如沙利度胺和来那度胺。罗特西普和Imetelstat(端粒酶抑制剂)是近年来新批准用于较低危MDS(LR-MDS)相关贫血的治疗药物。此外,2023年,Momelotinib被批准用于骨髓纤维化(MF)患者的贫血治疗。同时,针对TGF-β-BMP-SMAD和HIF/PH通路的几种新疗法目前正在积极的临床研究中。
传统疗法:
促红细胞生成素刺激剂(ESA):如Epoetin alpha和darbepoetin alpha,虽然未正式获批用于MDS和MF的贫血治疗,但在临床中广泛使用。研究显示,对ESA的反应率在MDS中为15%-45.9%,在MF中为23%-53%。
雄激素治疗:如danazol,用于MF贫血的管理,反应率约为30%,但常见副作用包括男性化和肝功能异常。
免疫调节剂:沙利度胺、来那度胺和泊马度胺等,其中来那度胺被FDA批准用于MDS伴del(5q)。在MF中,沙利度胺联合泼尼松的治疗方案显示出62%的贫血改善率。
新疗法:
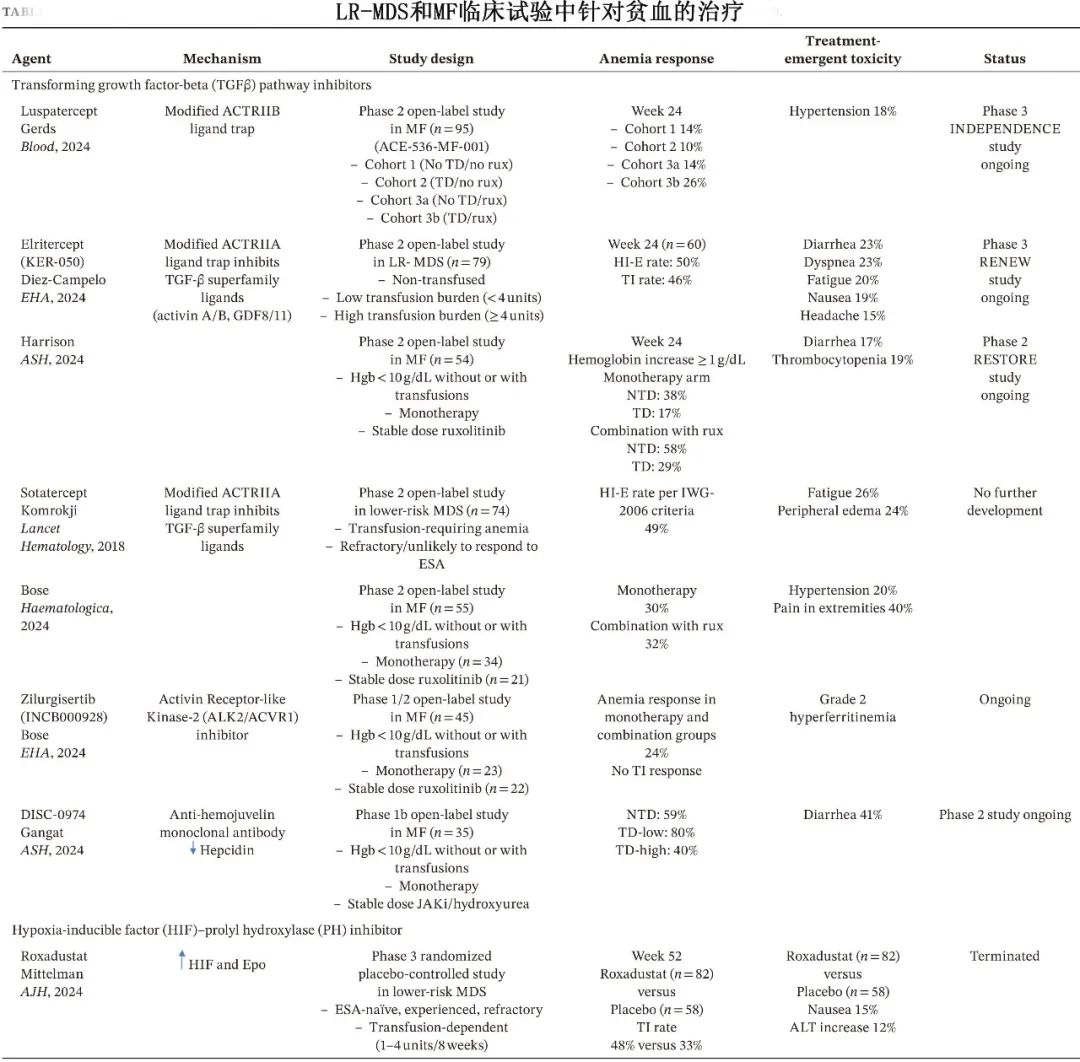
TGF-β通路抑制剂:如罗特西普(FDA批准用于较低危MDS)、momelotinib(FDA批准用于MF)和elritercept等。这些药物通过抑制TGF-β超家族配体与受体的结合,阻断SMAD信号通路,从而改善无效红细胞生成和铁限制性红细胞生成。
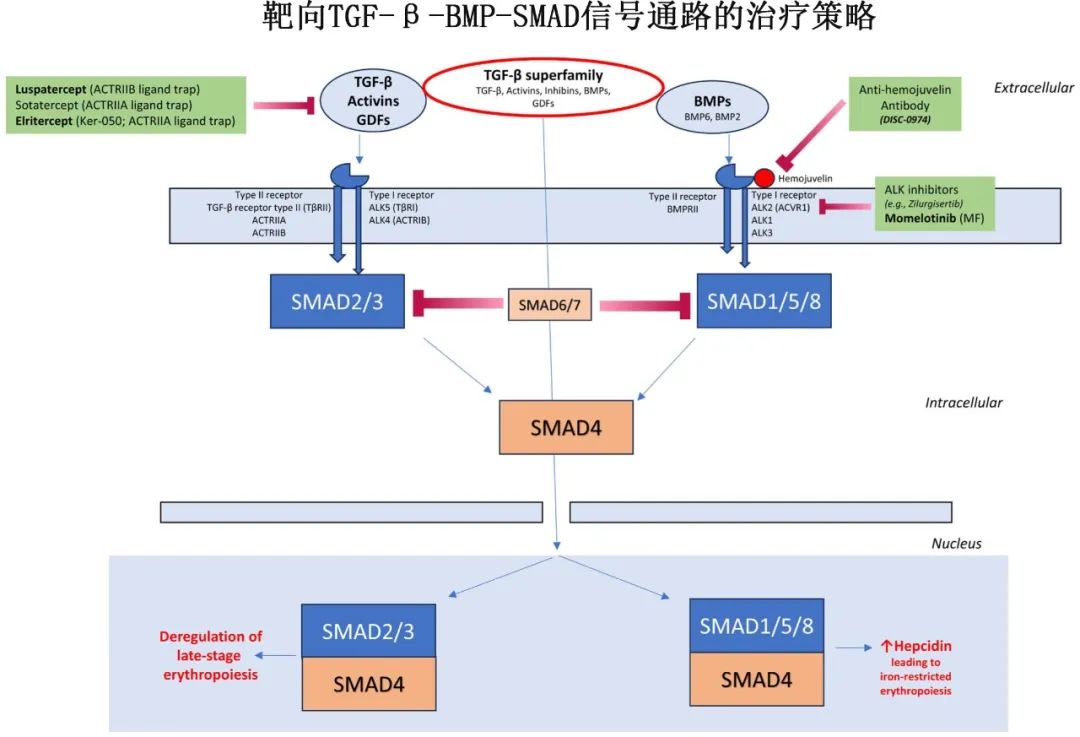
HIF/PH抑制剂:如roxadustat,通过稳定HIF并刺激内源性Epo产生,间接抑制hepcidin。然而,roxadustat在一项III期临床试验中未能达到主要终点,后续开发已终止。
端粒酶抑制剂:如imetelstat,通过抑制端粒酶活性,诱导恶性造血祖细胞凋亡,改善红细胞生成。imetelstat在2024年获得FDA批准,用于对ESA难治或复发的低风险MDS患者。
联合治疗:将具有互补机制的药物联合使用,如罗特西普联合ESA、罗特西普联合来那度胺、momelotinib联合罗特西普等,正在临床试验中研究。
参考文献
Am J Hematol. 2025 Mar 8. doi: 10.1002/ajh.27659.
猜你喜欢
- 比基因更重要!中国研究发现,不饮酒、多锻炼等5个后天因素,让你的大脑更健康,更长寿
- 总有饥饿感却很胖?越吃越胖的6个原因
- 冬天几天洗一次头好?看你发质
- 凉皮的配料调制配方中有哪些配料
- 为什么用完洗面奶脸会紧绷干燥 洗面奶的正确打开方式
- 生病得忌口?这三种忌口方式“得不偿失”
- Adv Sci:中山大学王俊卿团队揭示了双重抑制在克服维奈克拉耐药性、选择性靶向白血病细胞并降低脱靶效应方面的治疗潜力
- 男人早泄选择哪种套套最好 这几种特殊套套你会选吗
- 【BCJ】探索全身 MRI 用于多发性骨髓瘤的影像学疗效评估
- Comb Chem High Throughput Screen:中药方益肾祛痛颗粒治疗原发性肺癌的关键活性药物成分鉴定
- 搜索
-
- 1000℃李寰:先心病肺动脉高压能根治吗?
- 1000℃除了吃药,骨质疏松还能如何治疗?
- 1000℃抱孩子谁不会呢?保护脊柱的抱孩子姿势了解一下
- 1000℃妇科检查有哪些项目?
- 1000℃妇科检查前应做哪些准备?
- 1000℃女性莫名烦躁—不好惹的黄体期
- 1000℃会影响患者智力的癫痫病
- 1000℃治女性盆腔炎的费用是多少?
- 标签列表
-
- 星座 (702)
- 孩子 (526)
- 恋爱 (505)
- 婴儿车 (390)
- 宝宝 (328)
- 狮子座 (313)
- 金牛座 (313)
- 摩羯座 (302)
- 白羊座 (301)
- 天蝎座 (294)
- 巨蟹座 (289)
- 双子座 (289)
- 处女座 (285)
- 天秤座 (276)
- 双鱼座 (268)
- 婴儿 (265)
- 水瓶座 (260)
- 射手座 (239)
- 不完美妈妈 (173)
- 跳槽那些事儿 (168)
- baby (140)
- 女婴 (132)
- 生肖 (129)
- 女儿 (129)
- 民警 (127)
- 狮子 (105)
- NBA (101)
- 家长 (97)
- 怀孕 (95)
- 儿童 (93)
- 交警 (89)
- 孕妇 (77)
- 儿子 (75)
- Angelababy (74)
- 父母 (74)
- 幼儿园 (73)
- 医院 (69)
- 童车 (66)
- 女子 (60)
- 郑州 (58)