首页 > 医疗资讯/ 正文
《2025 中国肿瘤整合诊治指南(CACA)——胃肠间质瘤》已更新。其中胃肠间质瘤病理诊断章节,详细介绍了胃肠间质瘤的组织细胞学形态、胃肠间质瘤免疫组化与鉴别诊断、CD117阴性胃肠间质瘤的诊断、胃肠间质瘤的诊断与鉴别诊断流程、胃肠道间质瘤的危险度分级、胃肠间质瘤的分子检测等内容。
组织病理学是GIST确诊和治疗的依据。病理学检查包括组织形态学、免疫组化与分子检测三部分。病理学检测不仅用于GIST的诊断,同时亦用于评估分子靶向药物治疗的疗效与肿瘤生物学行为的评估,在GIST诊断与治疗过程中具有重要临床意义。
一、胃肠间质瘤的组织细胞学形态
大多数肿瘤呈梭形细胞形态,20%~25%的病例为上皮样型,约10%为梭形细胞-上皮样细胞混合型。大多数肿瘤的瘤细胞形态相对较为一致,多形性不明显,但瘤细胞密度、异型性和核分裂象因病例而异。少部分GIST可呈特殊形态,如部分胃GIST有时于瘤细胞核端可见空泡,少数病例可呈印戒细胞样形态;小肠低危GIST内常可见嗜伊红色的丝团样纤维小结(Skeinoid fiber),体积较小GIST的间质可呈胶原化,并可伴有钙化等。经靶向治疗后,肿瘤可发生坏死、囊性变和间质广泛胶原化,可伴多少不等的炎症细胞浸润、组织细胞反应和含铁血黄素沉着等。
GIST生物学行为包括从良性到高度恶性广谱的生物学范围,进行GIST形态学观察,除重视与其他肿瘤鉴别的形态学特征,另有约十项形态学变化在判断GIST良恶性上有重要参考价值。这十项指标包括淋巴结转移、血管、脂肪、神经和黏膜浸润;核分裂≥10/50HPFs、肌层浸润、肿瘤性坏死、围绕血管呈簇状排列(古钱币样结构)和明显异型。这些形态学变化不是GIST独有的特征性改变,在其他肿瘤中也可出现,部分也用在其他肿瘤的良恶性和分级中。对完整切除的原发肿瘤,可不出现或出现上述任一形态学指标,随着指标个数0-6个逐渐增多,复发和转移率提高,在伊马替尼前时代,各组中,5年DFS分别为99%,78%,60%,44%,22%,8%和0:5年0S分别为100%,90%,79%,65%,51%,20%和0。GIST发现时有腹膜播散和肝转移,则5年无瘤生存为0,总生存为8%。因此,非恶性GIST可通过单纯手术而治愈,术后分流到随访观察中。其余各组根据生物学行为协助临床下一步决策,5-6个恶性指标者,恶性度高,术后的生存接近腹膜播散和肝转移的患者,1-2个恶性指标者,恶性度低,中度恶性者介于两者之间。
二、胃肠间质瘤免疫组化与鉴别诊断
不同形态的GIST鉴别谱系有差异。典型梭形细胞型GIST诊断相对简单,且有一组免疫组化标记物进一步辅助诊断。但对一些形态学变型,尤其小的活检(例如上皮样、细胞多形或KIT阴性)的病例,诊断有一定困难。
需与梭形细胞型GIST相鉴别的肿瘤包括:平滑肌瘤、平滑肌肉瘤、神经鞘瘤、纤维瘤病、肌纤维瘤、炎性肌纤维母细胞肿瘤及炎性纤维性息肉。平滑肌瘤常见于食道和直肠,可来源于固有肌层和黏膜层,GIST主要发生于胃和小肠,食管和直肠仅5%~10%。平滑肌瘤由梭形细胞组成,细胞稀疏,胞质丰富嗜酸性,细胞密度远低于GIST;免疫组化KIT和DOG1阴性,但α-SMA、MSA和desmin呈弥漫强阳性,KIT阳性细胞常为间质的肥大细胞成分。消化道各部位均可发生平滑肌肉瘤,但非常罕见,细胞密度增加,异型性,可以出现核分裂、浸润性生长方式以及肿瘤性坏死,胞质嗜酸性或透明。GIST和平滑肌肉瘤均以梭形细胞多见,均可不同程度的表达α-SMA、MSA和desmin,但平滑肌肉瘤往往弥漫强表达这些指标,而不表达KIT和DOG1。胃肠道神经鞘瘤通常发生于胃,女性多见,切面淡黄色,伴有纤维条索,细胞与基质界限欠清,较多基质胶原将细胞分割呈束状,肿瘤周围往往出现连续的淋巴细胞套。神经鞘瘤细胞S-100蛋白弥漫阳性,KIT和DOG-1阴性。纤维瘤病切面呈灰白质硬状,有不同程度的弹性感,致密的胶原基质背景下,梭形或星芒状细胞呈束状排列,染色质细,可见核仁,肿瘤细胞α-SMA灶性阳性,80%病例β-catenin核阳性,但KIT和DOG-1阴性。肌纤维瘤罕见,年轻女性多见,梭形细胞交叉束状排列,周围可以与肌层穿插生长,α-SMA灶性阳性,KIT和DOG-1阴性,手术切除预后好。炎性肌纤维母细胞瘤,往往存在丰富的混合性炎症细胞背景,肌纤维母细胞束穿插其间,细胞梭形或胖梭形,核梭形,可见小核仁,胞质淡染、界欠清;间质黏液样,肿瘤细胞KIT和DOG1蛋白阴性,约50%的病例表达ALK蛋白。炎性纤维性息肉为梭形细胞,往往围绕血管呈同心圆状排列,间质血管和嗜酸性粒细胞是其特点之一,免疫组化表达CD34,但勾勒出的阳性细胞有突起,且围绕血管呈同心圆状分布,KIT和DOG-1阴性。
需与上皮样GIST的鉴别诊断包括:低分化癌、神经内分泌瘤、血管球瘤、上皮样炎症肌纤维母细胞瘤等。上皮样GIST呈浸润性生长,尤其在活检组织中,浸润至黏膜固有层时,初诊往往误判为低分化癌,且不易想到采用DOG-1和CD117等免疫组化指标,而是待上皮性指标阴性后,才扩展检测范围。神经内分泌瘤,包括上皮性和非上皮性,瘤细胞呈小梁状,也可呈巢状排列,细胞质少,间质可有丰富的血管;免疫组化染色(CD56)、突触素(Syn)和嗜铬素(CgA)阳性,KIT蛋白阴性。血管球瘤罕见,最常见于胃部,多见于肌壁间,由单一的上皮样细胞呈片状或结节状排列而成,细胞质边界清楚;瘤细胞通常围绕血管呈同心圆生长;α-SMA和caldesmon阳性,KIT蛋白阴性。有时上皮样GIST还需与上皮样炎性肌纤维母细胞肿瘤鉴别,常可通过免疫组化结果加以区分(后者ALK阳性、KIT和DOG-1阴性)。
三、CD117阴性胃肠间质瘤的诊断
CD117呈阴性而形态学呈上皮样表型,如果DOG1(+),则需要加做分子检测以确定是否存在PDGFR-α基因突变(特别是D842V突变);如果CD117和DOG1均为阴性,此类病例大多为非GIST,在排除其他类型肿瘤(如平滑肌肿瘤、腹腔/肠系膜纤维瘤病和胃肠型神经鞘瘤等)后仍然要考虑是GIST时,需加做分子检测。
四、胃肠间质瘤的诊断与鉴别诊断流程
从事GIST诊断的病理医生不仅要熟悉GIST的各种形态学表现,也要了解各种易被误诊为GIST的肿瘤。免疫组化检测强调联合使用CD117和DOG1标记:
①对组织学形态上符合GIST且CD117和DOG1弥漫(+)的病例,可以做出GIST的诊断;
②形态上呈上皮样但CD117(-)、D0G1(+)或CD117弱(+)、DOG1(+)的病例,需要加做分子检测,以确定是否存在PDGFR-α基因突变(特别是D842V突变);
③CD117(+)、DOG1(-)的病例首先需排除其他CD117(+)的肿瘤,必要时加做分子检测帮助鉴别诊断;
④组织学形态和免疫组化标记均符合GIST,但分子检测显示无C-kit/PDGFR-α基因突变的病例,需考虑是否有野生型GIST的可能性,应加做SDHB标记,表达缺失者要考虑SDHB缺陷型GIST,表达无缺失者要考虑其他野生型GIST的可能,有条件者加做相应分子检测;
⑤CD117(-)、DOG1(-)的病例大多为非GIST,在排除其他类型肿瘤后仍然要考虑是GIST时,需加做分子检测。
GIST的病理诊断思路见图1。
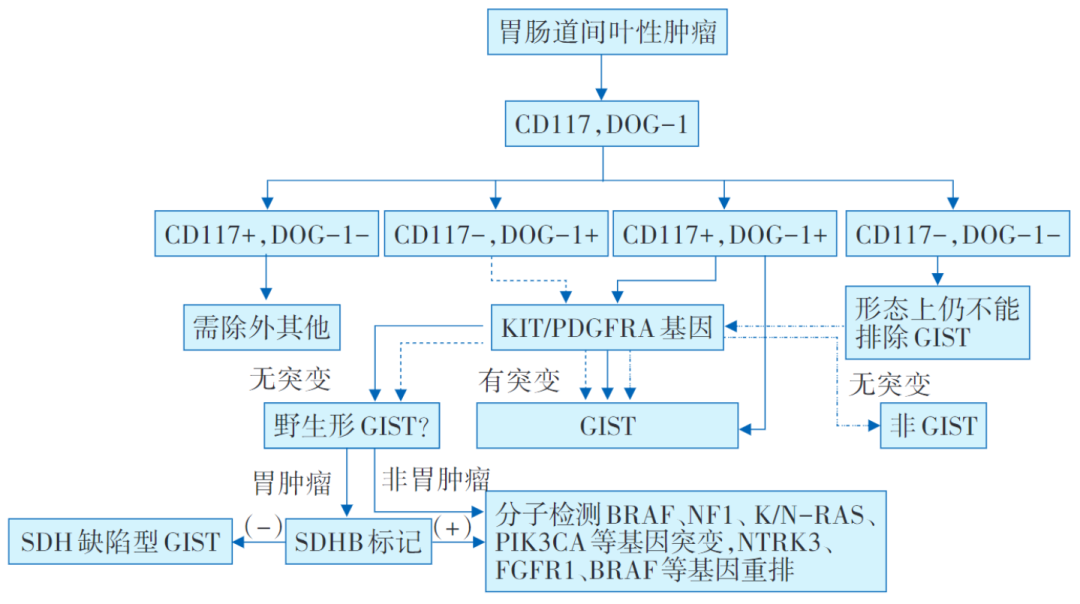
图1 胃肠间质瘤病理诊断思路
五、胃肠道间质瘤的危险度分级
1.胃肠道间质瘤良恶性的判定
目前有关GIST的病理报告没有明确良恶性,临床医师难以准确判定并做出治疗选择。近年来研究对GIST良恶性判断进行了病理和临床归类,以便指导治疗(如下述)。国内学者认为下列征象常预示恶性潜能:
①扪及腹部肿块,增长速度较快;
②肿瘤与邻近脏器粘连;
③肿瘤直径>5cm;
④发生在小肠部位;
⑤核分裂象>10个/50HPF;
⑥出现肿瘤坏死。
但近来有报道体积小且核分裂象低的GIST也会转移,因此,良性GIST这个概念有学者认为应该摒弃,仅按照恶性潜能对GIST进行危险度分级。
2.常用危险度分级及其比较
原发可切除GIST术后复发风险评估系统推荐使用中国GIST专家共识2017版在NIH(2008版)基础上进行优化的改良版(表1),其他评估系统尚包括WHO(新版骨和软组织肿瘤及2018版消化道肿瘤)、AFIP、NCCN指南,以及热像图和列线图可作为参考(表2,表3,表4,表5,图2,图3)。没有一种评估系统是完美无缺的,各单位可结合本单位具体情况。核分裂象专家们建议采用5mm2,如果对应多数单位现在使用的显微镜(目镜22mm),实际计数21个HPF(10mm2为42个HPF)。此外,对GIST的危险度评估临床和病理可有不一致情形,从事GIST靶向治疗的临床医生应综合临床、影像和病理等各方面的资料进行分析和研判。关于核分裂象计数,现有评估系统均采用50HPF,但各单位使用的显微镜目镜有所不同。
表1 原发GIST切除术后危险度分级(NIH2008改良版):
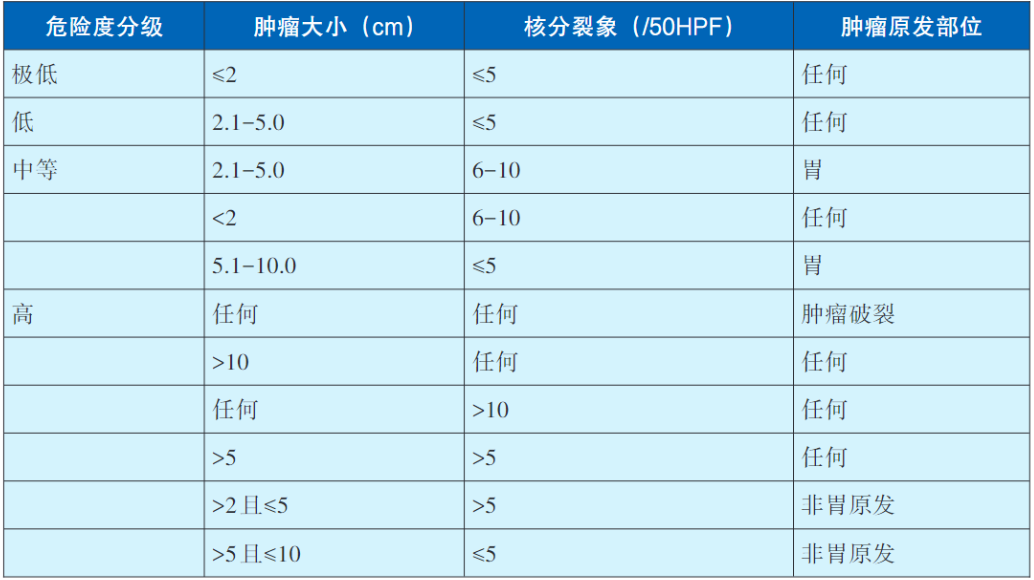
表2 GIST患者的预后(基于长期随访资料)(2013年版WHO):
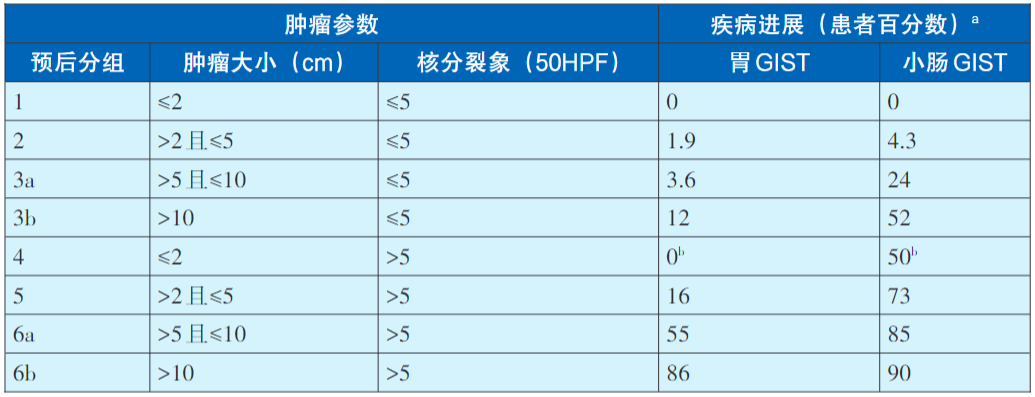
a基于AFIP1784名患者的研究
b病例数较少
表3 原发胃肠间质瘤疾病进展风险评价表(AFIP分类)*
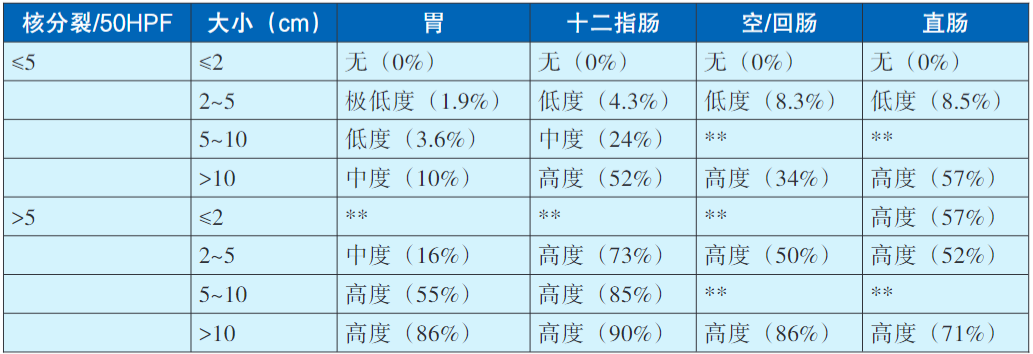
注:*基于肿瘤相关死亡和肿瘤转移而定义。数据来自1055例胃GIST,629例小肠GIST,144例十二指肠GIST和111例直肠GIST。**这些组以及食道和胃肠道外GIST的病例数少,不足以预测恶性潜能
表4 2016年第2版NCCN指南中胃GIST的生物学行为预测
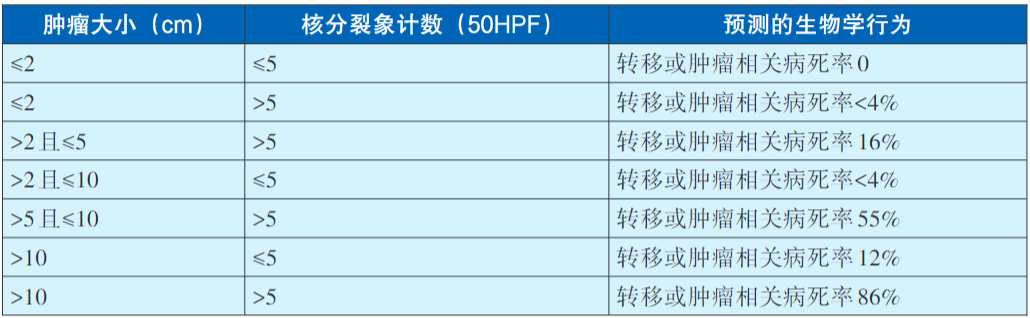
表5 2016年第2版NCCN指南中小肠GIST的生物学行为预测

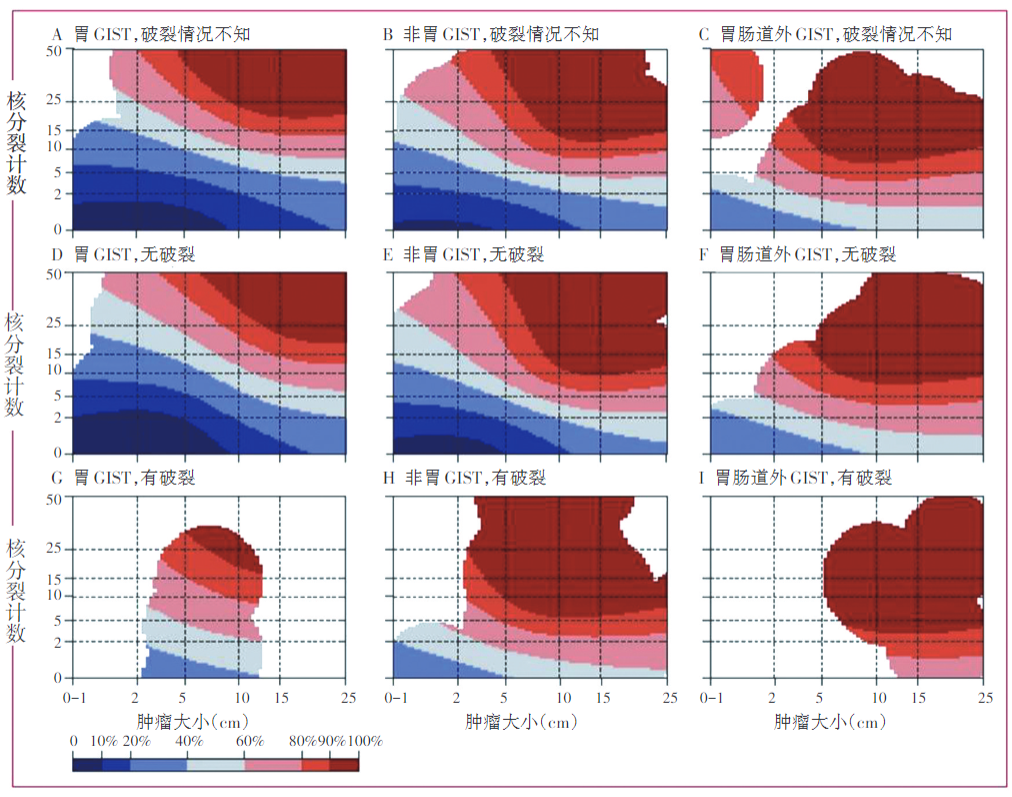
图2 GIST危险度评估热点图

图3 GIST危险度评估列线图
六、胃肠间质瘤的分子检测
1.分子病理检测的资质与质量管理
(1)分子病理检测应在有临床基因扩增实验室资质的实验室开展
(2)分子病理检测和报告签发人员需持有基因扩增实验室岗位培训合格证。
(3)使用进行过性能确认的检测系统对样本检测。实验室初次使用该体系前或对体系进行更改均需要进行性能验证。
2.样本选择及质量评估
(1)检测体系突变样本的选择:对于GIST体系突变的检测,应使用肿瘤组织作为检测标本。通过对基因突变检测体系的性能确认和性能验证,确定肿瘤细胞比例的最低检出限,以及肿瘤细胞数量或检测DNA量的最低检出限。现阶段暂无证据推荐使用血液中血浆游离DNA(cell-free DNA,cfDNA)样本进行体系突变的检测。ctDNA为肿瘤病人整体cfDNA的一部分,我国学者的相关研究表明使用NGS检测GIST患者的ctDNA是一种可行方式,特别适合于肿瘤>10cm的GIST患者,另外,对于晚期的间质瘤患者特别是在无法取得肿瘤样本情况下,液体活检具有一定的可操作性及参考价值。
(2)检测胚系突变样本的选择:对于GIST胚系突变的检测,可使用血液中有核细胞或口腔脱离细胞等体细胞作为检测样本。
(3)初诊或未使用酪氨酸激酶抑制剂治疗的患者样本的选择:初诊进行KIT和PDGFRA等基因的检测时,可选取初次手术切除或活检的肿瘤样本。考虑到体细胞突变的异质性,对于体积较大或多结节的GIST组织,可对多个组织块同时进行检测。
(4)使用酪氨酸激酶抑制剂治疗后复发转移患者样本的选择:复发或转移的GIST进行KIT和PDGFRA等基因的检测时,需选取本次复发或转移的组织样本。考虑到体细胞突变的异质性,对于多个复发和转移部位GIST组织,可对多个组织块同时进行检测。
(5)受检DNA质量的评估:GIST基因突变检测时用到的FFPE样本提取的DNA,质量评价时需特别关注DNA的完整性和纯度。
3.分子检测方法
测序法可包括Sanger测序法和高通量测序,高通量测序是当今较为成熟的技术平台,包括可逆末端终止测序法、半导体测序法和联合探针锚定聚合测序法,均可用于对KIT和PDGFRA突变。
如果仅检测KIT和PDGFRA与GIST诊治相关的外显子,Sanger测序是较为合适的技术平台。但由于该平台对大约20%丰度的突变才能检出,对于低浓度的突变有可能无法检出,对肿瘤细胞比例高(如>40%,具体比例可通过检测系统的性能确认来确定)、异质性较低的原发灶样本,宜使用Sanger测序法检测。对肿瘤细胞比例低,异质性大的病灶(如复发灶、转移灶),宜使用较为成熟的高通量测序平台进行突变检测。
4.分子检测的应用
经病理诊断明确的病例均可行分子检测。推荐存在以下情况时,应该进行分子检测:术前拟用靶向治疗者;原发可切除肿瘤手术后,经评估具中-高度复发风险,拟行靶向治疗;所有初次诊断的复发和转移性肿瘤,拟行靶向治疗;继发性耐药需要重新检测;鉴别同时性和异时性多原发肿瘤;鉴别野生型;疑难病例明确是否为胃肠道间质
瘤:其他特定情形。
5.分子检测项目
KIT/PDGFRA基因检测突变的位点至少应包括KIT的第9、11、13和17号外显子以及PDGFRA基因的第12和18号外显子。对于继发耐药的患者,应增加检测KIT基因的14和18外显子。
原发KIT基因外显子11突变可表现为多种突变类型,其中缺失突变的生物学行为较非缺失突变自然预后差、伊马替尼治疗有效时间相对较短,其对伊马替尼耐药的后续TKI治疗选择具有一定价值。分子检测报告应阐明基因突变的具体类型。
野生型GIST的分子检测,有条件的单位可开展SDHx、BRAF、NF1、KRAS和PIK3CA等基因突变检测,以及ETV-NTRK3、FGFR1-HOOK3和FGFR1-TACC1等融合基因的检测。
参考文献及书籍:
1.《2025 中国肿瘤整合诊治指南(CACA)——胃肠间质瘤》
- 搜索
-
- 1000℃李寰:先心病肺动脉高压能根治吗?
- 1000℃除了吃药,骨质疏松还能如何治疗?
- 1000℃抱孩子谁不会呢?保护脊柱的抱孩子姿势了解一下
- 1000℃妇科检查有哪些项目?
- 1000℃妇科检查前应做哪些准备?
- 1000℃女性莫名烦躁—不好惹的黄体期
- 1000℃会影响患者智力的癫痫病
- 1000℃治女性盆腔炎的费用是多少?
- 标签列表
-
- 星座 (702)
- 孩子 (526)
- 恋爱 (505)
- 婴儿车 (390)
- 宝宝 (328)
- 狮子座 (313)
- 金牛座 (313)
- 摩羯座 (302)
- 白羊座 (301)
- 天蝎座 (294)
- 巨蟹座 (289)
- 双子座 (289)
- 处女座 (285)
- 天秤座 (276)
- 双鱼座 (268)
- 婴儿 (265)
- 水瓶座 (260)
- 射手座 (239)
- 不完美妈妈 (173)
- 跳槽那些事儿 (168)
- baby (140)
- 女婴 (132)
- 生肖 (129)
- 女儿 (129)
- 民警 (127)
- 狮子 (105)
- NBA (101)
- 家长 (97)
- 怀孕 (95)
- 儿童 (93)
- 交警 (89)
- 孕妇 (77)
- 儿子 (75)
- Angelababy (74)
- 父母 (74)
- 幼儿园 (73)
- 医院 (69)
- 童车 (66)
- 女子 (60)
- 郑州 (58)