首页 > 医疗资讯/ 正文
广东佛山顺德地区,5 岁的男孩康康(化名)身体突感不适,出现了腿疼、发热、流鼻涕以及咳嗽等症状。心急如焚的家长赶忙带着康康前往医院就诊。然而,仅仅过了两天,病情就如同脱缰野马般急转直下。在住院治疗期间,康康突然发生抽搐,情况十分危急。

医生迅速对其进行全面检查,结果显示,康康的心肌酶指标显著升高,还伴随心律失常。经过一系列检查,最终,康康被确诊为暴发性心肌炎。幸运的是,在医院儿童重症医学科及多学科的合作下,通过体外膜肺氧合(ECMO)4天治疗后,康康转危为安。
看似感冒表象下,暴发性心肌炎已悄然潜伏
儿童暴发性心肌炎,是一种极其棘手且来势汹汹的疾病,其本质上是心肌发生的炎症,并且进展速度极为迅速。一旦发病,心肌会在短时间内遭受严重的炎症侵袭,进而导致心功能急剧受损。心功能受损可不是小事,心脏原本肩负着向全身各个器官输送血液的重任,而此时,它却难以正常履职,心脏无法有力地泵血,就会引发心源性休克。
那么,从急性心肌炎(AM)发展为暴发性心肌炎,是否存在危险信号预警?急性心肌炎(AM)转变成暴发性心肌炎的危险信号则为乏力、胸闷、胸痛、呼吸困难等症状的快速发作以及QRS波振幅下降、严重的传导阻滞、恶性心律失常、心功能降低等。暴发性心肌炎的病因包括感染因素和非感染因素,感染因素中,病毒感染是主要的病因,非感染性因素包括自体免疫、过敏、药物和毒性反应等。

精准锁定!儿童暴发性心肌炎诊断密钥
儿童暴发性心肌炎的诊断一直是备受关注且极具挑战性的重要课题。那么,究竟该如何准确诊断儿童暴发性心肌炎呢?美国心脏协会、欧洲心脏病学会及日本循环协会均将出现心源性休克的 AM 定义为暴发性心肌炎,但这些指南、共识及科学声明均没有对儿童暴发性心肌炎提出明确的诊断标准,且对儿童暴发性心肌炎的治疗没有系统阐述。
不过,通过长期的临床实践与研究积累,目前已形成了一套较为通用的儿童暴发性心肌炎临床诊断依据。儿童暴发性心肌炎的临床诊断依据如下:
(1)急骤起病,进展迅速,起病前数日或2~4周内可有前驱感染症状、自身免疫性疾病、药物应用或毒性物质接触。
(2)病情危重,突发心源性休克、心力衰竭、心源性猝死,需正性肌力治疗和(或)机械循环支持,可伴有多系统衰竭。
(3)肌钙蛋白I或T、高敏肌钙蛋白I或T、肌酸激酶同工酶MB、B型利钠肽(BNP)或 N 末端 B 型利钠肽原(NT‑proBNP)可出现异常增高。
(4)心电图呈现多样性改变,包括各种类型心律失常、低电压、T波及ST段改变。
(5)超声心动图:室间隔或心室壁稍增厚(心肌水肿所致),弥漫性室壁运动减低或节段性室壁运动异常,左心室收缩功能减低。
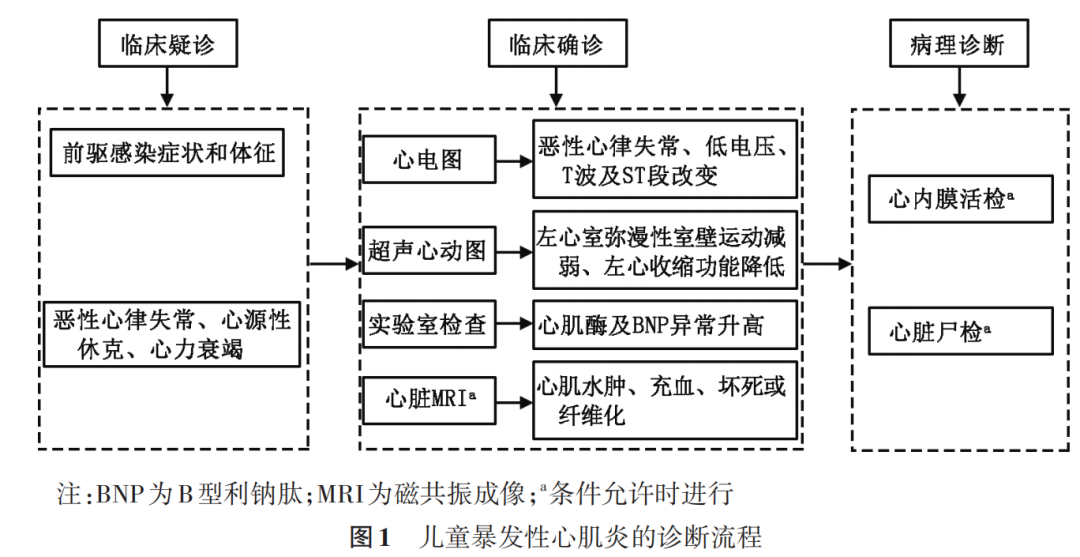
当患儿有前驱症状与体征,同时出现低血压和(或)心源性休克时,临床医生便会高度怀疑暴发性心肌炎的可能。而如果患儿同时符合以上所提及的 5 条诊断依据,那么即可在临床上明确诊断为暴发性心肌炎。
攻克难题:儿童暴发性心肌炎治疗方案全总结
大多数暴发性心肌炎患儿度过急性期后可痊愈,个别病例在随访过程中出现左心室功能受损。影响预后的主要因素包括年龄、心肌受损的严重程度、组织学亚型及治疗是否及时、早期是否充分休息。暴发性心肌炎的救治依靠 MDT 团队的密切协作,以生命支持治疗为中心的综合救治方案。
一般支持治疗:暴发性心肌炎患儿应卧床休息、防止躁动或剧烈哭吵,必要时用镇静剂,采用卧位或半卧位以减轻心脏负担。供给湿化氧,当患儿呼吸急促、呼吸困难不易纠正时应及早给予呼吸支持,可以采用持续气道正压通气或有创呼吸机辅助通气。控制液体出入量,纠正电解质紊乱及酸中毒。心肌能量代谢药物用于改善心肌细胞能量代谢,常选用 1,6‑二磷酸果糖、辅酶Q10、左卡尼汀、磷酸肌酸钠等。
重症监护:暴发性心肌炎患儿应转运至有呼吸循环监护和支持治疗条件的重症监护病房密切监护。监护内容主要包括心电、血压、氧饱和度和出入量监测;血液学指标监测;超声心动图动态监测;有创血流动力学监测。
心源性休克治疗:包括液体治疗,心肺复苏术,血管活性药物及磷酸二酯酶抑制剂和钙增敏剂。具体而言,暴发性心肌炎所致休克主要是由于心肌收缩功能障碍而导致的心源性休克。因此,在抗休克治疗中,正性肌力药物至关重要。液体治疗以限制液体量为主,避免盲目扩容而诱发或加重急性左心衰竭和肺水肿,液体输注速度宜缓慢匀速,避免短时快速输注液体。对心率、血压显著下降者,应行有效的心肺复苏术。

此外,合理选用血管活性药物。当暴发性心肌炎患儿合并心源性休克,且血压难以维持在正常水平时,可酌情选用儿茶酚胺类药物。值得注意的是,在患儿血压恢复稳定,组织灌注得到有效改善后,应尽早逐步减量并停用此类药物,避免药物长期使用带来的不良影响。磷酸二酯酶抑制剂兼具增强心肌收缩力以及扩张血管平滑肌的双重功效。然而,在暴发性心肌炎急性期,患儿循环状态极不稳定,此时需谨慎使用该类药物。钙增敏剂左西孟旦,能够与心肌肌钙蛋白 C 紧密结合,从而发挥正性肌力作用,且不会对心室舒张功能造成不良影响。
心力衰竭的治疗:在循环血容量充足和血压稳定的前提下,患有心力衰竭的儿童暴发性心肌炎可根据具体情况选用洋地黄类药物、血管扩张剂和利尿剂。洋地黄类药物主要用于FM恢复期出现心肌收缩功能障碍的患儿,地高辛口服时建议使用维持量(常规剂量的1/2),避免快速饱和以防中毒;西地兰适用于严重心力衰竭或无法口服药物的患儿,首剂为洋地黄化量的1/3~1/2,余量分次给予,维持量为洋地黄化量的1/5,但合并三度房室传导阻滞、窦性心动过缓或室性心律失常者禁用。血管扩张剂一般不推荐用于FM患儿,但在ECMO等生命支持期间合并高血压、急性肺水肿或充血性心力衰竭时可谨慎使用,需从小剂量开始并监测血压。利尿剂可用于改善水钠潴留,减轻心脏前负荷和脏器充血,尤其适用于急性左心衰竭合并肺水肿的患儿,但在心源性休克时需慎重使用。
心律失常治疗:在心律失常的治疗中,针对不同类型的严重心律失常采取相应措施:对于三度房室传导阻滞,需在给予静脉注射免疫球蛋白(IVIG)及甲泼尼龙的同时,紧急安装心脏临时起搏器以维持心脏节律;对于持续室性心动过速,可选择静脉给予利多卡因或胺碘酮,具体用法用量需遵循医嘱并注意相关注意事项;对于室上性心动过速,可给予胺碘酮进行治疗。
机械循环辅助治疗:机械循环辅助治疗是针对严重心力衰竭的重要手段,其中体外膜氧合(ECMO)适用于心脏功能极差(如心脏指数<2.0 L/(min·m²)、左心室射血分数<40%等)、持续性组织低灌注、持续性低血压、多种血管活性药物无效、严重心律失常或心脏停搏等情况,且任意一条不稳定持续3小时需快速启动ECMO。ECMO撤机指征包括左心室射血分数>40%、脉压和混合静脉血氧饱和度恢复正常,或在出现严重并发症前撤机或更换器械,辅助时间超过12.5天需考虑更换器械或进行心脏移植。ECMO的并发症包括神经系统功能障碍、肾功能衰竭、下肢缺血、脓毒症、出血等。此外,主动脉内球囊反搏(IABP)适用于5岁以上且仅有左心室功能不良的患儿,而心室辅助装置(VAD)则推荐用于长期ECMO撤机困难或等待心脏移植的患儿。
血液净化及连续肾脏替代治疗:连续血液净化(CBP)是一种重要的治疗手段,适用于多种严重电解质紊乱和代谢异常的情况,其适应症包括严重的高血钾(血清钾>6.5 mmol/L)、严重的高血钠或低血钠(血清钠>160 mmol/L或<115 mmol/L)、难以纠正的酸中毒(血pH<7.1或碳酸氢根<12 mmol/L)、严重的液体超负荷,以及合并急性肾损伤(血尿素氮>30 mmol/L)、急性肝衰竭、药物治疗无效的肺水肿和顽固性心力衰竭等情况。对于这些危及生命的状况,应快速启动CBP以稳定患者的内环境,改善预后。
免疫治疗:免疫治疗包括免疫调节和免疫抑制两种方式。在免疫调节方面,静脉注射免疫球蛋白(IVIG)的总剂量为2 g/kg,可选择1 g/(kg·d)连续使用2天;对于严重心功能不全的患者,可采用400或500 mg/(kg·d)连续使用4或5天。在免疫抑制方面,糖皮质激素(如甲泼尼龙)可用于冲击治疗,剂量为10~30 mg/(kg·d),连续应用3~5天后减量至2 mg/(kg·d),病情稳定后改为泼尼松口服1.0~2.0 mg/(kg·d),疗程2~4周,随后根据患儿的症状、炎症因子水平、心肌酶和心功能指标逐渐减量,通常在1~3个月内停药。
参考资料
中华医学会儿科学分会心血管学组,中国医师协会儿童重症医师分会心血管专业委员会,中国医师协会心血管内科医师分会儿童心血管专业委员会,等.儿童暴发性心肌炎诊治专家建议(2025).中华儿科杂志,2025,63(04):351-361. DOI:10.3760/cma.j.cn112140-20241008-00702
- 搜索
-
- 1000℃李寰:先心病肺动脉高压能根治吗?
- 1000℃除了吃药,骨质疏松还能如何治疗?
- 1000℃抱孩子谁不会呢?保护脊柱的抱孩子姿势了解一下
- 1000℃妇科检查有哪些项目?
- 1000℃妇科检查前应做哪些准备?
- 1000℃女性莫名烦躁—不好惹的黄体期
- 1000℃会影响患者智力的癫痫病
- 1000℃治女性盆腔炎的费用是多少?
- 标签列表
-
- 星座 (702)
- 孩子 (526)
- 恋爱 (505)
- 婴儿车 (390)
- 宝宝 (328)
- 狮子座 (313)
- 金牛座 (313)
- 摩羯座 (302)
- 白羊座 (301)
- 天蝎座 (294)
- 巨蟹座 (289)
- 双子座 (289)
- 处女座 (285)
- 天秤座 (276)
- 双鱼座 (268)
- 婴儿 (265)
- 水瓶座 (260)
- 射手座 (239)
- 不完美妈妈 (173)
- 跳槽那些事儿 (168)
- baby (140)
- 女婴 (132)
- 生肖 (129)
- 女儿 (129)
- 民警 (127)
- 狮子 (105)
- NBA (101)
- 家长 (97)
- 怀孕 (95)
- 儿童 (93)
- 交警 (89)
- 孕妇 (77)
- 儿子 (75)
- Angelababy (74)
- 父母 (74)
- 幼儿园 (73)
- 医院 (69)
- 童车 (66)
- 女子 (60)
- 郑州 (58)