首页 > 医疗资讯/ 正文
2016年8月19日,全国卫生健康大会将健康中国的重要性提升至战略地位,而公立医院建设与改革是健康中国战略的重要组成部分。近年来,国家卫生健康委相继推出三级公立医院绩效考核、公立医院高质量发展、全面提升医疗质量行动计划等重磅“组合拳”,深化公立医院改革。
国家医保局于2019年正式确立疾病诊断相关分组(DRG) 方案,并于2020年启动了多城DRG/按病种分值付费(DIP)试点工作。截至2023年底,全国统筹地区90%以上实现了DRG/DIP支付方式改革,对促进医疗机构主动控制成本、规范诊疗行为起到了积极作用[1]。由此可见,国家对公立医院提质增效的要求正在不断强化。
新形势下,大型公立医院如何找出医院与科室病组结构的优化重点,最大化利用优质医疗资源实现精准调控,成为其重要任务与主要研究方向。本研究利用DRG分组数据,分析大型公立医院重点科室的病组结构及变化趋势,探究科室病组收治的优化重点,以推动科室统筹普通病房、日间病房、医联体等资源,达到优化医疗资源利用、调整患者收治结构、提升难度与质量的目标。
资料与方法
1.1 研究对象
回顾性收集2017—2023年北京市某大型公立医院2个外科科室出院患者的DRG数据。该院外科一和外科二2023年开放床位分别为178张和92张,门诊量分别为218 169人次和112 679人次,手术量分别为7213人次和3478人次,出院量分别为8310人次和4191人次,是大型公立医院科室的典型代表。2个科室病案首页合格率分别为94.81%和93.15%,保证了研究数据的可用性。
本研究经医院伦理审查委员会决定,豁免伦理审查和患者知情同意。
1.2 干预方法
采用医院DRG住院医疗服务监测与分析系统(分组器版本:国家临床版20200106版)采集科室病组结构信息,分析病例组合指数(CMI)变化趋势,当科室CMI值出现下降时,立即对科室病组收治结构进行干预,具体措施包括:
1 绩效考核:增加CMI值考核权重,并将日间手术病例返回原科室进行整体考核,促使日间收治病种在普通病房停止或减少收治;
2 科室数据分析与宣教:对科室数据进行分析,在科室全体医师范围开展宣讲,给出如增加收治(高权重的病组)或疏解(低权重的病组)建议,疏解方向包括医联体医院、门诊手术等;
3 院内公示:采用院周会公示、医疗质控月报反馈等方式,明确科室CMI值变化在全院科室中的排名。
1.3 观察指标
1.3.1 主要观察指标
1 CMI:主要用于评判医疗服务技术的难度,CMI值越高,代表诊疗难度越高,反之则越低。
2 病组结构:核心疾病诊断相关分组(A-DRG)是主要根据疾病临床特征划分的一组疾病诊断或手术操作等临床过程相似的病例组合。本研究根据A-DRG将收治的患者分为若干组,所有A-DRG组形成了科室的病组结构。
1.3.2 次要观察指标
1 时间消耗指数与费用消耗指数:反映治疗同类疾病住院时间和医疗费用。计算值为1代表北京市平均水平;小于1表示医疗费用较北京市平均水平低或住院时间较北京市平均水平短;大于1表示医疗费用较北京市平均水平高或住院时间较北京市平均水平长。
2 低风险组死亡率:低风险病例并不危重,一旦发生死亡,意味着死亡原因可能并非疾病本身,而是临床过程所导致,因此,低风险组死亡率>0提示临床或管理过程可能存在问题。
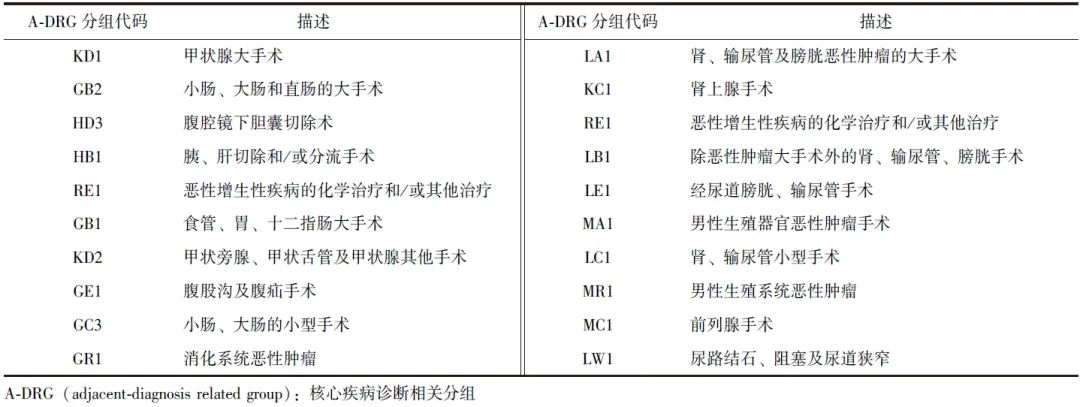
1.4 A-DRG分组及相关描述
根据临床实际情况,在分析科室病组结构时,采用A-DRG对科室的病种结构进行剖析,原因如下:
1 A-DRG组代表疾病大类,医院在对科室进行干预时,对疾病大类(而非具体病例)收治进行引导更具操作性,也易于科室医师理解和接受;
2 A-DRG组可更为直观地展示科室病种结构及变化趋势。
A-DRG组的权重计算方法:A-DRG组权重=∑(该A-DRG组下某DRG组权重×该DRG组的病例数)/该A-DRG组的全部病例数。
本研究涉及的主要A-DRG分组及相关病组描述见表1。
表1 主要A-DRG分组及相关病组描述
1.5 统计学处理
本研究采用WPS个人版-正式版v12.1.0.15120-release进行描述性统计分析。
2 结果
2.1 科室CMI变化趋势
外科一CMI值在2019年和2021年略有下降,经干预后于次年均快速回升;外科二CMI值2019年和2022年出现明显下降,经干预后于次年均快速回升(图1)。
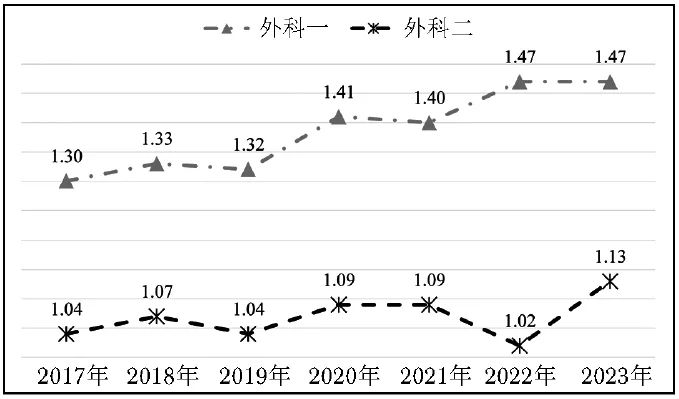
图1 2017—2023年外科一和外科二CMI变化趋势
CMI(case mix index):病例组合指数
2.2 科室病组结构及变化趋势
2.2.1 病组结构
表2列出了外科一和外科二出院病例数位于前十位的A-DRG组。前十类A-DRG分别占外科一和外科二全部出院病例数的84.30%和80.21%。因此,前十类A-DRG收治情况对科室CMI起到了决定性作用。
表2 2017—2023年外科一、外科二排名前十的A-DRG组、权重及病例分布
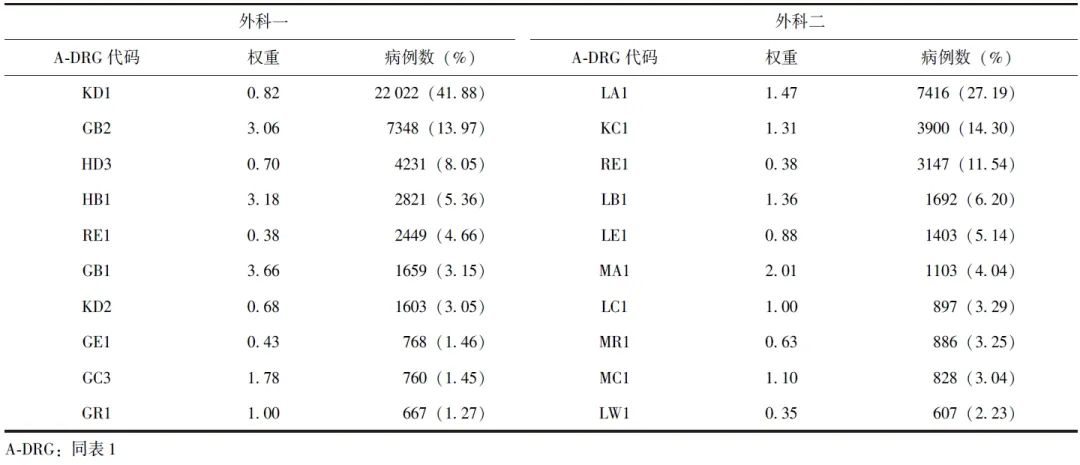
从表2可以看出,外科一KD1权重为0.82(较低),但病例数占比却为41.88%,提示应对该病组进行重点疏解;而GB2权重为3.06、HB1权重为3.18、GB1权重为3.66,应为科室重点增加收治的病组。
外科二RE1权重仅为0.38、LE1权重为0.88(较低),应为重点疏解病组,而LA1权重为1.47、KC1权重为1.31、LB1权重为1.36、MA1权重为2.01,应为科室重点增加收治的病组。
2.2.2 病组结构变化趋势
图2、3展示了2017—2023年科室病组结构的变化趋势。
从图2可以看出,外科一甲状腺大手术(KD1)占比从2021年以前的44%及以上降至2023年的38%,同时胆囊手术(HD3)小幅下降、化疗(RE1)患者逐年降低;此外,结直肠恶性肿瘤手术(GB2)、胰腺恶性肿瘤手术(HB1)呈逐年上升趋势,尤其是胰腺手术,2023年病例数较2017年已翻倍。因此,通过病组收治调整,科室CMI在2023年达到了1.47。
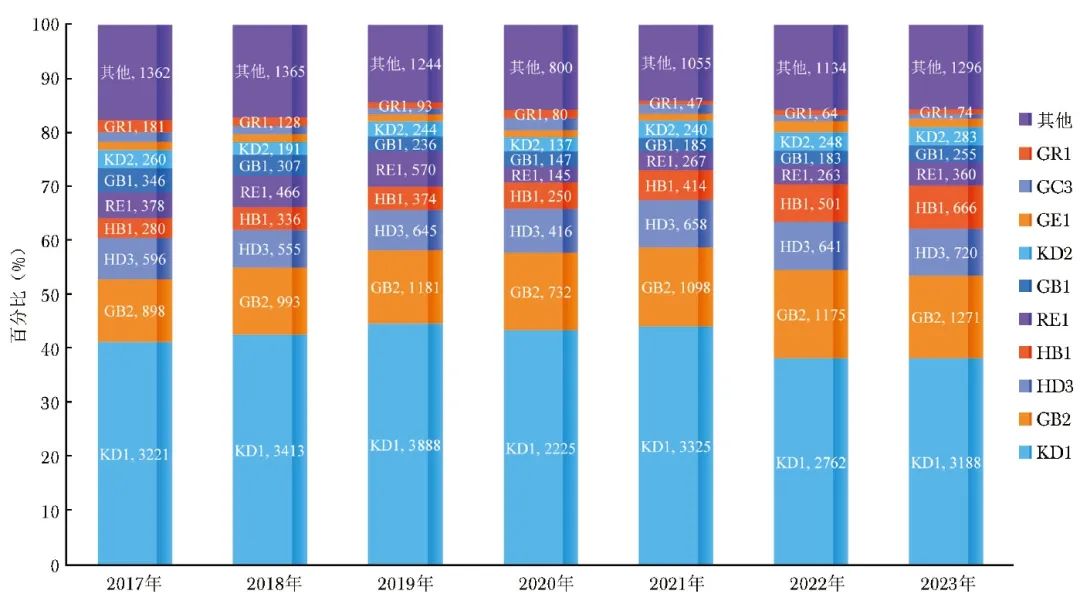
图2 2017—2023年外科一A-DRG病组结构变化趋势
从图3可以看出,外科二权重较高的病组LA1、KC1、LB1、MA1占比在2022年出现下降,经干预后,2023年明显升高,4组总占比由2022年的46%回升至2023年的56%;同时RE1(化疗)占比由2022年的21%下降至2023年的12%。通过病组收治调整,科室CMI在2023年达到了1.13。
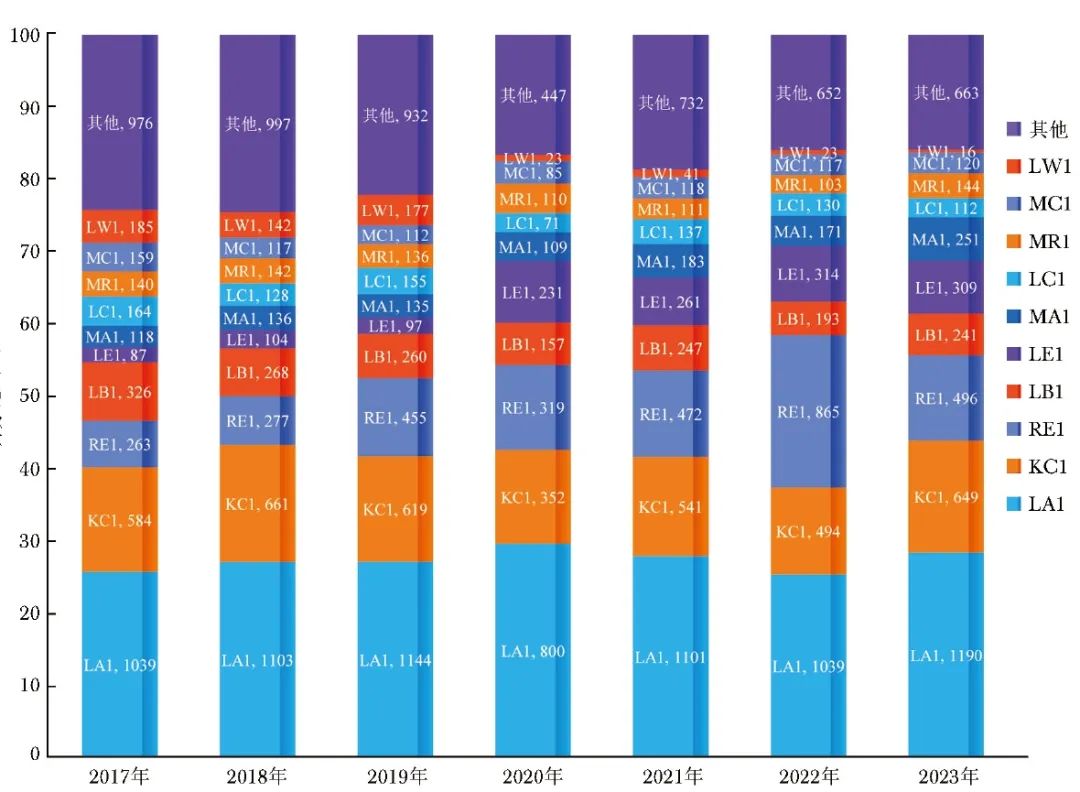
图3 2017—2023年外科二A-DRG病组结构变化趋势
2.3 科室效率、费用及质量变化趋势
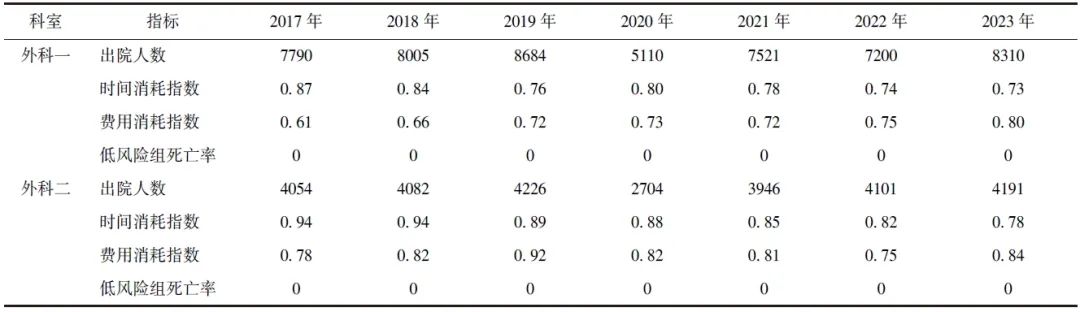
从工作量看,外科一与外科二出院人数在2019年达到峰值,2020年因受新型冠状病毒感染疫情影响出现40%左右降幅,2021—2023年快速回升;从效率指标看,两个科室时间消耗指数呈现逐年降低趋势,且时间消耗指数和费用消耗指数均低于1,提示科室运行效率高于北京市平均水平、费用低于北京市平均水平;从质量指标看,两个科室低风险组死亡率均为0(表3)。
表3 2017—2023年外科一和外科二效率、费用及质量指标变化
3 讨论
本研究通过回顾性分析北京某大型公立医院两个科室的DRG分组数据,发现通过控制日间手术收治病种及数量、将低权重病组疏解至门诊或医联体医院、优先收治疑难患者等措施,可有效调整病组结构,提高科室CMI值。提示在以DRG数据为基础的干预措施下,临床科室的收治行为能够发生变化,并向干预的引导方向改善。研究发现,DRG支付方式改革作为优化医疗资源配置的杠杆,可有效发挥其治理效能[2]。本研究根据医院提质增效、增加疑难患者收治的目标,对临床科室收治病种结构进行调整,收到了良好效果。
3.1 资源配置优化与整合是患者收治结构调整的前提条件
医院运行过程中,临床医务人员根据自身专业、能力与资源开展临床业务、收治患者,构成了医院患者收治结构的基础;科室人力配置与资源匹配,决定了临床科室的患者收治结构;医院科室设置与资源配置,形成了医院的患者收治结构。优化结构的过程实际为医院管理者、科室管理者与临床医务人员三方博弈的过程。博弈理论研究决策主体的行为决策及决策的均衡问题[3],各博弈方选择合适策略达到的均衡结果是最优策略组合[4]。在医院无明显增量资源的前提下,医院管理者应通过合理的机制引导院内资源再分配,临床医务人员应在科室管理者的引导下进行科室资源调整。
除人力、设备和技术资源外,对于医院、科室和医务人员来讲,最重要的资源为床位和手术日,其分配结果基本上决定了医院的患者收治结构。相关研究表明,公立医院开放床位数虽然逐年增加,但利用水平并不均衡[5],应合理控制医院床位规模,不同类别医院床位的利用管理应各有侧重[6]。
床位和手术日资源可分为三部分:
1
医院的普通病房与手术室,此为存量资源;
2
医院的日间医疗中心与日间手术室,在部分医院此为存量资源、部分医院仍可作为增量资源;
3
区域医联体或城市医疗集团为“龙头”医院创造的区域增量资源。
此外,随着国家医学中心与区域医疗中心的建设,未来增量资源仍有扩充空间。但在DRG支付和高质量发展要求不断加强的情况下,大型公立医院需首先着眼当前与近期资源,推动医院发展迈上新台阶。因此,医院管理者需统筹普通医疗、日间医疗与医联体资源,结合国家分级诊疗要求,推动普通医疗资源收治“疑难罕”患者、日间医疗资源收治“短平快”患者、医联体资源满足“疑难罕”或日间患者的接续治疗。
3.2 病案首页质量与信息系统建设是数据基础
DRG分组的依据为病案首页中诊断、手术与其他关键信息,因此病案首页填写与编目质量对于出院患者的正确入组至关重要。本研究中2个科室的病案首页合格率均处于较高水平,保证了研究数据的可用性。医院管理者应根据《住院病案首页数据填写质量规范(试行)》(2016年版)并结合诊疗情况,深入开展病案首页填写质量控制,并可利用人工智能技术协助临床医师正确填写首页,不断提升病案首页质量。
此外,需通过培训和质量控制提升病案编目人员的编目准确率。如此,方可确保患者的准确入组。此外,医院需建立DRG信息管理系统,实现出院患者DRG入组情况、CMI、时间消耗、费用消耗等指标的及时监测,并根据医院发展目标与资源配置情况,推动病组结构调整。
3.3 医院应根据自身发展目标开展结构优化
病组结构优化是在医院整体发展目标下,针对收治病组结构中存在的问题进行调整,使其与医院的整体目标相一致。公立医院管理正在沿着精细化管理的方向逐步深入,医院管理者应建立战略管理思维,明确运营管理的目标定位并选择合适的管理策略,有效提升资源投入产出效率,推动医院战略目标的实现[7-8]。
因此,医院发展目标是病组结构调整的引导方向。如提升CMI值为医院主要目标之一,医院管理者需通过机制调整与资源优化,增加院内高权重病组收治比例,同时增加每个病组中含合并症或并发症的患者比例。如医院发展目标为强化自身优势病种收治结构(不一定为提升CMI值),则需将资源向优势病种倾斜。
3.4 本研究的优势与不足
本研究以大型公立医院中的优势科室作为样本,根据医院发展目标开展干预,存在如下优势:
1
纳入了足量且质量可靠的年度数据,可充分观测科室指标的变化趋势,并根据趋势开展相应干预;
2
创新性采用A-DRG组代替DRG组进行科室病种结构趋势展示,对医院科室把握病种结构和变化趋势起到了良好作用。
本研究尚存在如下不足之处:为单中心研究,由于医院级别、定位、性质的不同,研究结果外推过程中需根据医院的实际情况进行调整。
综上,新形势下,大型公立医院需立足医院实际、结合发展目标,实现资源的合理统筹和结构优化。首先,应统筹院内资源,优先收治急危重症患者;其次,应优化病组结构,普通病房优先满足疑难患者与四级手术患者需求、日间病房满足相对“短平快”的诊疗需求;再次,应统筹区域资源,实现与医联体医院的互联互通。如此,方可保持提质与增效双向发力。
参考文献
[1]国家医疗保障局. 《关于印发按病组(DRG)和病种分值(DIP)付费2.0版分组方案并深入推进相关工作的通知》政策解读[EB/OL]. (2024-07-23)[2024-07-31]. https://www.nhsa.gov.cn/art/2024/7/23/art_105_13316.html.
[2]隋晓敏, 王骁, 严波, 等. DRG支付方式改革对医院运营管理影响研究[J]. 中国医院, 2024, 28(5): 17-20.
[3]李帮义, 王玉燕. 博弈论与信息经济学[M]. 北京: 科学出版社, 2016: 5-100.
[4]姚岚, 陈瑶, 项莉, 等. 新型农村合作医疗混合支付方式的博弈模型研究[J]. 中国卫生政策研究, 2009, 2(9): 6-9.
[5]李娟, 王伟, 聂雷, 等. 山东省省属公立医院床位配置与利用研究[J]. 中国卫生政策研究, 2019, 12(9): 72-76.
[6]周明华, 谭红, 何思长. 四川省医院床位配置状况及利用效率研究[J]. 卫生经济研究, 2022, 39(8): 52-55.
[7]宋雄, 倪君文. 基于高质量发展的公立医院运营管理目标定位及策略[J]. 中国医院管理, 2022, 42(8): 78-80.
[8]刘琛慧, 朱敏, 王志刚, 等. 高质量发展下公立综合医院战略目标体系构建探讨[J]. 中国医院, 2022, 26(10): 21-24.
- 搜索
-
- 1000℃李寰:先心病肺动脉高压能根治吗?
- 1000℃除了吃药,骨质疏松还能如何治疗?
- 1000℃抱孩子谁不会呢?保护脊柱的抱孩子姿势了解一下
- 1000℃妇科检查有哪些项目?
- 1000℃妇科检查前应做哪些准备?
- 1000℃女性莫名烦躁—不好惹的黄体期
- 1000℃会影响患者智力的癫痫病
- 1000℃治女性盆腔炎的费用是多少?
- 标签列表
-
- 星座 (702)
- 孩子 (526)
- 恋爱 (505)
- 婴儿车 (390)
- 宝宝 (328)
- 狮子座 (313)
- 金牛座 (313)
- 摩羯座 (302)
- 白羊座 (301)
- 天蝎座 (294)
- 巨蟹座 (289)
- 双子座 (289)
- 处女座 (285)
- 天秤座 (276)
- 双鱼座 (268)
- 婴儿 (265)
- 水瓶座 (260)
- 射手座 (239)
- 不完美妈妈 (173)
- 跳槽那些事儿 (168)
- baby (140)
- 女婴 (132)
- 生肖 (129)
- 女儿 (129)
- 民警 (127)
- 狮子 (105)
- NBA (101)
- 家长 (97)
- 怀孕 (95)
- 儿童 (93)
- 交警 (89)
- 孕妇 (77)
- 儿子 (75)
- Angelababy (74)
- 父母 (74)
- 幼儿园 (73)
- 医院 (69)
- 童车 (66)
- 女子 (60)
- 郑州 (58)