首页 > 医疗资讯/ 正文
长期以来,大环内酯类抗菌药物一直是百日咳抗菌治疗的首选药物。但是,近十年来,国内临床分离的百日咳鲍特菌常对大环内酯类抗菌药物耐药,与推荐首选大环内酯类治疗已呈明显矛盾。因此作者建议国内当前百日咳抗菌治疗首选甲氧苄啶-磺胺甲噁唑(TMP-SMZ),根据年龄和体重确定给药剂量,并坚持用药14 d;如不能使用TMP-SMZ,可尝试足量、足疗程选用β-内酰胺类药物,其效果需谨慎评估;还应积极评估喹诺酮类、四环素类等其他抗菌药物清除体内百日咳鲍特菌的作用,以治疗成人百日咳或应对将来新出现的耐药菌。
长期以来,大环内酯类抗菌药物一直是百日咳抗菌治疗的首选药物。美国、英国和澳大利亚等国家的指南推荐根据年龄和生理状况(如孕期)首选阿奇霉素、克拉霉素或红霉素,备选药物通常为甲氧苄啶-磺胺甲噁唑(Trimethoprim-Sulfamethoxazole,TMP-SMZ),不推荐2月龄以下婴儿使用TMP-SMZ,我国儿童百日咳治疗也有相似建议。
美国等欧美国家在20世纪90年代就发现了红霉素耐药百日咳鲍特菌,但至今未发现流行。近十年来,我国临床分离的百日咳鲍特菌常对大环内酯类抗菌药物耐药,北京、上海、西安和杭州等国内不同研究单位皆报道了红霉素耐药百日咳鲍特菌,耐药率常超过70%,深圳2015年至2017年分离株的耐药率较低(48.6%)。2023年1月至11月中旬,本课题组临床分离的131个菌株全部对红霉素耐药。这些数据表明国内百日咳鲍特菌耐药现状与欧美国家和地区的情况明显不同。尤其高表达毒力因子的ptxP3型菌株获得耐药性以后,因为其对抗免疫选择压力的能力更强,耐药性将更容易广泛播散。
鉴于此,作者建议国内当前百日咳的抗菌治疗应予以调整:对于2月龄以上的百日咳患儿,经验治疗不应继续首选大环内酯类抗菌药物,应首选TMP-SMZ,根据年龄或体重确定给药剂量,并坚持用药14 d;如不能使用TMP-SMZ,可尝试足量足疗程选用β-内酰胺类抗菌药物,其效果需谨慎评估;后续应积极评估喹诺酮类、四环素类等其他抗菌药物清除百日咳鲍特菌的作用,以应对将来新出现的耐药菌。下面针对上述几条意见,逐一简要阐述理由。
1、大环内酯类抗菌药物不能清除体内耐药百日咳鲍特菌
虽然美国临床和实验室标准研究所(Clinical and Laboratory Standards Institute,CLSI)和欧洲抗菌药物敏感性检测委员会(European Committee on Antimicrobial Susceptibility Testing,EUCAST)2个权威机构都没有推荐百日咳鲍特菌的敏感性试验检测方法和敏感性界值,但是,已报道的大环内酯类耐药百日咳鲍特菌对红霉素、阿奇霉素等的体外最低抑菌浓度(minimal inhibitory concentration,MIC)均明显升高,通常超过64 mg/L。而国内分离的耐药菌株对红霉素的MIC已经超过可检测的最高浓度(>256 mg/L),纸片扩散法检测时纸片周围完全没有抑菌区,这与敏感菌株的MIC值0.094~0.250 mg/L,以及抑菌圈直径>35 mm的状况明显不同,其体外耐药性的判断明确。而且已确认其耐药机制,即百日咳鲍特菌23SrRNA的2047位点腺嘌呤(A)突变为鸟嘌呤(G)。
目前,本课题组2013年以来已检测红霉素敏感性和耐药性突变的菌株总数已超 1 000株,尚未发现耐药表型与基因型不一致的情况。本课题组曾经报道的1株无基因突变的耐药株,经完整基因组测序和单菌落分纯证明其同时含有敏感菌与耐药菌,分纯的2株细菌药物敏感性表型和基因型仍一致。另外,在体外试验中,本课题组迄今未发现红霉素耐药,阿奇霉素、克拉霉素或克林霉素却敏感的菌株。
实际上,百日咳鲍特菌在阿奇霉素等大环内酯类普遍使用的情况下,仍能经常培养阳性,就已经提示其已不能像既往一样清除体内耐药菌。Mi等比较了大环内酯类抗菌药物体内清除耐药株和敏感株的效果,结果显示治疗7 d后,敏感组细菌清除率96.7%(29/30),而耐药组仅为51.2%(16/31);治疗14 d后,2组的细菌清除率分别为100%(30/30)和74.2%(23/31)。深圳市儿童医院前期回顾性调查显示,大环内酯类耐药菌株感染组(78例)与敏感菌株感染组(76例)患儿在病程中均首先予大环内酯类抗菌药物治疗7~10 d(红霉素静脉滴注为主),但治疗过程中,耐药组有13 例(16.67%)因治疗效果欠佳而改用TMP-SMZ,而敏感组却无一例改用TMP-SMZ。这些结果均提示,红霉素已经不能确保清除体内活菌。
应当注意的是,目前临床经验性观察大环内酯类抗菌药物治疗百日咳仍常常有效,这可能与其他因素有关,需慎重评价。
首先,百日咳本身是自限性疾病。早期(有较多年长儿百日咳)研究表明,高达80%~90%未经治疗的百日咳在咳嗽3~4周后可以清除鼻咽部的百日咳鲍特菌,但是未经治疗和免疫缺陷的婴儿患者的细菌培养阳性可持续>6周。在普遍接种疫苗的情况下,这种自限性可能更容易成为一种普遍现象。
第二,百日咳抗菌治疗的目的不是缓解症状或治愈咳嗽,而在于清除活菌,这实际上很难从症状的临床观察方面得到明确证明。
第三,婴儿百日咳很容易混合其他病原感染,治疗后症状缓解可能是混合感染病原的逐渐清除所致,这些混合感染病原的清除,尤其是病毒,多数也不是抗菌治疗的直接效果。
最后,病程早期经验性治疗经常有效可能提示敏感菌仍相当流行。在抗菌药物广泛使用的情况下,后期耐药菌更有可能被检出,因此当前报道的耐药率可能高估红霉素耐药的实际状况。但从另一个角度看,这种经验性的治疗也为耐药菌的持续传播流行创造了极为有利的选择性条件。
2、当前百日咳治疗应首选TMP-SMZ足量、足疗程方案
因为TMP-SMZ是20世纪70年代才开始使用的药物,因此,关于其治疗百日咳的评估不如红霉素、四环素等完善,但早在1977年,就已经有了将其作为大环内酯类的替代药物用于治疗百日咳的推荐意见。当前则普遍推荐其作为百日咳的次选药物。因为TMP-SMZ具有增加新生儿胆红素脑病发生风险等不良反应,在2月龄(或6周龄)以下婴儿的使用受到限制(表1)。但考虑到百日咳在小婴儿致重症和死亡的高风险,以及早期使用有效药物对于百日咳临床干预的重要性,对具体病例仍然有必要评估使用TMP-SMZ的获益和风险。必要时应按照超说明书用药的原则使用。
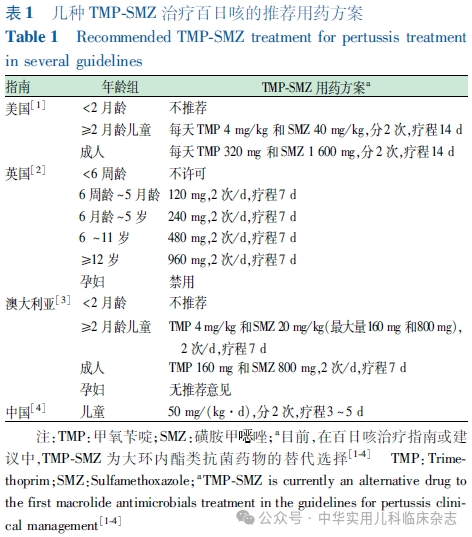
决定使用TMP-SMZ,就应足量足疗程使用。作者建议若无实验室评估条件,经验性治疗时采用足量14 d疗程的用药方案。足量使用容易做到,14 d疗程常难以实现,这与先前百日咳短疗程(包括大环内酯类)的推荐有一定关系。实际上,有研究者早期就指出了大环内酯类等短疗程的局限性。Henry等连续观察了6例患儿,其中1例治疗第10天时培养仍然阳性,而且指出 4 d 治疗仍然具有传染性(5/6仍然培养阳性),7 d抗菌治疗不足以确保清除细菌。早有报道显示,有些病例 7 d 红霉素或TMP-SMZ治疗后还可以分离出细菌。短疗程的大范围使用是否更容易筛选出耐药,并导致如今普遍耐药的状况,值得我国同道反思。尽管经验性观察发现TMP-SMZ一般在治疗3~5 d后,患儿具有咳嗽发作次数减少等症状缓解表现,但细菌清除情况并未得到充分评估。尤其不宜推广TMP-SMZ短疗程还有其他原因。在体外试验中,TMP-SMZ并不能完全抑制细菌生长,只是在一定浓度下明显延缓了细菌繁殖速度,文献一般报道的是细菌孵育第3-5天的MIC读数,当孵育时间延长达到10~15 d,抑菌区域内将长满细菌。此外,体外药敏检测中,TMP-SMZ的MIC值波动范围较大(0.002~0.500 mg/L),提示菌株之间对药物的敏感性具有较大差异,有些菌株可能容易产生耐药。而且,国内2019年已报道MIC达到32 mg/L的菌株。
百日咳暴露后使用抗菌药物预防的用药方案与治疗方案相同。因此,国内当前也应当选用TMP-SMZ进行百日咳暴露后预防,除非有暴露的致病株对大环内酯类敏感的证据。
3、β-内酰胺类抗菌药物治疗14 d可清除百日咳鲍特菌,但有失败风险
早期研究多不支持β-内酰胺类抗菌药物用于治疗百日咳,但也有一些研究提示其有效。Trollfors研究表明,阿莫西林25~35 mg/(kg·d)组治疗7 d和14 d后,细菌培养仍然阳性的比例为10/14和5/13,而红霉素40~50 mg/(kg·d) 组为1/14和1/14,阿莫西林的抗菌效果明显不如大环内酯类,但更大剂量的阿莫西林能否获得满意效果还没有评估。有研究显示氨苄西林100 mg/(kg·d)能有效清除细菌,甚至建议将其作为首选药物。Mi等的研究还比较了β-内酰胺类抗菌药物(包括头孢哌酮-舒巴坦、哌拉西林-他唑巴坦、头孢曲松、头孢地嗪、头孢地尼、头孢克肟、阿莫西林-克拉维酸或氨苄西林-舒巴坦)和大环内酯类(红霉素和阿奇霉素)体内清除大环内酯类耐药株的不同效果,结果显示治疗7 d和14 d后,β-内酰胺类抗菌药物的清除率为91.5%(43/47)和95.7%(45/47),而大环内酯类分别为51.2%(16/31)和74.2%(23/31),差异明显,提示β-内酰胺类抗菌药物14 d疗程清除大环内酯类耐药菌的能力明显更强,但14 d治疗后仍有少数病例可分离到细菌,可能需要增加剂量、延长疗程或更换药物,有条件的情况下应评估病原清除情况。
需要引起注意的是,不同β-内酰胺类药物的体外药物敏感性可能存在明显差异;同时,可能因为检测方法等原因,同一种药物报告的MIC差异也很明显。本课题组研究显示,百日咳鲍特菌分离株体外氨苄西林、阿莫西林和头孢曲松的MIC分别为0.032~0.500 mg/L、0.250~1.000 mg/L和0.064~0.500 mg/L,这些数值接近其他呼吸道病原菌敏感范围的上限(如流感嗜血杆菌氨苄西林、阿莫西林/克拉维酸和头孢曲松的敏感性界值分别为≤1 mg/L、≤4/2 mg/L和≤2 mg/L);而且发现亚胺培南和美罗培南的MIC范围截然不同,分别为2~32 mg/L和0.004~0.250 mg/L。因此,决定使用β-内酰胺类时,有的品种在允许剂量范围内需要使用较大剂量,而有的品种可能完全无效。
4、其他抗菌药物清除百日咳鲍特菌的效果尚不确定
喹诺酮类抗菌药物在儿科使用受限,但百日咳常在家庭聚集发生,家庭中的青少年或成人应该同期开展抗菌治疗或预防,才可能阻断一个传播链。青少年或成人可使用的药物种类更多。有抗菌药物使用手册将喹诺酮类列为大环内酯类治疗百日咳的替代用药,但其临床实际应用经验和研究很少。鉴于该类药物对多种细菌引起的呼吸道感染有效,且国内体外药敏检测显示百日咳鲍特菌目前对环丙沙星、左氧氟沙星等普遍敏感,应当在适龄患者中积极开展研究,确定其清除体内百日咳鲍特菌的价值。应当注意的是,已有研究发现耐喹诺酮类的百日咳鲍特菌。喹诺酮类已广泛应用于成人呼吸道感染,因此,有必要关注百日咳鲍特菌对喹诺酮类抗菌药物MIC的动态变化。
多西环素也曾列为大环内酯类抗菌药物治疗百日咳的替代药物之一。但是,支持四环素类、氯霉素、链霉素可用于百日咳治疗的动物和临床研究都是早期报道,同期也有一些不支持使用的证据,而且早期研究中常没有评估现在认识到的药物不良反应。因此,使用这些药物对体内清除大环内酯类耐药百日咳鲍特菌的作用还需要更为严格的研究评价。
作者:姚开虎 孟庆红 史伟 袁林 胡亚红
通信作者:姚开虎,Email:yaokaihu@bch.com.cn
作者单位:国家儿童医学中心,首都医科大学附属北京儿童医院,北京市儿科研究所感染与微生物研究室,儿科学国家重点学科,儿科重大疾病研究教育部重点实验室,国家呼吸系统疾病临床医学研究中心,北京 100045
引用本文:姚开虎,孟庆红,史伟,等.国内当前百日咳治疗的抗菌药物选择之我见[J].中华实用儿科临床杂志,2024,39(2):85-88.DOI:10.3760/cma.j.cn101070-20231128-00385.
使用小程序
- 搜索
-
- 1000℃李寰:先心病肺动脉高压能根治吗?
- 1000℃除了吃药,骨质疏松还能如何治疗?
- 1000℃抱孩子谁不会呢?保护脊柱的抱孩子姿势了解一下
- 1000℃妇科检查有哪些项目?
- 1000℃妇科检查前应做哪些准备?
- 1000℃女性莫名烦躁—不好惹的黄体期
- 1000℃会影响患者智力的癫痫病
- 1000℃治女性盆腔炎的费用是多少?
- 标签列表
-
- 星座 (702)
- 孩子 (526)
- 恋爱 (505)
- 婴儿车 (390)
- 宝宝 (328)
- 狮子座 (313)
- 金牛座 (313)
- 摩羯座 (302)
- 白羊座 (301)
- 天蝎座 (294)
- 巨蟹座 (289)
- 双子座 (289)
- 处女座 (285)
- 天秤座 (276)
- 双鱼座 (268)
- 婴儿 (265)
- 水瓶座 (260)
- 射手座 (239)
- 不完美妈妈 (173)
- 跳槽那些事儿 (168)
- baby (140)
- 女婴 (132)
- 生肖 (129)
- 女儿 (129)
- 民警 (127)
- 狮子 (105)
- NBA (101)
- 家长 (97)
- 怀孕 (95)
- 儿童 (93)
- 交警 (89)
- 孕妇 (77)
- 儿子 (75)
- Angelababy (74)
- 父母 (74)
- 幼儿园 (73)
- 医院 (69)
- 童车 (66)
- 女子 (60)
- 郑州 (58)