首页 > 医疗资讯/ 正文
病理学是研究人体疾病发生原因、发生机制、发展规律以及疾病过程中机体的形态结构、功能代谢变化和病变转归的科学,被视为是基础医学与临床医学之间的“桥梁”。病理诊断的结果可为临床诊断及治疗提供重要依据,是疾病诊断的金标准。临床是否采取治疗、采取怎样的治疗均取决于病理报告的结果。但有许多患者拿到病理报告却像是拿到一份“有字天书”,每个字都认识,但连在一起就看不懂了。尤其病理报告中的一些专业名词常常令人感到陌生,今天就为大家揭开病理报告专业名词的神秘面纱。
胃炎病理报告专业名词[1]
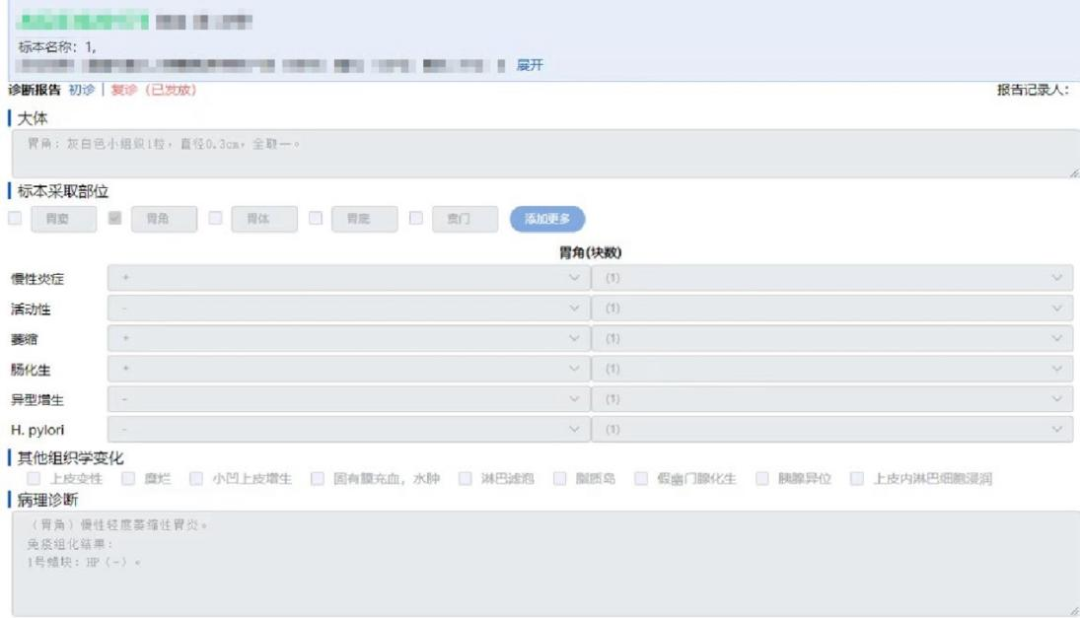
▲图1:胃炎病理报告
做胃镜检查时,医生可以直观地观察胃黏膜有无病变,对于最常见的慢性胃炎,病理学还需评估5种组织学变化(慢性炎性病变、活动性、萎缩和肠上皮化生、HP),每种组织学改变评估程度,分为无、轻度、中度和重度4级(0、+、++、+++)。病理诊断要报告每个部位活检标本的组织学变化。
1 慢性炎症
即胃黏膜固有层炎症细胞浸润,指慢性炎细胞,多数以淋巴细胞、浆细胞浸润为主,根据炎细胞的数量及浸润程度可将慢性胃炎分为轻、中、重度。
(1)轻度,慢性炎性细胞较少,局限于粘膜浅层,不超过粘膜层的1/3;
(2)中度,炎症细胞较密集,超过粘膜层的1/3,达到2/3;
(3)重度,炎症细胞密集,占据粘膜全层。
2 活动性
反映是否有急性炎症,根据慢性炎细胞的基础上出现中性粒细胞的密集程度分为轻度、中度和重度。活动性较重的往往与幽门螺旋杆菌感染有关。
3 萎缩
指的是正常腺体的减少或者体积缩小,多数与长期的炎症刺激有关。有研究认为萎缩与胃癌的发生存在一定的关系,萎缩程度越重,患癌风险越高。
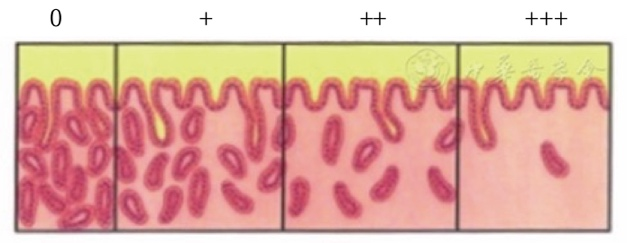
▲图2:胃窦腺体萎缩
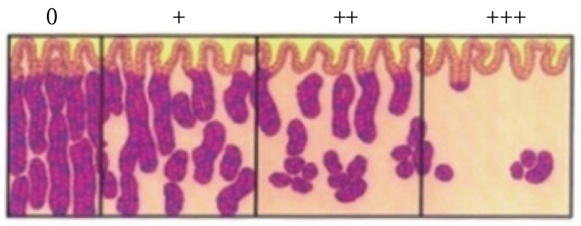
▲图3:胃体腺体萎缩
4 肠化
指的是正常腺体的上皮被小肠或结肠上皮(杯状细胞和吸收细胞)所取代,有研究认为肠化中的某一种类型与胃癌的发生存在一定的关系,肠化程度越重,患癌风险越高。
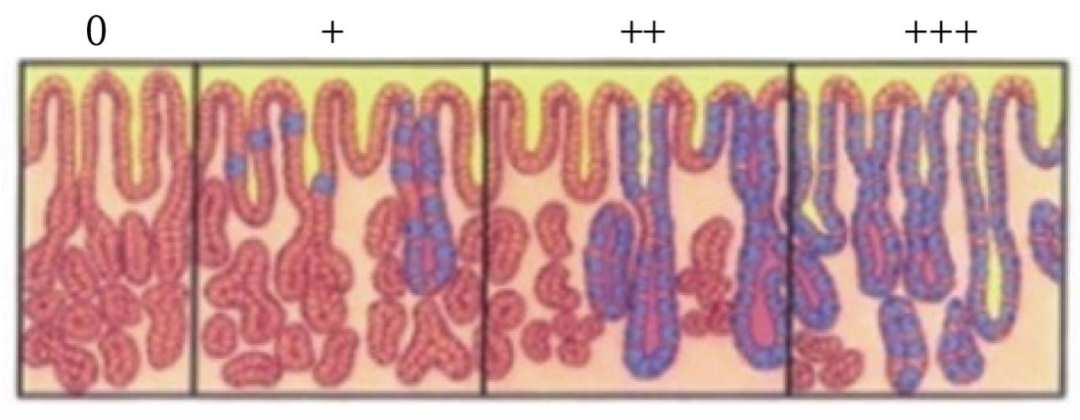
▲图4:肠上皮化生
5 HP
幽门螺旋杆菌(Helicobacter pylori)的简称,(+)阳性,代表有幽门螺旋杆菌的感染。HP感染是导致胃溃疡、胃癌发生的高危因素之一。
除上面5种组织学变化描述之外,大家最害怕最需要重视的就是“异型增生”了。
6 异型增生
指的是腺体异型的程度,又被称作上皮内瘤变,在结构和功能上偏离正常轨道的结果,属于癌前病变,是胃癌的早期阶段,发生异型增生代表已经走在向癌转变的道路上了。
看到这里很多朋友肯定会问,那要是有萎缩、肠化、HP感染、异型增生怎么办?是不是就代表一定会转变为癌症?这里给大家说明一下,恶性肿瘤的形成是一个不断进展的过程的,胃炎到胃癌的发生过程至少10-20年:正常胃黏膜-非萎缩性胃炎-萎缩性胃炎(伴肠上皮化生)-低级别上皮内瘤变(轻度异型增生)-高级别上皮内瘤变(重度异型增生)-早期胃癌-浸润性胃癌。因此,我们只需及时筛查,早期干预,积极治疗就能避免癌症的发生。
肺癌病理报告专业名词[2]
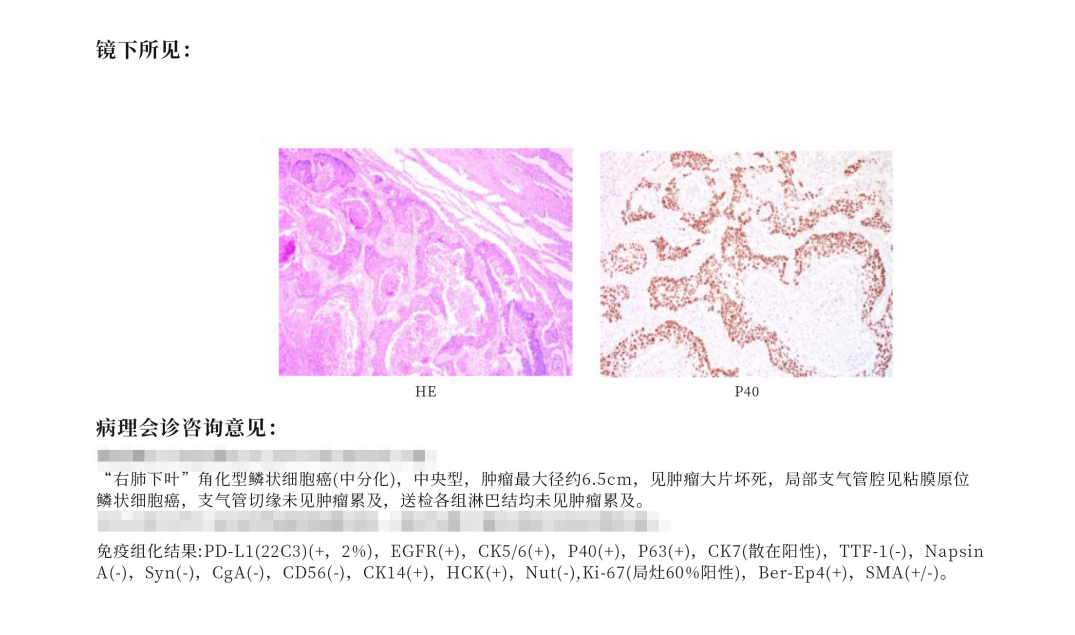
▲图5:肺癌病理报告
肺癌按解剖学部位分类,分为中央型肺癌和周围型肺癌。中央型肺癌发生在段支气管以上至主支气管的肺癌,约占3/4,以鳞状上皮细胞癌和小细胞未分化癌较多见。周围型肺癌发生在段支气管以下的肺癌称为周围型肺癌,约占1/4,以腺癌较为多见。根据各型肺癌的分化程度和形态特征,从组织学角度目前将肺癌分为两大类,即小细胞肺癌和非小细胞肺癌,后者包括鳞癌、腺癌、大细胞癌。癌症组织无论在细胞形态和组织结构上,都与其来源的正常组织有不同程度的差异,这种差异称为“异型性”,肿瘤异型性的大小反映了肿瘤组织的成熟程度(分化程度)。
1 分化
在胚胎学中指幼稚或原始细胞发育成为成熟细胞的过程,在肿瘤学中则是指肿瘤细胞和组织于其来源的细胞和组织的相似程度。异型性小者,说明肿瘤与其来源的正常细胞和组织相似,肿瘤组织(细胞)分化程度高;异型性大者,与正常组织相似性越小,表示肿瘤组织(细胞)分化程度低或分化差。分化极差,以致无法判断其分化方向的肿瘤称为未分化肿瘤。
按照肿瘤分化的程度,通常将肿瘤细胞分为4个病理等级,并用英文字母G(代表Grade:即分化)来表示。级别越高表示细胞分化程度越差。一般来说分化程度越低,恶性程度越高,越容易复发转移;分化程度越高,恶性程度越低,越不容易复发转移。
● I 级(G1)即高分化,细胞分化程度较好。癌细胞与周围的正常细胞非常相似,有时很难区分二者之间的不同。一般来说,G1的肿瘤细胞分裂速度较慢。
● II级(G2)即中分化,细胞分化程度居中,癌细胞明显异常,但与周围正常细胞的某些特性仍一致。
● III级(G3)即低分化,细胞分化程度较差,癌细胞明显异常,当低分化的肿瘤迁移至淋巴结,或身体其他部分时,可使用免疫组化分析等方法确定肿瘤的类型及起源位置。癌细胞移动到身体其他部位的行为称为转移。
● IV级(G4)未分化,癌细胞与身体内任何部位的正常细胞均不同。即使采用额外检测,病理学家也很难确定这类肿瘤的起源部位。
2 分期
一般分期分为临床分期和病理分期,分别对应术前和术后的,英文缩写对应为cTNM和pTNM。其中T代表肿瘤(Tumor),N代表淋巴结(Node),M代表转移(Metastasis)。肺癌的病理分期对患者的治疗、生存期影响很大。主要是看肿瘤发现后处于哪个阶段,如果肿瘤很小,又没有发生扩散,就属于早期,比如小于3公分甚至1公分,没有淋巴结转移或远处转移。如果肿瘤大,又有远处转移,脑、骨、肝都有转移,就已经到了IV(4)期,最晚期了。正如上图5的肺癌病理报告所示,T3:肿瘤最大径约6.5cm(肿瘤最大径>5cm,但<7cm或直接侵犯下列任何结构之一:壁层胸膜(PL3)、胸壁(包括肺上沟瘤)、膈神经、心包壁层,或在同一叶内分散的瘤结节),N0:无区域淋巴结转移,M0无远处转移,根据肺癌分期(第8版)可以判断该患者病理分期为II B期。因此,肿瘤的分期主要是判断“发展到了什么阶段”,是治疗非常重要的依据,如果是早期做了手术有可能完全治好,也不需要后续治疗。若是晚期,肿瘤细胞扩散了,就不适合做手术,需要结合靶向药物、放化疗来杀灭肿瘤细胞。
3 切缘
切缘即手术切除的边界。切缘是否累及或是否阳性是评价肿瘤是否完整切除的关键。切缘阴性即切缘处无肿瘤累及,表明手术切除完整。切缘阳性即切缘处有肿瘤累及,表明有肿瘤残留,没有被完整切除,可能需要更多治疗,例如放疗或再次手术等。
4 淋巴结转移/肿瘤累及情况
淋巴结是人体正常的免疫器官,恶性肿瘤可以通过淋巴结转移。一般情况下是指肿瘤细胞穿过淋巴管壁,随着淋巴流到淋巴结所在的位置,并且在淋巴结产生肿瘤的浸润性生长。手术切除的淋巴结需要记录部位、送检个数以及转移淋巴结数。如上图5所示,检出支气管旁淋巴结4枚,均未见癌组织转移(0/4),表示送检4枚淋巴结,0枚转移。淋巴结转移往往意味着肿瘤已经到晚期,可能手术治疗相对效果也不是特别明显。所以对于这样的病人需要进行综合治疗来延长病人的生命,所以淋巴结转移是判断病情轻重很重要的指标。
5 免疫组化
免疫组化是应用免疫学基本原理,即抗原与抗体特异性结合的原理,用标记的特异性抗原(抗体)对组织内抗体(抗原)的分布进行检测研究,又称为“免疫组织化学技术”。一般来说,对于常见的肿瘤类型诊断,依据病变形态就能做出明确病理诊断,不需要做免疫组化检查的。但是,临床碰到的有些肿瘤类型少见,或相似,就需要借助免疫组化检查进一步排除相似的病变,明确确定的类型。免疫组化可用于恶性肿瘤的诊断及鉴别诊断,明确原发肿瘤的部位,提供恶性肿瘤靶向治疗的靶标,预测和判断肿瘤的预后等。由于恶性肿瘤的形态又是多种多样,肿瘤在进展过程中,不断丢失某些抗原,同时也获得新的抗原,同时抗体在不同肿瘤中又有交叉反应,因此免疫组化所做的项目,主要依据肿瘤形态鉴别所需而合理选择组合标记物,所以最终呈现的项目就会有很多。另外随着新的抗体的发现,我们在临床检测中可能不断加入更新这些新抗体,以期选择出既有特异性又有敏感性强的抗体,更好的为临床服务,另外有些所选免疫标记物是临床治疗预测和判断预后的依据,这也是检查项目增加的因素。
乳腺癌病理报告专业名词[3]
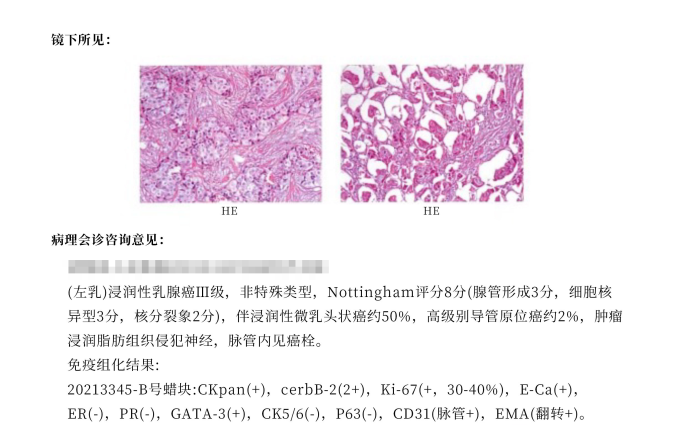
▲图6:乳腺癌病理报告
乳腺癌的病理类型很多,根据癌细胞对周围组织的侵犯程度和远处转移的可能性大小,大体上可以将乳腺癌分为非浸润性癌、早期浸润性癌和浸润性癌等。浸润性癌是指癌细胞突破了上皮基底膜的限制后,广泛侵犯周围组织,容易发生癌灶转移,因此预后要差一些。根据癌的原发部位又可将浸润性癌分为:
(1)浸润性特殊癌:包括乳头状癌、髓样癌(伴大量淋巴细胞浸润)、小管癌、大汗腺样癌、鳞状细胞癌等。通常来说,浸润性特殊癌的预后比浸润性非特殊癌要好。
(2)浸润性非特殊癌:包括浸润性导管癌、浸润性小叶癌、硬癌、髓样癌(无大量淋巴细胞浸润)、腺癌等。临床上,浸润性非特殊癌最为常见,占所有乳腺癌的80%。这种类型一般分化程度较低,恶性程度高,预后相对较差。
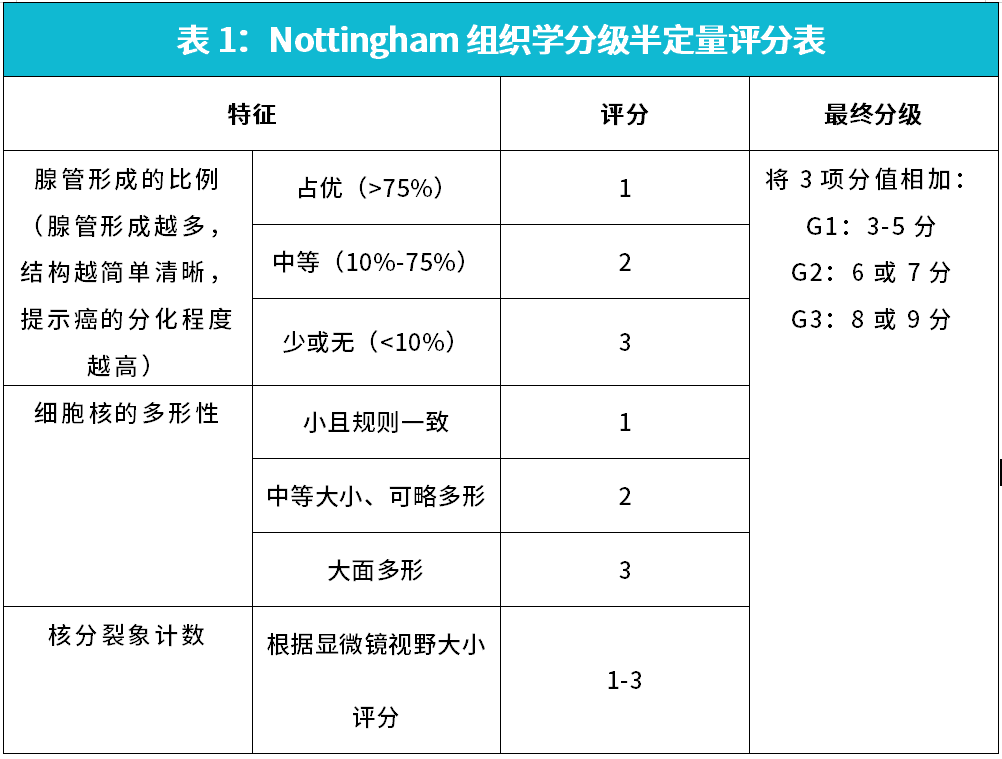
1 Nottingham组织学分级
乳腺癌的组织学分级对浸润性乳腺癌的预后评估有着直接的指导意义。目前国际通用的乳腺癌组织学分级系统为Nottingham组织学分级系统,该系统通过对浸润性乳腺癌的腺管形成的比例、核多形性以及核分裂象计数三个参数的半定量综合评估,得出较为客观的组织学分级。根据该分级系统,3~5分的乳腺癌为低度恶性(Ⅰ级),6~7分为中度恶性(Ⅱ级),8~9分为高度恶性(Ⅲ级),以此为基础制定的半定量组织学分级系统被广为应用至今(如下表1)。
2 浸润
浸润是恶性肿瘤的常见生长方式,这种生长方式主要指的是癌细胞分裂、增生,进入周围的组织间隙、淋巴管、血管内,就像树根长入泥土一样,浸润并且破坏周围的组织。如果是发生了浸润性生长的恶性肿瘤,常常没有完整的包膜,与邻近的正常组织紧密连接,而且没有明显的界限。如果浸润到周围正常组织越深,预后相对越差。
3 神经侵犯
如果发生了神经侵犯,代表肿瘤已经开始转移,预后相对较差。
4 脉管侵犯/癌栓
肿瘤区域淋巴结转移、远处转移是怎么从原发灶逃跑的呢?癌细胞刚刚脱离原发灶、踏上的叛逃之路就是“脉管浸润”!脉管包括淋巴管和血管。肿瘤的脉管侵犯就是癌细胞远处转移前的“整装待发”、初始阶段。肿瘤增大到一定程度就会新生很多血管以维持自身的营养需求,而新生的血管又成了肿瘤细胞逃跑的便利通道。癌细胞逃跑的过程中相互聚集、或与血液中的纤维蛋白聚集形成栓子,也就是癌栓,比如门静脉癌栓、上腔静脉癌栓等,较大的癌栓影像学检查或可发现。肿瘤病理检查报告的脉管癌栓是显微镜下的发现,影像学检查是看不见的。脉管侵犯与癌栓是一个意思,脉管内有癌细胞称为侵犯,也可称脉管癌栓,如上图6报告显示有脉管癌栓,说明癌细胞已经侵犯到病灶周围的血管或淋巴管,会发生血行转移或淋巴结转移,预后相对较差。
*本文(包括图片)仅供行业交流学习用,不作为医疗诊断依据。
参考文献
[1] 中华医学会消化病学分会,中华医学会消化病学分会消化系统肿瘤协作组.中国慢性胃炎诊治指南2022
[2] 中华医学会肿瘤学分会.中华医学会肺癌临床诊疗指南2023
[3] 中国抗癌协会乳腺癌专业委员会.中国抗癌协会乳腺癌诊治指南与规范2024
- 搜索
-
- 1000℃李寰:先心病肺动脉高压能根治吗?
- 1000℃除了吃药,骨质疏松还能如何治疗?
- 1000℃抱孩子谁不会呢?保护脊柱的抱孩子姿势了解一下
- 1000℃妇科检查有哪些项目?
- 1000℃妇科检查前应做哪些准备?
- 1000℃女性莫名烦躁—不好惹的黄体期
- 1000℃会影响患者智力的癫痫病
- 1000℃治女性盆腔炎的费用是多少?
- 标签列表
-
- 星座 (702)
- 孩子 (526)
- 恋爱 (505)
- 婴儿车 (390)
- 宝宝 (328)
- 狮子座 (313)
- 金牛座 (313)
- 摩羯座 (302)
- 白羊座 (301)
- 天蝎座 (294)
- 巨蟹座 (289)
- 双子座 (289)
- 处女座 (285)
- 天秤座 (276)
- 双鱼座 (268)
- 婴儿 (265)
- 水瓶座 (260)
- 射手座 (239)
- 不完美妈妈 (173)
- 跳槽那些事儿 (168)
- baby (140)
- 女婴 (132)
- 生肖 (129)
- 女儿 (129)
- 民警 (127)
- 狮子 (105)
- NBA (101)
- 家长 (97)
- 怀孕 (95)
- 儿童 (93)
- 交警 (89)
- 孕妇 (77)
- 儿子 (75)
- Angelababy (74)
- 父母 (74)
- 幼儿园 (73)
- 医院 (69)
- 童车 (66)
- 女子 (60)
- 郑州 (58)