首页 > 医疗资讯/ 正文
科普
肿瘤免疫治疗
为什么需要基因检测
PART1
知己:免疫治疗部队




02.情报侦查员
-
树突状细胞——战场上的情报侦查员。树突状细胞外形独特,就像一个个张牙舞爪的树妖。平时,在身体各处到处转悠
-
一旦发现肿瘤的碎片线索,它们就会猛扑上去,将其迅速吞食,之后在体内对这个肿瘤进行加工,提取肿瘤的特征“碎片”
- 然后把这个碎片扛在自己肩上,然后,它们开始长途跋涉,去寻找并联络可以对付这种肿瘤的特种部队T细胞。
-
特种部队T细胞拿到信息后即刻出征,大举灭杀肿瘤细胞。


PART2
知彼:肿瘤“免疫逃逸”
免疫清除及免疫平衡
在我们的社会中,经常会出现一些坏蛋,有从外面来的外星品种(细菌病毒),有我们内部的不良分子(瘤细胞)。
不过我们的社会制度完善,免疫系统大军维持着社会和平,它们会扫黑除恶,我们称之为“免疫清除”。
绝大部分的时间里,尽管有不法细胞,但是它们也掀不起什么风浪,人体太平盛世,我们称之“免疫平衡”


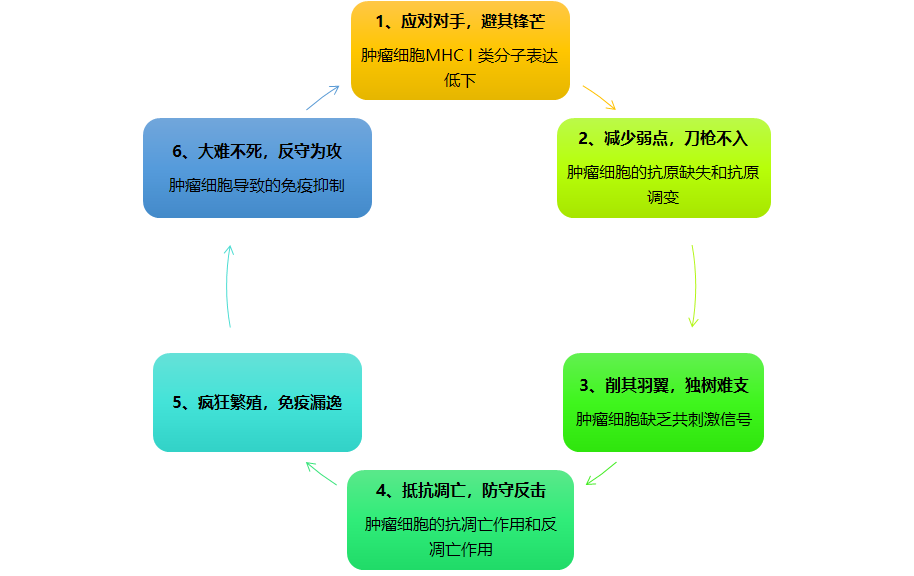
免疫逃逸机制
假如我们是肿瘤细胞,会想方设法逃避免疫系统的追杀,甚至是反杀。

“免疫刹车” PD-1/PD-L1
为保护正常机体细胞不被免疫系统误伤,Treg会及时发挥免疫抑制作用。这就是“免疫刹车”PD-1/PD-L1(程序性死亡-1/程序性死亡配体-1)通路:正常生理状态下,随着T细胞活化,其表面一种称为PD-1的分子便会增加;与此同时,“情报侦察员”APC上的PD-L1在细胞因子刺激下也会明显增加。
PD-1是T细胞上的刹车,PD-L1则是APC上按刹车的触角,使得激活的T细胞重新回到“冷静”状态。也称为“免疫检查点”。
一些狡猾的肿瘤细胞有样学样,长出较多类似APC上的PD-L1,按下免疫“刹车”,使得T细胞处于休眠状态。从而逃脱T细胞的识别与查杀,并以此获得喘息机会,肆意繁衍、增殖。

免疫治疗的靶点是免疫细胞而不是肿瘤细胞
T细胞被肿瘤细胞上的PD-L1蒙蔽后,要想重新唤醒T细胞,就需要免疫药物(IO)出马了。
免疫药物能够“锁死” T细胞的“刹车系统”,插足肿瘤细胞和T细胞,抢先跟T细胞上的PD-1对上暗号,这样肿瘤细胞就无法迷惑T细胞,撕开肿瘤细胞的伪装,从而使T细胞能够准确的识别肿瘤细胞,对其进行剿灭。

PART3

百战:免疫系统“七步杀”
步骤1:抗原释放
周期开始于抗原释放——这是癌细胞死亡并随后释放抗原的过程,这些抗原记录了癌细胞独有的特征,类似于癌细胞的“身份证”。
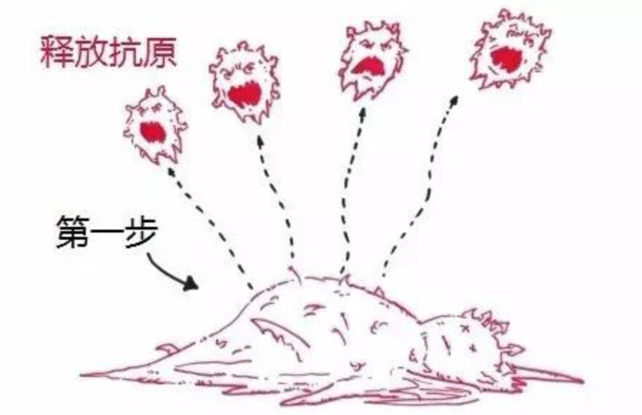
步骤2:抗原呈递
这一步,巡逻兵——抗原呈递细胞(比如树突细胞)会捡取癌细胞留下的“身份证”(抗原),并将它们送至局部引流淋巴结。

步骤3:致敏和激活
然后,抗原呈递细胞将癌细胞的“身份证”(抗原)交给T细胞军团。T细胞军团是嫉“癌”如仇的,看到“身份证”恨不得立马将它们碎尸万段。
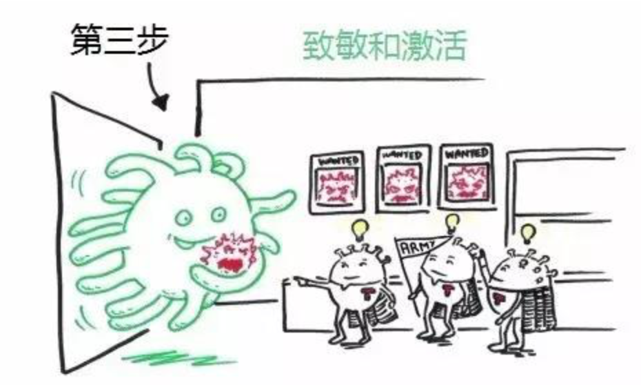
步骤4:T细胞迁移
周期开始于抗原释放——这是癌细胞死亡并随后释放抗原的过程,这些抗原记录了癌细胞独有的特征,类似于癌细胞的“身份证”。

步骤5:T细胞入侵
这一步,巡逻兵——抗原呈递细胞(比如树突细胞)会捡取癌细胞留下的“身份证”(抗原),并将它们送至局部引流淋巴结。

步骤6:T细胞识别
然后,抗原呈递细胞将癌细胞的“身份证”(抗原)交给T细胞军团。T细胞军团是嫉“癌”如仇的,看到“身份证”恨不得立马将它们碎尸万段。
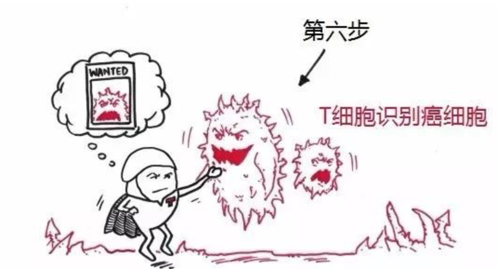
T细胞杀伤
周期开始于抗原释放——这是癌细胞死亡并随后释放抗原的过程,这些抗原记录了癌细胞独有的特征,类似于癌细胞的“身份证”。

免疫治疗假性进展
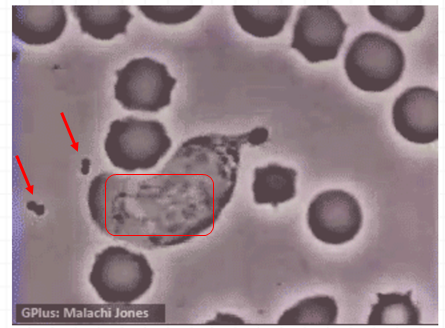
但免疫治疗的现实总不是那么完美,患者本来满怀期待的接受了免疫治疗,坐等肿瘤缩小、消失。可治疗后肿瘤体积不小反大,其实,这是一种假象,称为假性进展。 出现这种情况是因为注射PD-1/L1药物后,人体免疫系统被激活,免疫细胞大量聚集到肿瘤病灶。 这其实是个好现象,越多的免疫细胞涌入就意味着肿瘤会更大概率的被消灭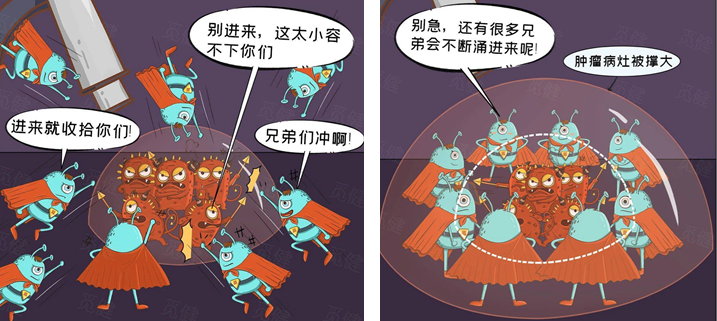
PART4
不殆:基因检测是治疗获胜的法宝
01.检测与治疗
化疗是轰炸机、大炮的覆盖性轰炸,对着肿瘤狂轰滥炸,虽然有效的杀敌,但不可避免的杀伤人体的正常细胞,属于杀敌一千自损八百,因此化疗的毒副作用比较强。不仅如此,有些肿瘤细胞也会从化疗的攻击中逃脱并存活下来。

02.肿瘤免疫治疗分子标志物(Biomarker)

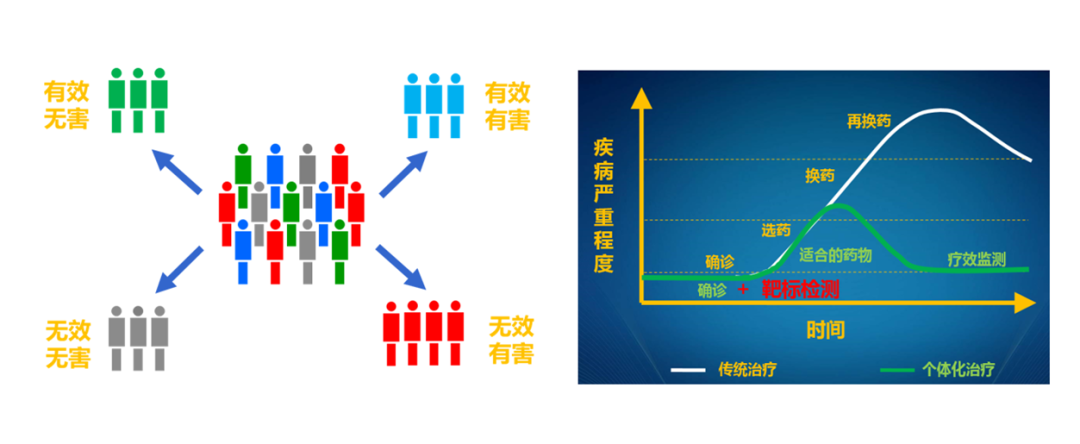
靶向药跟靶点是一一对应的关系,像一把钥匙只能开一把锁。
免疫治疗的正相关指标是多元化的,而且还在不断的开发中,有如何一个指标阳性,都可以使用免疫治疗。
03.基因检测是制胜法宝
PD-L1: FAD获批的生物标志物有PD-L1、 TMB 、MSI-H/dMMR,是证据等级最高,研究最透彻,临床专家最认可的。 PD-L1表达检测的金标准是免疫组化,但没有组织样本的时候,也可以通过基因检测来筛查。 当检测到PD-L1高表达时,说明肿瘤细胞伪造了大量的PD-L1来蒙蔽了大批量的T细胞,所以当免疫治疗药物解除伪装时,大批量的T细胞能够高效的杀伤肿瘤细胞。 因此PD-L1表达越高,免疫治疗效果越好。


TMB 的定义是:肿瘤基因组编码区平均每百万碱基中被检测出的,体细胞基因编码错误、碱基替换、基因插入或缺失错误的总数。
TMB可以通俗理解为基因突变的个数 。
TMB必须使用二代测序的大panel才能进行分析。
MSI/MMR: MMR(错配修复):在含有错配碱基的DNA分子中,使正常核苷酸序列恢复的修复方式;主要用来纠正DNA双螺旋上错配的碱基对。 MMR相当于盖房子的瓦匠,如果有砖头放错了,需要进行修理。 如果MMR发生突变,则失去了修复的功能,基因错配积累过多后,会导致基因破碎,这就是微卫星不稳定(MSI) dMMR(MMR 表达缺失)=MSI-H(微卫星高度不稳定)=4 种MMR 蛋白任一表达缺失。

MMR 表达缺失)=MSI-H(微卫星高度不稳定)=4 种MMR 蛋白任一表达缺失。
正负相关因子(必须通过基因检测实现):
04.基于分子标志物的肿瘤个体化治疗已成为肿瘤的必然发展趋势
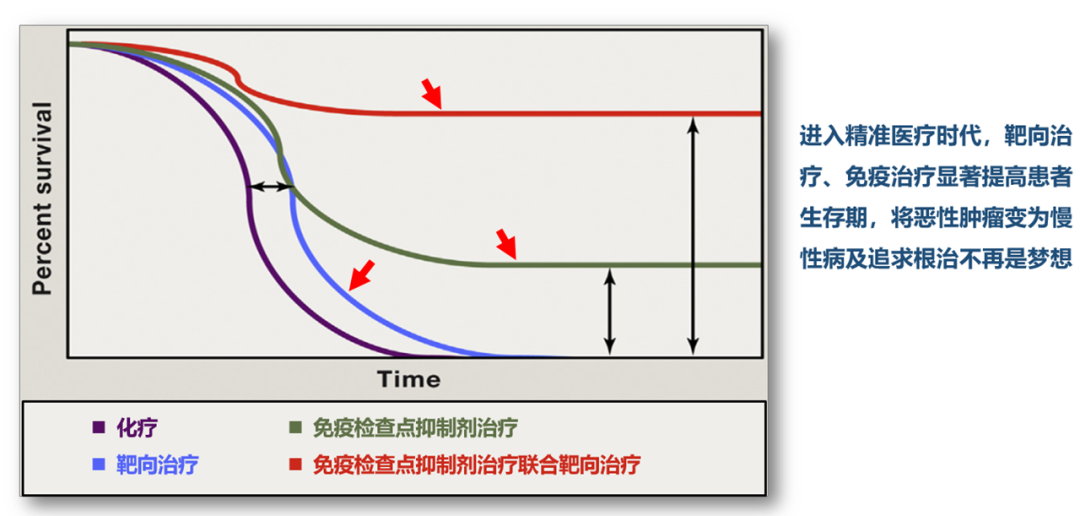
05.精准医疗有望显著提高肿瘤患者生存获益
- 搜索
-
- 1000℃李寰:先心病肺动脉高压能根治吗?
- 1000℃除了吃药,骨质疏松还能如何治疗?
- 1000℃抱孩子谁不会呢?保护脊柱的抱孩子姿势了解一下
- 1000℃妇科检查有哪些项目?
- 1000℃妇科检查前应做哪些准备?
- 1000℃女性莫名烦躁—不好惹的黄体期
- 1000℃会影响患者智力的癫痫病
- 1000℃治女性盆腔炎的费用是多少?
- 标签列表
-
- 星座 (702)
- 孩子 (526)
- 恋爱 (505)
- 婴儿车 (390)
- 宝宝 (328)
- 狮子座 (313)
- 金牛座 (313)
- 摩羯座 (302)
- 白羊座 (301)
- 天蝎座 (294)
- 巨蟹座 (289)
- 双子座 (289)
- 处女座 (285)
- 天秤座 (276)
- 双鱼座 (268)
- 婴儿 (265)
- 水瓶座 (260)
- 射手座 (239)
- 不完美妈妈 (173)
- 跳槽那些事儿 (168)
- baby (140)
- 女婴 (132)
- 生肖 (129)
- 女儿 (129)
- 民警 (127)
- 狮子 (105)
- NBA (101)
- 家长 (97)
- 怀孕 (95)
- 儿童 (93)
- 交警 (89)
- 孕妇 (77)
- 儿子 (75)
- Angelababy (74)
- 父母 (74)
- 幼儿园 (73)
- 医院 (69)
- 童车 (66)
- 女子 (60)
- 郑州 (58)