首页 > 医疗资讯/ 正文
患者女,33岁,已婚。因运动时突感下腹部疼痛,超声及CT检查发现盆腔肿物2 d收入院。患者平素月经规则,既往史无特殊。6个月前常规阴道超声检查未见异常。妇科检查:外阴已婚式,宫颈光滑,宫体前位、居中,正常大小,活动尚可,压痛(-),右侧附件区可触及大小7.0 cm×6.0 cm 质硬肿物,表面光滑,无压痛,活动度欠佳,左侧附件区未触及异常。实验室检查:甲胎蛋白、癌胚抗原、CA125、CA199、血常规、尿便常规、肝肾功能检查无异常。入院前先后行二维、三维超声、经阴道彩色多普勒超声和CT检查。
1. 常规腹部超声检查示:子宫体大小5.4 cm×5.3 cm×4.7 cm,宫颈大小3.8 cm×2.6 cm。子宫体右侧中下段局部边缘及轮廓欠清晰,子宫底及子宫体左侧壁轮廓清晰,肌层回声均匀,子宫内膜线形回声无异常,前后径0.7 cm,子宫腔内可见避孕器回声,彩色多普勒血流成像示子宫肌层内无异常血流信号。左侧卵巢显像清楚,大小3.6 cm×1.5 cm,形态、内部回声未见明显异常;右侧卵巢未显示,可见一较大实性回声肿物,大小8.1 cm×6.5 cm,周缘见薄层粗糙的包膜线高回声,其外缘边界清楚,内缘与子宫右侧壁浆膜层分界不清,形态不规则,浅面呈分叶状,内回声不均匀,以大片状低回声为主,兼少许粗糙并呈波纹状排列的短条状高回声,后方回声增强(图1~3),探头加压未见活动或变形,彩色多普勒血流成像及频谱多普勒示:肿物前内侧1/3 处(邻近子宫区)血流信号丰富、紊乱,呈条状及分支状,粗细不等(图4),多数为动脉型流速曲线,参数测值:最大峰值流速(systolic peak velosity,SPV):39.4~58.9 cm/s,阻力指数(resistance index,RI):0.54~0.70(图5,6)。肝门、腹膜后大血管旁、肠系膜上、盆部髂血管周围区、双侧腹股沟未见增大淋巴结。
图1~3 二维超声声像图示右侧卵巢较大实性回声团块,周缘见薄层粗糙的包膜线回声,内侧与子宫分界不清,形态不规则,表面分叶状,内以大片状低回声为主,兼少许杂乱、粗糙的短条状高回声,后方回声增强;图4~6 二维超声示团块前内侧血流信号丰富、紊乱,多为动脉型流速曲线,最大峰值流速:39.4~58.9 cm/s,RI:0.54~0.70;
2. 实时三维超声断层成像及经阴道超声检查示:右侧卵巢肿物形态不规则,局部分叶明显,边缘粗糙,内回声不均,夹杂波纹状排列及粗细及长短不一的索条状高回声(图7,8)。三维彩色多普勒血流成像示肿物周边血流信号丰富,其前上部区血流信号呈树支状,由粗至细逐渐伸及内部,周边呈包绕状(图9,10)。经阴道彩色多普勒超声示子宫大小、形态及肿物位置、大小、形态、内部回声、血流状态等与经腹部超声声像图表现一致(图11,12)。超声提示:右侧盆腔实性占位病变,内部血流信号丰富,结合临床考虑为右侧卵巢恶性肿瘤(新生物)可能性大,鉴于肿物与子宫右侧壁浆膜层分界不清,建议临床进一步检查,以除外阔韧带或子宫浆膜层肿瘤的可能性。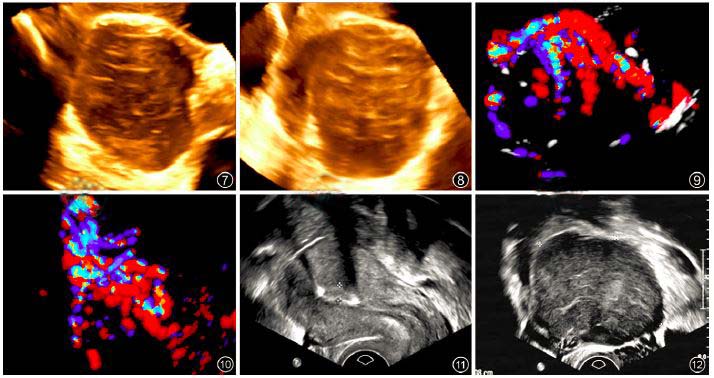
图7,8 实时三维超声断层成像示团块形态不规则,局部分叶明显,边缘粗糙,内回声不均,有粗细及长短不一的索条状高回声分布;图9,10 三维彩色多普勒血流成像示团块周边血流信号丰富,前上部区为树杈状,由粗到细逐渐伸及内部;图11,12 经阴道超声检查示子宫大小、形态及团块位置、大小、形态、内部回声与经腹超声检查一致;
3. 320排螺旋CT示(图13~18):(1)两侧肺部、纵隔及肺门、肝脏、胆囊、胰腺、脾脏、双肾未见明显异常。腹膜后大血管旁、双侧髂血管周围均未见增大淋巴结影。(2)平扫于右侧附件区见一较大不规则软组织密度肿物影,连续累及12个层面,最大层面径线为6.0 cm×7.5 cm,外侧区边界清楚,内侧区与子宫右侧壁及膀胱浆膜层分界不清,形态不规则,局部呈分叶状,内部密度欠均匀,但未见明显囊性或钙化样表现;子宫未见明显增大,因受肿物压迫位置轻微偏向左侧,相当于子宫腔部位见避孕器高密度。增强后见肿物轻度均匀性强化,冠状面成像清晰显示整个肿物轮廓像,外形不规则,内侧区与子宫右侧壁及膀胱壁分界不清,内部密度与子宫肌层接近,矢状面成像可见肿物外形不规则,表面分叶明显,前缘与膀胱壁紧贴。CT提示:右侧附件区占位性病变,考虑恶性可能性大,建议进一步检查。结合临床、超声及CT检查结果,入院诊断为右侧卵巢恶性肿瘤。
图13~18 右侧卵巢无性细胞瘤320 排螺旋CT 成像。图13 CT 平扫示右侧附件区一较大不规则软组织密度肿块影,形态不规则,局部分叶状,内部密度欠均匀,其左侧缘(内侧区)与子宫右侧壁及膀胱浆膜层分界不清;图14 增强CT 示肿块轻度均匀性强化;图15,16 增强CT 冠状面成像示肿块外形不规则,内侧区与子宫右侧壁及膀胱壁分界不清,内部密度与子宫肌层接近;图17,18 增强CT 矢状面成像示肿块外形不规则,表面分叶明显,前缘与膀胱壁紧贴;
4. 手术病理检查结果:入院后对患者行全子宫、双侧附件、盆腔淋巴结、网膜切除术及卵巢动脉高位结扎手术,术中显示子宫前位,正常大小,左侧输卵管及卵巢外观形态正常,右侧输卵管充血水肿,右侧卵巢见一直径10.0 cm肿物,质软,包膜完整,表面光滑发亮呈乳白色,分叶状,局部有点状出血,肿物与周围组织无粘连(图19)。探查腹腔,肝、胆、胃、肠管、网膜未见明显病灶。术后卵巢实性肿瘤大体标本剖面呈乳白色,内有纤维束分隔,伴见小片状出血及坏死。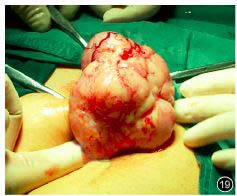
图19 术中示右侧卵巢肿块,包膜完整,表面光滑、发亮呈乳白色,分叶状,有局灶性出血,与周围组织无粘连;
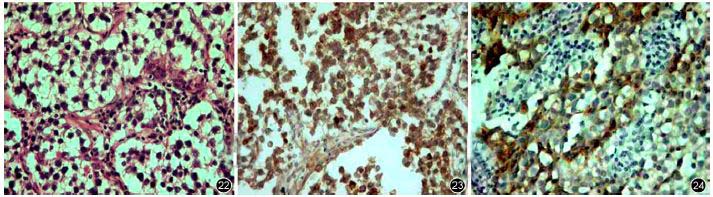
镜检示肿瘤细胞呈圆形或多角形、排列成大小一致的肿瘤细胞巢,纤维间隔内见淋巴细胞浸润。免疫组化标记(图20~24):肿瘤细胞CK(+,灶性),Vimentin(+),人胎盘碱性磷酸酶(++),CD117(+,灶性,散在),S-100(+,灶性),desmin(+,灶性),NSE(+,灶性),CEA(-),CK20(-),CD99(-),EMA(-),inhibin-a(-)。
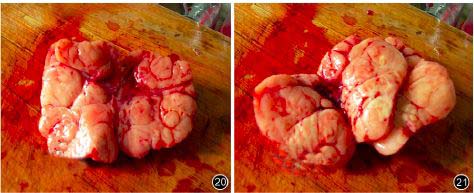
图20,21 卵巢实体肿瘤,标本剖面呈乳白色,内见纤维带贯穿及小灶性出血、坏死;图22 病理镜下示肿瘤细胞以圆形或多角形、大小一致的生殖细胞巢为主,纤维间隔带及淋巴细胞浸润明显HE×40);图23,24 免疫组化染色(×100):人胎盘碱性磷酸酶(++,图23)、S-100(+,灶性,图24)。
病理诊断:(1)右侧卵巢无性细胞瘤;(2)左侧附件未见明显异常;(3)双侧盆腔淋巴结37 枚,未见肿瘤转移;(4)大网膜未见肿瘤浸润或转移;(5)慢性宫颈炎,子宫内膜增殖期反应。
- 搜索
-
- 1000℃李寰:先心病肺动脉高压能根治吗?
- 1000℃除了吃药,骨质疏松还能如何治疗?
- 1000℃抱孩子谁不会呢?保护脊柱的抱孩子姿势了解一下
- 1000℃妇科检查有哪些项目?
- 1000℃妇科检查前应做哪些准备?
- 1000℃女性莫名烦躁—不好惹的黄体期
- 1000℃会影响患者智力的癫痫病
- 1000℃治女性盆腔炎的费用是多少?
- 标签列表
-
- 星座 (702)
- 孩子 (526)
- 恋爱 (505)
- 婴儿车 (390)
- 宝宝 (328)
- 狮子座 (313)
- 金牛座 (313)
- 摩羯座 (302)
- 白羊座 (301)
- 天蝎座 (294)
- 巨蟹座 (289)
- 双子座 (289)
- 处女座 (285)
- 天秤座 (276)
- 双鱼座 (268)
- 婴儿 (265)
- 水瓶座 (260)
- 射手座 (239)
- 不完美妈妈 (173)
- 跳槽那些事儿 (168)
- baby (140)
- 女婴 (132)
- 生肖 (129)
- 女儿 (129)
- 民警 (127)
- 狮子 (105)
- NBA (101)
- 家长 (97)
- 怀孕 (95)
- 儿童 (93)
- 交警 (89)
- 孕妇 (77)
- 儿子 (75)
- Angelababy (74)
- 父母 (74)
- 幼儿园 (73)
- 医院 (69)
- 童车 (66)
- 女子 (60)
- 郑州 (58)