首页 > 疾病防控/ 正文

胰腺导管腺癌(PDAC)约占所有胰腺肿瘤的90%,预后较差,5年总生存率(OS)仅为9%。虽然手术切除仍然是唯一的治疗选择,但大多数患者在手术后会出现局部肿瘤复发或远处转移。因此,在手术前预测哪些患者复发的风险最高十分重要。
国际癌症控制联盟(UICC)最近一版的分期系统提出了基于大小的T(T1-3)分类,取代了胰腺外进展的评估。这一修改增加了T1肿瘤的数量。同时,根据监测、流行病学和最终结果项目获得的数据,第8版T1/7版T3肿瘤患者的预后明显差于第8版T1/7版T1肿瘤患者。这些数据强调了病理诊断的PDAC胰腺外进展的重要性。
随着CT技术的不断进步,采用多期相胰腺扫描方案可以观察到PDAC的胰腺外进展情况。然而,目前尚未证实CT诊断的胰腺外进展对PDAC患者生存预测的价值。据我们所知,到目前为止还没有报道提到CT诊断和病理诊断的胰腺外进展与生存之间的关系。
近日,发表在European Radiology杂志的一项研究在评估CT诊断的胰腺外进展、病理诊断的胰腺进展与接受PDAC手术患者的生存率之间的相关性,为临床术前进行预后评估提供了影像学支持。
本项回顾性研究纳入了87名进行手术切除的PDAC患者。两位放射科医生评估了CT诊断的阴性((i)被胰腺实质包围的肿瘤和(ii)接触胰腺表面的肿瘤)或阳性((iii)具有胰腺周围结节状外观和/或侵袭性生长的肿瘤)胰腺外进展。使用Cox比例-哈兹模型评估预测无病生存(DFS)和总生存(OS)的临床、病理和CT成像特征。还评估了病理诊断的胰腺外进展的诊断准确性。
在单变量分析中,CT诊断的胰腺外进展(42/87个肿瘤,48.3%;κ=0.82)的DFS(HR,5.30;p<0.01)和OS(HR,5.31;p<0.01)率高于病理学诊断的进展。在多变量分析中,其也是DFS(HR,4.22;p < 0.01)和OS(HR,4.38;p < 0.01)率的一个独立预后因素。在45个CT诊断没有胰腺外进展的肿瘤中,CT类别为(i)和(ii)的肿瘤中分别有2/8(25.0%)和32/37(86.5%)观察到病理诊断的胰腺外进展。然而,CT类别(i)和(ii)的患者之间的生存率差异不大,尽管后一类患者的生存率明显好于CT诊断的胰腺外进展患者(类别(iii))。
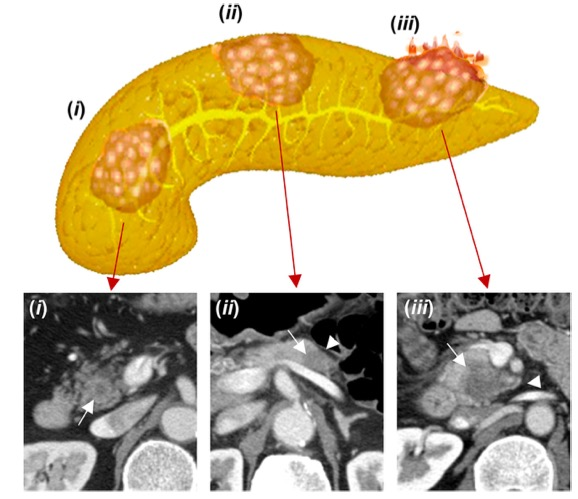
图 CT诊断的PDAC的胰腺外进展的分类模式。PDAC向胰腺以外进展被分为三类。(i) 肿瘤被胰腺实质包围(箭头),定义为肿瘤在各方面完全被胰腺实质覆盖;(ii) 肿瘤与胰腺表面接触(箭头),定义为肿瘤直接附着于胰腺周围脂肪组织(箭头)或十二指肠壁(肿瘤与胰腺周围之间没有胰腺实质图。2 CT诊断的PDAC胰腺外扩展的分类图。PDAC向胰腺以外的延伸可分为三类。(i) 肿瘤被胰腺实质包围(箭头),定义为肿瘤在各方面完全被胰腺实质覆盖;(ii) 肿瘤接触胰腺表面(箭头),定义为肿瘤直接附着于胰腺周围脂肪组织(箭头)或十二指肠壁(肿瘤与胰腺周围之间无胰腺实质),但没有胰腺周围的结节状结构出现;(iii)肿瘤有胰腺周围的股状结构出现(箭头)和/或有胰腺以外的扩张性生长,定义为肿瘤有肿块或结节状结构直接从胰腺内肿瘤延伸到胰腺外脂肪组织或十二指肠壁(箭头)。在这三类中,CT类别(i)和(ii)以及CT类别(iii)分别被确定为CT诊断延伸的阴性和阳性。
本研究表明,肿瘤与胰腺表面接触是关键的CT表现。许多具有这一CT表现的肿瘤在病理上进展到胰腺之外。然而,从病人预后来看,将这一CT诊断的胰腺外进展阳性可能并没有临床实际意义。被胰腺实质包围或与胰腺表面接触的肿瘤定义为CT诊断的胰腺外扩展阴性,而那些变现为胰腺周围结节状外观或胰腺外进展性生长为阳性。在这种情况下,利用CT诊断PDAC的胰外进展是一个比病理更有价值的预后因素,并是术后DFS和OS的独立因素,并具有较高可重复性。这一CT表现是有助于协助临床进行PDAC患者个性化治疗方案的制定。
原文出处:
Fumihito Toshima,Dai Inoue,Kotaro Yoshida,et al.CT-diagnosed extra-pancreatic extension of pancreatic ductal adenocarcinoma is a more reliable prognostic factor for survival than pathology-diagnosed extension.DOI:10.1007/s00330-021-08180-6
- 搜索
-
- 1000℃李寰:先心病肺动脉高压能根治吗?
- 1000℃除了吃药,骨质疏松还能如何治疗?
- 1000℃抱孩子谁不会呢?保护脊柱的抱孩子姿势了解一下
- 1000℃妇科检查有哪些项目?
- 1000℃妇科检查前应做哪些准备?
- 1000℃女性莫名烦躁—不好惹的黄体期
- 1000℃会影响患者智力的癫痫病
- 1000℃治女性盆腔炎的费用是多少?
- 标签列表
-
- 星座 (702)
- 孩子 (526)
- 恋爱 (505)
- 婴儿车 (390)
- 宝宝 (328)
- 狮子座 (313)
- 金牛座 (313)
- 摩羯座 (302)
- 白羊座 (301)
- 天蝎座 (294)
- 巨蟹座 (289)
- 双子座 (289)
- 处女座 (285)
- 天秤座 (276)
- 双鱼座 (268)
- 婴儿 (265)
- 水瓶座 (260)
- 射手座 (239)
- 不完美妈妈 (173)
- 跳槽那些事儿 (168)
- baby (140)
- 女婴 (132)
- 生肖 (129)
- 女儿 (129)
- 民警 (127)
- 狮子 (105)
- NBA (101)
- 家长 (97)
- 怀孕 (95)
- 儿童 (93)
- 交警 (89)
- 孕妇 (77)
- 儿子 (75)
- Angelababy (74)
- 父母 (74)
- 幼儿园 (73)
- 医院 (69)
- 童车 (66)
- 女子 (60)
- 郑州 (58)