首页 > 医疗资讯/ 正文
摘要:Percheron动脉(AOP)栓塞是一种罕见的脑血管疾病,AOP的血供障碍可导致双侧丘脑伴或不伴有中脑上部的梗死。由于其临床少见、无典型脑梗死体征且患者症状存在多样性,AOP脑梗死常被误诊或漏诊,进而延误治疗。该文报道了1例以意识障碍为主要临床表现,初步诊断为基底动脉尖急性脑梗死,行机械取栓后诊断为AOP栓塞的患者,并复习相关文献分析了AOP脑梗死的临床特点、诊断挑战和治疗策略,以期为临床医师提供参考。
丘脑旁正中动脉存在4种变异,Percheron[1]将其中的Ⅱb型变异命名为Percheron动脉(artery of Percheron, AOP),即丘脑旁正中动脉起源于一侧大脑后动脉P1段,分出分支后供应双侧腹内侧丘脑及中脑上部。AOP为罕见的动脉解剖变异,存在于4%~12%的人群中[2]。AOP脑梗死占缺血性卒中的0.1%~0.7%[3],临床较为罕见。Lazzaro等[4]将AOP脑梗死分为4种类型:Ⅰ型,双侧丘脑旁正中区合并中脑梗死,占比为43%(16/37);Ⅱ型,双侧丘脑旁正中区梗死,无中脑受累,占比为38%(14/37);Ⅲ型,双侧丘脑旁正中区合并丘脑前部和中脑梗死,占比为14%(5/37);Ⅳ型,双侧丘脑旁正中区合并丘脑前部梗死,无中脑受累,占比为5%(2/37)。AOP闭塞型脑梗死的常见病因分型包括小动脉闭塞型、心源性栓塞型、大动脉粥样硬化型[5-6]。
目前研究报道的AOP脑梗死多为患者出现症状后行头部MR检查发现双侧丘脑急性梗死病灶,进而推断患者存在血管变异,可能错失最佳治疗时机[7]。此类患者多伴有记忆障碍、认知功能损害等后遗症[8-9]。笔者拟报道1例AOP栓塞患者,并复习相关文献分析AOP脑梗死的临床特点、诊断挑战和治疗策略,以期为临床医师提供参考。
患者
女,75岁,因“被发现瘫倒在地1.5h”于2024年1月8日12:30就诊于联勤保障部队第九〇四医院常州医疗区急诊科。患者入院前1晚入睡时未诉不适,入院当天约7:30家人发现其未起床,约11:30家人发现患者瘫倒在地,反应迟钝伴言语不清,不能自行行走,约12:30送至我院急诊科,意识不清渐进性加重。为进一步诊治于13:24入住我院神经内科。既往有心动过缓、高脂血症、低血压病史。间断服用参松养心胶囊(具体未提供)对症治疗。有白内障手术史、左肩关节外伤手术史。否认吸烟、饮酒史。患者母亲及两位姐姐均有心动过缓病史。入院体格检查:体温36.7℃,脉搏60次/min,呼吸22次/min,血压182/86mmHg。神经系统体格检查:嗜睡,高级皮质功能检查不配合,可听懂部分简单语言,言语欠流利;双侧额纹对称,无凝视,双侧瞳孔直径3mm,对光反应灵敏,双侧鼻唇沟对称,伸舌居中,颈软;肌力检查不合作,可见四肢肢体自主活动,肌张力对称,共济检查不合作,双侧腱反射对称,左侧Babinski征可疑阳性,脑膜刺激征阴性,美国国立卫生研究院卒中量表(NIHSS)评分6分,改良Rankin量表(mRS)评分4分,格拉斯哥昏迷量表(GCS)评分13分(睁眼反应3分言语反应4分,运动反应6分)。急诊辅助检查:头部及胸部CT(12:56)提示双侧基底节区腔隙性缺血灶,双肺慢性支气管炎改变。心电图(12:37)示慢性心房颤动伴Ⅱ°房室传导阻滞(心率56次/min),ST-T改变。实验室检查(13:56):白细胞11.1×109/L[正常值:(3.5~9.5)×109/L],葡萄糖8.7mmol/L(正常值:3.6 ~ 6.1mmol/L),B型钠尿肽699ng/L(正常值:0~100ng/L),D-二聚体1.09mg/L(正常值:0~0.55mg/L;纤维蛋白原等价单位),肾功能、电解质、心肌酶谱未见明显异常。
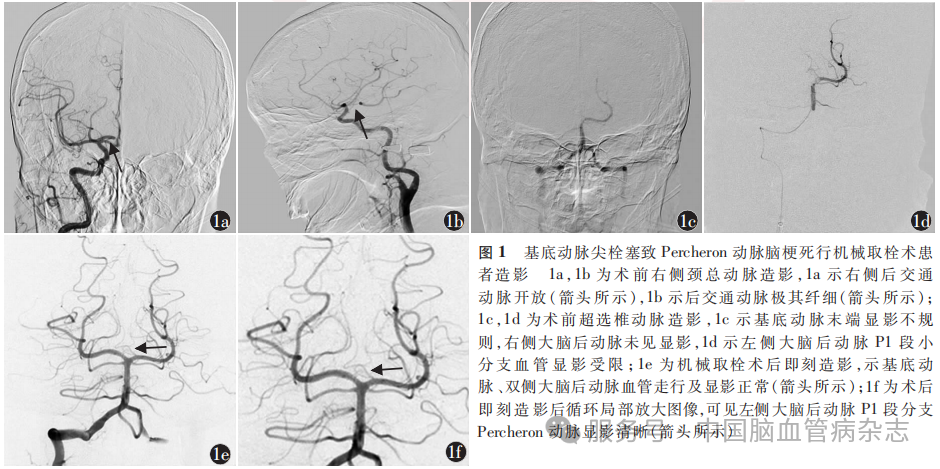
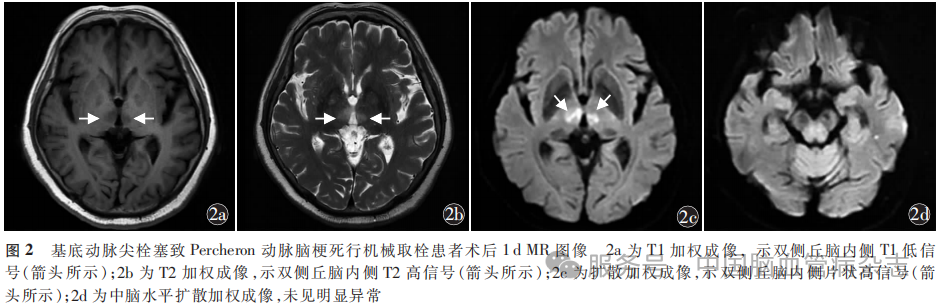
初步诊断为急性心源性脑栓塞,为进一步明确诊断于14:20局部麻醉下行头部DSA,右侧颈总动脉造影示右侧后交通动脉开放(图1a),右侧大脑后动脉正常显影,后交通动脉极其纤细(图1b);超选椎动脉造影示基底动脉末端显影不规则,右侧大脑后动脉未见显影(图1c),左侧大脑后动脉起始处管腔显影欠规则,P1段小分支血管显影淡(图1d),考虑基底动脉尖端急性栓塞可能,遂全身麻醉下行机械取栓术。将颈动脉导引鞘(RSC05;泰尔茂,日本)置于右侧锁骨下动脉,使用可控导丝(M001508100;波科国际,美国)沿颈动脉导引鞘将血管内通路导管(ERAC-065-127;威海禾木)置于基底动脉尖端,负压抽吸的同时回撤血管内通路导管,抽吸出大量栓子,造影示基底动脉、双侧大脑后动脉显影清晰(图1e),术后(15:30)造影示改良脑梗死溶栓(modified thrombolysis in cerebral infarction,mTICI)分级3级,可见左侧大脑后动脉P1段分支显影清晰,考虑为AOP(图1f)。后颅内给予盐酸替罗非班氯化钠注射液(西安万隆)5ml缓慢推入,20min后再次造影示mTICI分级3级,将余95ml盐酸替罗非班氯化钠注射液24h内持续静脉泵入以维持血管通畅。患者术后2h出现血压低、心动过缓,给予盐酸多巴胺(2ml/20mg;共计600mg)持续静脉泵入2d,症状好转后停用。术后1d行头部MR检查,示双侧丘脑内侧T1低信号(图2a)、T2高信号(图2b),扩散加权成像(DWI)示双侧丘脑内侧片状高信号(图2c),提示AOP脑梗死;DWI示中脑水平未见明显异常(图2d)。住院期间系统给予丁苯酞氯化钠注射液(100ml/次,1次/12h,静脉滴注)改善神经功能缺损,疏血通注射液(6ml/次,1次/d,静脉滴注)改善循环,阿托伐他汀钙片(20mg/次,1次/晚,口服)降脂稳定斑块、达比加群酯胶囊(110mg/次,2次/d,口服)抗凝等治疗。术后第1天患者仍嗜睡,言语不清程度较前好转,对日常简单问题回答正确,遵嘱可行简单指令,NIHSS评分4分,mRS评分4分,GCS评分14分(睁眼反应3分,言语反应5分,运动反应6分)。术后第3天患者意识清楚,言语清晰,对答反应基本正常,不能自行行走,NIHSS评分0分,mRS评分4分,GCS评分15分(睁眼反应4分,言语反应5分,运动反应6分)。2024年1月24日出院时行走需1人稍搀扶,mRS评分4分。出院后3个月电话随访,患者经积极康复训炼后可自行行走,生活自理,mRS评分1分。出院后6个月门诊随访,恢复至发病前状态,mRS评分0分。
讨论
丘脑结构复杂,为上下行纤维传导的重要中继站,AOP相关脑梗死可损伤不同功能核团及传导束,导致患者临床表现多样,典型的三联征为突发意识障碍、记忆障碍及垂直凝视麻痹[5]。此外还可能会出现精神行为异常、失语、共济失调、癫痫、运动障碍等非典型体征[6]。
本例患者除存在明显意识障碍外,还存在一定的失语,临床常见失语一般与优势侧大脑半球言语功能区受损有关[10]。神经心理学研究显示,皮质下损害也可导致失语即皮质下失语,一般为纹状体内囊区、丘脑、脑室周围白质、放射冠区等的损害所致[11]。本例患者头部MR提示丘脑受损,未见其他可能言语功能区受损,考虑为丘脑性失语。丘脑性失语的特点为自发性言语障碍、语量少、音调低、构音障碍、错语、不同程度的听理解及阅读理解障碍等[12],这可能与丘脑损伤后投射功能障碍有关,尤其是丘脑腹前核不能接受上行网状系统的刺激及投射至皮质障碍,出现言语自我调节功能受损[13]。Metter等[14]的研究表明,丘脑性失语与丘脑腹前核及丘脑腹外侧核受损有关。本例患者临床表现以意识障碍为主,伴有失语,头部MR检查显示双侧丘脑梗死、中脑水平未见梗死灶,考虑主要为丘脑旁正中区及丘脑前部受损,不伴有中脑受损,根据Lazzaro分型为Ⅳ型AOP脑梗死,临床较为罕见。
本例患者初步考虑为基底动脉尖栓塞,除意识障碍外,未见基底动脉尖综合征(top of the basilar artery syndrome, TOBS)常见临床症状,如眼球运动障碍、瞳孔改变、运动感觉障碍等。结合患者头部DSA示右侧后交通动脉存在,可代偿供应右侧大脑后动脉供血;左侧大脑后动脉前向血流尚可,未见P1段有分支血管,而超选椎动脉造影提示左侧大脑后动脉P1段小分支微显影,考虑为AOP栓塞。超选造影前后血管影像上的差异可能与高压注射器局部压力高或栓子移位有关。再结合头部MR检查结果未见中脑、小脑等部位梗死,考虑患者为AOP相关脑梗死,而非TOBS。
仅从临床症状经验性鉴别AOP脑梗死或TOBS较为困难,二者均可能出现不同临床症状的组合。AOP脑梗死基于CT的诊断率不高,且其在MR血管成像(MRA)、CT血管成像,甚至是DSA下多不显影,大多依赖于头部MR脑实质影像学改变诊断,如双侧丘脑旁正中长T1、长T2信号,DWI呈高信号,部分合并有中脑灰质梗死[6]。TOBS在影像学上可表现为脑实质多发梗死灶,如丘脑、中脑、小脑、枕叶和颞叶内侧多个部位的不同组合,影像学上可表现为基底动脉尖端狭窄或闭塞[15],CT血管成像和(或)DSA显示基底动脉尖端不显影更具有诊断意义。
AOP脑梗死的常见病因分型包括小动脉闭塞型、心源性栓塞型、大动脉粥样硬化型[5-6],其中常见的类型为小动脉闭塞型及心源性栓塞型。de la Cruz-Cosme等[16]的研究表明,心源性栓塞为AOP脑梗死的最常见类型,占比为34%(41/121)。本例患者考虑为心源性栓塞型,急诊脑血管造影发现基底动脉尖端急性栓塞,未能明确责任血管,行机械取栓术后AOP显影清晰,最终诊断为AOP脑梗死,提示基底动脉尖端急性栓塞可能会影响未知的AOP血供,即使患者存在良好的交通动脉代偿,也应尝试给予积极的血栓清除治疗,以尽可能挽救未明确存在血流不足部位的脑组织,如可供应脑干等重要核团的基底动脉尖端多发细小分支,若发生急性血栓栓塞可行机械取栓术,有助于挽救未明确存在供血不足区域的脑组织。
目前AOP脑梗死的诊断较困难,多为间接诊断,因AOP极其细小,一般血管影像学检查难以发现其病变,影像学提示双侧丘脑对称性梗死时,应怀疑该血管变异的存在[7]。治疗方面,本例患者急诊行机械取栓术后给予抗凝、降脂稳定斑块、脑保护及改善脑循环等药物治疗,临床预后良好。Ohno等[17]报道了1例以急性意识障碍起病的患者,头部MR检查示双侧副中央丘脑急性梗死灶,给予静脉溶栓后进一步行机械取栓术治疗后患者意识障碍迅速恢复。Thors和Sveinsson[18]、Francioni等[19]各报道了1例头部CT及CT血管成像均正常的急性意识障碍患者,但急诊头部MR提示双侧副中央丘脑扩散受限,给予重组组织型纤溶酶原激活剂静脉溶栓治疗后2例患者临床症状均完全恢复。卫维等[20]纳入88例AOP脑梗死患者进行荟萃分析,结果表明,未行静脉溶栓者占比为90.9%(80/88),病死率高达12.5%(11/88)。以上研究结果提示,对于临床症状不典型而又高度怀疑缺血性卒中的患者,采取积极介入性诊断和治疗可能是必要的,尤其是对于发病时间仍处于时间窗内的卒中患者。既往临床研究报道AOP脑梗死经诊疗后多遗留有后遗症,以认知功能障碍多见[8,21]。Xu等[22]纳入18例AOP脑梗死患者(9例伴中脑梗死),其中4例行急性期静脉溶栓治疗,14例行常规药物治疗,结果显示,18例患者中4例出现了双侧丘脑的出血转化,2例发生再次中脑梗死,其中发生出血转化的患者预后不良(发病后3个月mRS评分>2分)的比例高于不伴有出血转化的患者(4/4比3/14,P=0.0114),伴有中脑梗死的患者预后不良比例高于不伴有中脑梗死的患者(6/9比1/9,P=0.0498),提示伴出血转化或中脑梗死的AOP患者多预后不良。
本例患者经急诊脑血管造影诊断AOP血供障碍,并经积极机械取栓及后续药物治疗后获得良好临床预后,提示在临床实践中要保持对AOP脑梗死的警觉性,及时诊断及治疗对AOP脑梗死患者的预后具有重要意义。
- 搜索
-
- 1000℃李寰:先心病肺动脉高压能根治吗?
- 1000℃除了吃药,骨质疏松还能如何治疗?
- 1000℃抱孩子谁不会呢?保护脊柱的抱孩子姿势了解一下
- 1000℃妇科检查有哪些项目?
- 1000℃妇科检查前应做哪些准备?
- 1000℃女性莫名烦躁—不好惹的黄体期
- 1000℃会影响患者智力的癫痫病
- 1000℃治女性盆腔炎的费用是多少?
- 标签列表
-
- 星座 (702)
- 孩子 (526)
- 恋爱 (505)
- 婴儿车 (390)
- 宝宝 (328)
- 狮子座 (313)
- 金牛座 (313)
- 摩羯座 (302)
- 白羊座 (301)
- 天蝎座 (294)
- 巨蟹座 (289)
- 双子座 (289)
- 处女座 (285)
- 天秤座 (276)
- 双鱼座 (268)
- 婴儿 (265)
- 水瓶座 (260)
- 射手座 (239)
- 不完美妈妈 (173)
- 跳槽那些事儿 (168)
- baby (140)
- 女婴 (132)
- 生肖 (129)
- 女儿 (129)
- 民警 (127)
- 狮子 (105)
- NBA (101)
- 家长 (97)
- 怀孕 (95)
- 儿童 (93)
- 交警 (89)
- 孕妇 (77)
- 儿子 (75)
- Angelababy (74)
- 父母 (74)
- 幼儿园 (73)
- 医院 (69)
- 童车 (66)
- 女子 (60)
- 郑州 (58)