首页 > 医疗资讯/ 正文
卒中后痴呆(PSD)是卒中的常见且严重后遗症,显著增加患者及照护者负担,降低生活质量,并提高死亡率。据统计,卒中患者罹患痴呆的风险比无卒中者至少高出一倍以上。卒中后痴呆的发生受卒中病变的严重程度、面积及脑区位置影响,同时糖尿病、高血压、缺乏运动等血管危险因素也与PSD密切相关。然而,部分血管相关因素与PSD关联仍存争议,亟需进一步研究明确。
房颤作为卒中的重要危险因素,约占急性缺血性卒中患者的30%。在非卒中患者群体,房颤已被证实与痴呆风险升高有关,不仅因卒中史,更因潜在微梗死、微出血、脑血流灌注不足及慢性炎症状态等机制引发认知损害。尽管如此,房颤对卒中患者卒中后痴呆风险的影响尚未达成共识。部分临床研究报道房颤是PSD的预测因子,而近期研究则未发现房颤与PSD风险显著关联。目前仅有少数前瞻性队列研究系统比较了不同卒中患者中房颤对PSD长期风险的影响,这对指导卒中后认知风险管理及干预试验者具有重要意义。
基于此,丹麦研究团队开展了全国范围内涵盖所有首次急性缺血性卒中成人患者的大规模队列研究,以评估房颤对卒中后痴呆风险的影响。研究结果发表在Journal of the American Heart Association杂志上。

本研究基于丹麦完善的全国医疗及行政注册系统,纳入2008至2017年间年龄≥45岁首次发生急性缺血性卒中的丹麦成年患者,排除术前诊断痴呆、护理院居住者及非丹麦居民。房颤定义包括卒中前已知或卒中后60天内诊断的房颤或心房扑动。以卒中后60天为研究起点,最长随访5年。
主要终点为卒中后痴呆,包括NPR数据库中痴呆诊断及/或处方抗痴呆药物;次要终点为无痴呆死亡。通过倾向得分逆概率加权调整年龄、性别、社会经济指标、既往合并症等混杂因素。采用Cox比例风险回归比较房颤与非房颤患者的终点事件风险。进行缺失数据多重插补,调整潜在中介因素如卒中严重程度、血管再通治疗及卒中复发。
研究结果
研究共计61058名首次急性缺血性卒中患者纳入分析,房颤患者12248例(20.1%),非房颤患者48810例(79.9%)。平均年龄70.5岁,男性占56.1%。房颤患者较非房颤患者年龄更大,社会经济水平较低,合并症较多,卒中更严重,OAC治疗比例较低。
PSD发生3190例,中位随访2.1年,整体发生率为12.8/1000人年。未调整时房颤患者PSD风险明显高于非房颤患者(HR 1.63)。经广泛调整后,PSD风险无显著差异(HR 1.07)。亚组分析发现70岁以上患者房颤与PSD存在轻微关联(HR 1.15)。房颤患者非痴呆死亡风险显著增加,调整后HR为1.31。
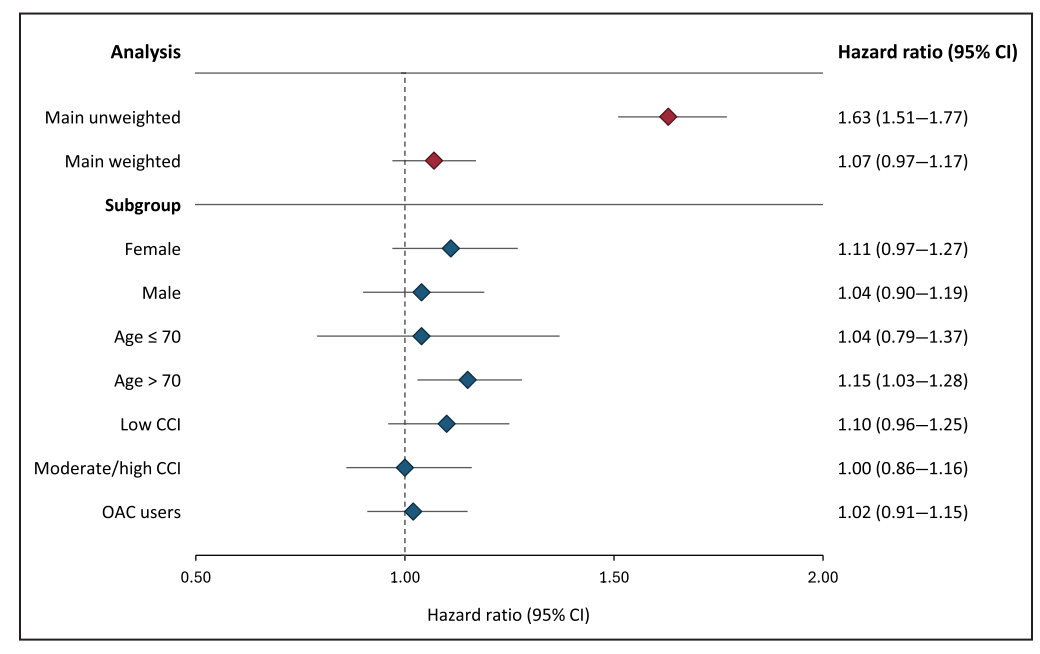
图:不同亚组中房颤对PSD风险的影响
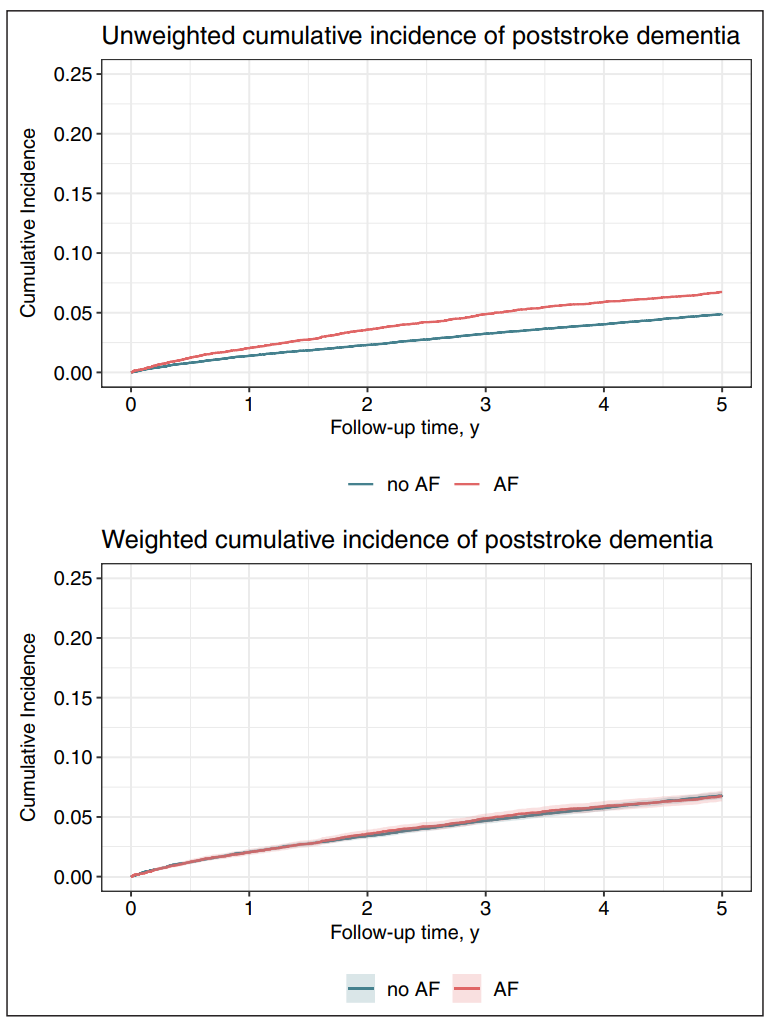
图:加权与未加权的PSD累积发病率曲线
研究价值与临床意义
本研究是迄今为止纳入规模最大且随访最全面的针对急性缺血性卒中患者房颤与卒中后痴呆风险关系的全国性流行病学调查,具有重要临床指导意义。研究发现,剔除混杂因素影响后,房颤患者卒中后痴呆的风险并未显著升高,这与房颤在一般人群中被认为是痴呆独立因素的观点形成对比。升高的死亡风险可能导致高风险房颤患者未能活得足够长出现痴呆表现,显示出竞争风险的关键作用。此外,本研究强调了卒中严重程度、血管再通治疗及卒中复发均未显著中介房颤与PSD的关系,暗示房颤本身并非卒中后认知障碍的直接驱动因素。
这些结果对于卒中后认知障碍风险分层和筛查策略制定提供了新思路。临床上,应综合考虑患者整体健康状况和伴随合并症,不能单纯以房颤存在与否判断PSD风险,同时高度关注房颤患者的死亡风险和卒中管理优化。此外,研究提示需警惕脑小血管病、动脉粥样硬化等其他脑血管病变对认知功能的潜在影响。
未来研究可进一步细化分型卒中亚组,结合影像学量化微梗死、白质病变、小血管病负荷,探索房颤如何通过脑结构和功能变化影响认知退化。临床试验也需考虑竞争风险,精准筛选适宜干预的高危卒中患者
原始出处:
Vestergaard SB, Hedegaard JN, Dahm CC, et al. Risk of poststroke dementia in patients with and without atrial fibrillation: a nationwide cohort study. J Am Heart Assoc. 2025;14:e041183. doi:10.1161/JAHA.124.041183
- 搜索
-
- 1000℃李寰:先心病肺动脉高压能根治吗?
- 1000℃除了吃药,骨质疏松还能如何治疗?
- 1000℃抱孩子谁不会呢?保护脊柱的抱孩子姿势了解一下
- 1000℃妇科检查有哪些项目?
- 1000℃妇科检查前应做哪些准备?
- 1000℃女性莫名烦躁—不好惹的黄体期
- 1000℃会影响患者智力的癫痫病
- 1000℃治女性盆腔炎的费用是多少?
- 标签列表
-
- 星座 (702)
- 孩子 (526)
- 恋爱 (505)
- 婴儿车 (390)
- 宝宝 (328)
- 狮子座 (313)
- 金牛座 (313)
- 摩羯座 (302)
- 白羊座 (301)
- 天蝎座 (294)
- 巨蟹座 (289)
- 双子座 (289)
- 处女座 (285)
- 天秤座 (276)
- 双鱼座 (268)
- 婴儿 (265)
- 水瓶座 (260)
- 射手座 (239)
- 不完美妈妈 (173)
- 跳槽那些事儿 (168)
- baby (140)
- 女婴 (132)
- 生肖 (129)
- 女儿 (129)
- 民警 (127)
- 狮子 (105)
- NBA (101)
- 家长 (97)
- 怀孕 (95)
- 儿童 (93)
- 交警 (89)
- 孕妇 (77)
- 儿子 (75)
- Angelababy (74)
- 父母 (74)
- 幼儿园 (73)
- 医院 (69)
- 童车 (66)
- 女子 (60)
- 郑州 (58)