首页 > 医疗资讯/ 正文
乳腺癌是女性最常见的恶性肿瘤[1]。国际癌症研究机构(IARC)发布的全球癌症统计数据显示,2022年全球乳腺癌新发病例数为230.89万、死亡病例数为66.57万,其发病率和死亡率均居女性恶性肿瘤第一位[2]。50岁及以上中老年女性是乳腺癌的高危人群。但近年来研究显示,50岁以下早发女性乳腺癌的发病率有所上升且预后较差,给患者、家庭及社会造成了沉重负担[3-5]。开展早发女性乳腺癌疾病负担和归因风险因素评估,对于制订有效防控措施、完善筛查体系、合理配置医疗资源等具有重要意义[6]。因此,本研究基于全球疾病负担(GBD)2021数据库,分析了1990—2021年中国与全球早发女性乳腺癌的疾病负担、变化趋势及归因风险因素,以期为中国早发女性乳腺癌防控政策的制订提供重要参考依据。
1 资料与方法
1.1 研究对象
研究对象为早发女性乳腺癌患者。根据既往发表的早发性癌症疾病负担相关文献[3],本研究将“早发”定义为“诊断年龄<50岁”。对于中国数据,研究对象来源于国内31个省、自治区、直辖市和香港、澳门两个特别行政区。对于全球数据,研究对象的种族、国家和地区等均不限。
1.2 资料来源
GBD 2021数据库收录了全球204个国家和地区的371种疾病或伤害以及88种风险因素引起的疾病负担数据[7]。本研究从该数据库提取中国与全球1990—2021年早发女性乳腺癌(国际疾病分类编码为C50、D05、D24、D48.6和D49.3)的疾病负担和归因风险因素信息。疾病负担信息包括:发病、死亡和伤残调整生命年(DALYs)的绝对值和粗率;主要归因风险因素信息包括:吸烟、饮酒、低体力活动、高红肉饮食、高空腹血糖和全部风险因素的DALYs归因占比[8]。上述疾病负担、归因风险因素的定义及标准化计算方法既往已有相关文献[7]报道。
1.3 年龄标化率的计算
依据GBD 2021数据库提供的世界标准人口权重[7],采用直接标准化法,对提取的早发女性乳腺癌发病粗率、死亡粗率和DALYs粗率进行年龄标准化。年龄分组标准为:15~19岁、20~24岁、25~29岁、30~34岁、35~39岁、40~44岁、45~49岁,年龄标化率的计算公式如下:

1.4 统计学处理
采用Excel 2010软件进行数据整理,应用R 4.3.1软件绘图。采用Joinpoint 4.9.1软件构建对数线性回归模型,对发病、死亡和DALYs的标化率进行趋势分析。使用年度变化百分比(APC)及其95%置信区间(CI)评估标化率在不同时间段的平均变化趋势,使用平均年度变化百分比(AAPC)及其95% CI评估标化率的整体平均变化趋势。若APC和AAPC的95% CI下限大于0,则表明标化率在研究时间段内呈上升趋势;若95% CI上限小于0,则表明存在下降趋势;若包含0,则表示标化率在研究时间段内的变化趋势无统计学意义。对中国与全球的APC、AAPC指标进行成对比较检验,比较二者标化率的变化趋势。取双侧检验,检验水准α=0.05,以P<0.05为差异具有统计学意义。
2 结果
2.1 中国与全球早发女性乳腺癌疾病负担的现状分析
2.1.1 发病负担现状
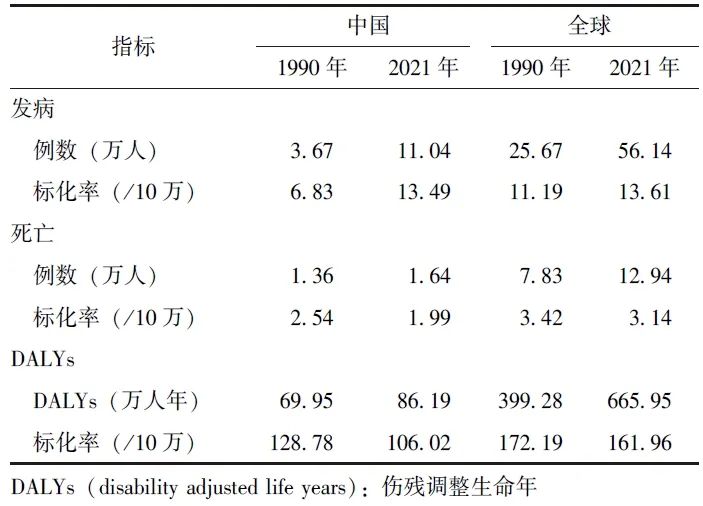
相较于1990年,2021年中国与全球早发女性乳腺癌新发病例数和标化发病率均有所增加。中国新发病例数由3.67万增至11.04万,标化发病率由6.83/10万增至13.49/10万,相对增长了97.51%。全球新发病例数由25.67万增至56.14万,标化发病率由11.19/10万增至13.61/10万,相对增长了21.63%。中国占全球总发病例数的比例从14.30%增至19.67%(表1)。
表1 1990年和2021年中国与全球早发女性乳腺癌的疾病负担
2.1.2 死亡负担现状
相较于1990年,2021年中国与全球早发女性乳腺癌死亡病例数均有所增加,但标化死亡率均有所减少。中国死亡病例数由1.36万增至1.64万,标化死亡率由2.54/10万减至1.99/10万,相对降低了21.65%。全球死亡病例数由7.83万增至12.94万,标化死亡率由3.42/10万减至3.14/10万,相对降低了8.19%。中国占全球总死亡例数的比例从17.37%减至12.67%(表1)。
2.1.3 DALYs负担现状
相较于1990年,2021年中国与全球早发女性乳腺癌DALYs均有所增加,但标化DALYs率均有所降低。中国DALYs由69.95万人年增至86.19万人年,标化DALYs率由128.78/10万减至106.02/10万,相对降低了17.67%。全球DALYs由399.28万人年增至665.95万人年,标化DALYs率由172.19/10万减至161.96/10万,相对降低了5.94%。中国占全球总DALYs的比例从17.52%减至12.94%(表1)。
2.2 中国与全球早发女性乳腺癌疾病负担的变化趋势分析
2.2.1 发病负担变化趋势
1990—2021年,中国标化发病率平均逐年增长2.25%,较全球上升趋势更显著(中国:AAPC=2.25%,95% CI:1.98%~2.51%;全球:AAPC=0.64%,95% CI:0.51%~0.77%;成对比较,P<0.001)。
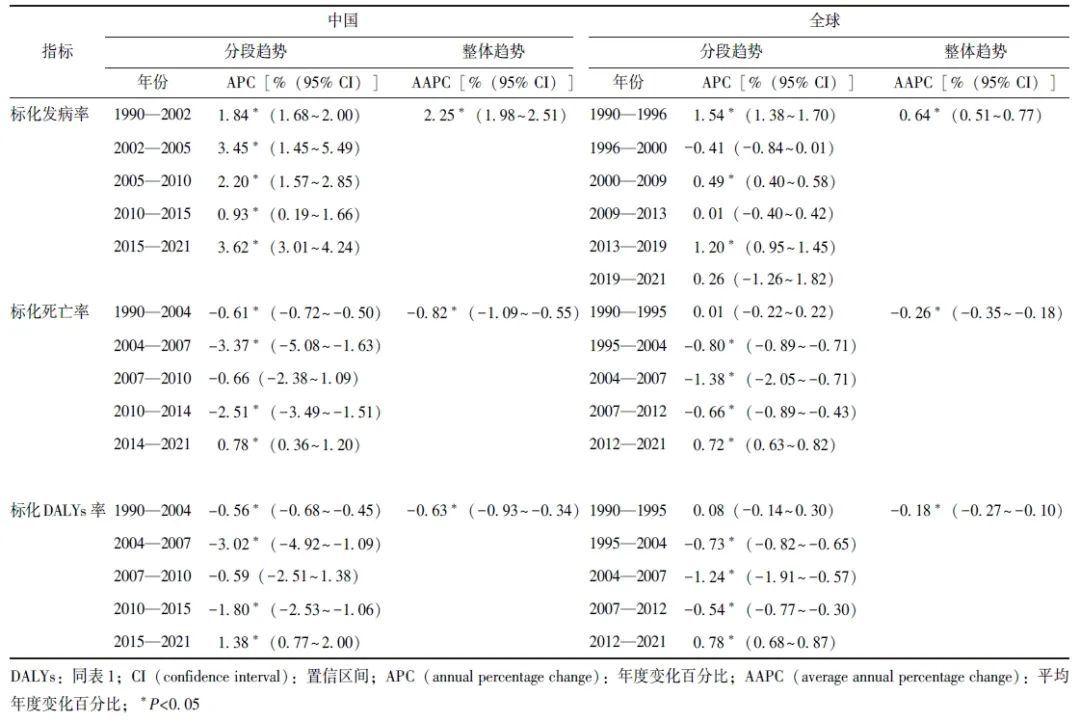
中国标化发病率的Joinpoint回归分析共发现4个转折点,据此将中国标化发病率变化趋势划分为5个区段:1990—2002年、2002—2005年、2005—2010年、2010—2015年、2015—2021年。5个区段的标化发病率均呈上升趋势,其中2002—2005年(APC=3.45%,95% CI:1.45%~5.49%)、2005—2010年(APC=2.20%,95% CI:1.57%~2.85%)与2015—2021年(APC=3.62%,95% CI:3.01%~4.24%)的上升趋势较大。
全球标化发病率的Joinpoint回归分析共发现5个转折点,6个变化区段包括:1990—1996年、1996—2000年、2000—2009年、2009—2013年、2013—2019年、2019—2021年。1996—2000年存在下降趋势(APC=-0.41%,95% CI:-0.84%~0.01%,但差异不具有统计学意义),1990—1996年(APC=1.54%,95% CI:1.38%~1.70%)和2013—2019年(APC=1.20%,95% CI:0.95%~1.45%)上升趋势较大,详见图1和表2。
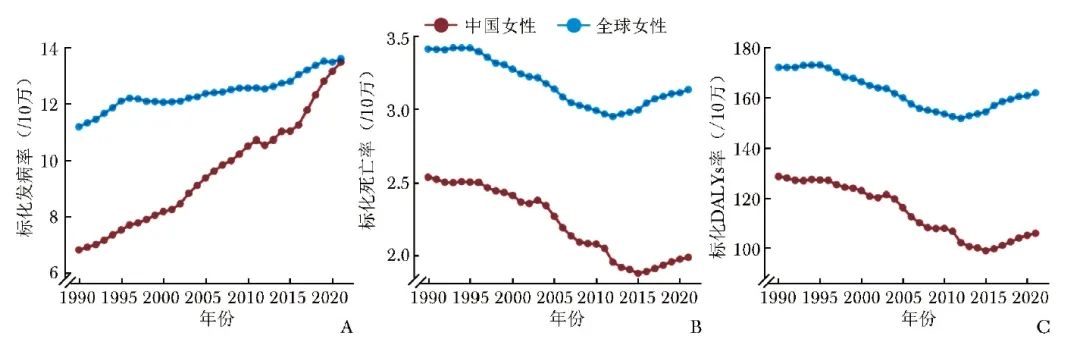
图1 1990—2021年中国与全球早发女性乳腺癌年龄标化发病率(A)、标化死亡率(B)和标化DALYs率(C)变化趋势
DALYs:同表1
表2 1990—2021年中国与全球早发女性乳腺癌年龄标化发病率、标化死亡率和标化DALYs率的Joinpoint回归分析
2.2.2 死亡负担变化趋势
1990—2021年,中国标化死亡率平均逐年降低0.82%,较全球下降趋势更显著(中国:AAPC=-0.82%,95% CI:-1.09%~-0.55%;全球:AAPC=-0.26%,95% CI:-0.35%~-0.18%;成对比较,P<0.001)。
中国标化死亡率的Joinpoint回归分析共发现4个转折点,据此将中国标化死亡率变化趋势划分为5个区段:1990—2004年、2004—2007年、2007—2010年、2010—2014年、2014—2021年。其中,下降趋势较显著的区段为2004—2007年(APC=-3.37%,95% CI:-5.08%~-1.63%)和2010—2014年(APC=-2.51%,95% CI:-3.49%~-1.51%),但2014年开始呈上升趋势(APC=0.78%,95% CI:0.36%~1.20%)。
全球标化死亡率的Joinpoint回归分析共发现4个转折点,5个变化区段包括:1990—1995年、1995—2004年、2004—2007年、2007—2012年、2012—2021年。其中,下降趋势较大的区段为2004—2007年(APC=-1.38%,95% CI:-2.05%~-0.71%),但在2012年开始呈上升趋势(APC=0.72%,95% CI:0.63%~0.82%),详见图1和表2。
2.2.3 DALYs负担变化趋势
1990—2021年,中国标化DALYs率平均逐年降低0.63%,较全球下降趋势更显著(中国:AAPC=-0.63%,95% CI:-0.93%~-0.34%;全球:AAPC=-0.18%,95% CI:-0.27%~-0.10%;成对比较,P=0.004)。
中国标化DALYs率的Joinpoint回归分析共发现4个转折点,5个变化区段包括:1990—2004年、2004—2007年、2007—2010年、2010—2015年、2015—2021年。其中,下降趋势较显著的区段为2004—2007年(APC=-3.02%,95% CI:-4.92%~-1.09%)和2010—2015年(APC=-1.80%,95% CI:-2.53%~-1.06%),在2015年开始呈上升趋势(APC=1.38%,95% CI:0.77%~2.00%)。
全球标化DALYs率的Joinpoint回归分析发现4个转折点,5个变化区段包括:1990—1995年、1995—2004年、2004—2007年、2007—2012年、2012—2021年。其中,下降趋势较显著的区段为2004—2007年(APC=-1.24%,95% CI:-1.91%~-0.57%),但2012年开始呈上升趋势(APC=0.78%,95% CI:0.68%~0.87%),详见图1和表2。
2.3 中国与全球早发女性乳腺癌基于DALYs的归因风险因素分析
相较于1990年,2021年中国早发女性乳腺癌的DALYs归因于全部风险因素(19.09%比20.11%)、饮酒(1.08%比1.14%)、低体力活动(1.10%比1.14%)、高红肉饮食(13.24%比13.55%)和高空腹血糖(1.59%比2.44%)的比例均有不同程度增加,其中高空腹血糖的比例增长幅度较大,相对增长了53.46%。全球早发女性乳腺癌的DALYs归因风险因素中,仅发现高空腹血糖的比例显著增加(1.50%比2.32%),归因于全部风险因素(19.49%比15.74%)、吸烟(4.41%比2.56%)、饮酒(4.69%比2.64%)和高红肉饮食(11.95%比11.20%)的比例均降低。在5种特定风险因素中,中国与全球DALYs归因于高红肉饮食的比例均相对最高(图2)。
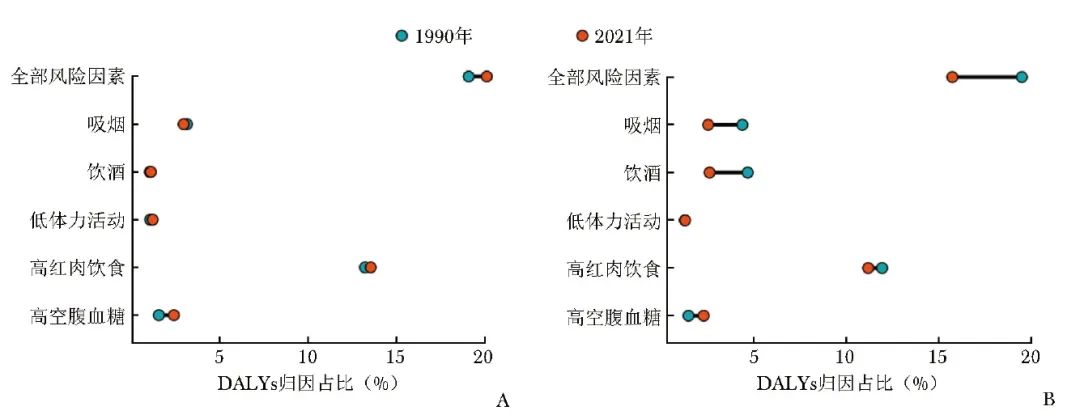
图2 1990年和2021年中国(A)与全球(B)早发女性乳腺癌DALYs的可归因风险因素
DALYs:同表1
3 讨论
本研究基于GBD 2021数据库的癌症统计数据,分析了近30年来中国与全球早发女性乳腺癌的疾病负担、变化趋势及归因风险因素。结果显示,1990—2021年中国与全球新发病例数、标化发病率、死亡病例数和DALYs均呈整体上升趋势,标化死亡率和标化DALYs率均呈整体下降趋势。中国标化率均低于全球整体水平,但中国标化率的年均变化幅度较全球更大。中国早发女性乳腺癌的DALYs归因于全部风险因素、饮酒、低体力活动、高红肉饮食和高空腹血糖的比例均有不同程度增加,中国和全球DALYs归因于高红肉饮食的比例均相对最高。
一项基于GBD 2019数据库的研究发现,2019年全球早发乳腺癌的发病、死亡和DALYs负担均位于全部早发恶性肿瘤的第一位,1990—2019年标化发病率的估计年度百分比变化 (EAPC)为1.01%(95% CI:0.90%~1.12%)[3]。
另一项基于GBD 2021数据库的研究发现,1990—2021年全球青少年和年轻女性(15~39岁)乳腺癌标化发病率呈上升趋势(AAPC>0)[4],其与本研究中全球范围的研究结果相似。
本研究显示,2021年中国早发女性乳腺癌的标化发病率与全球整体水平相近,标化死亡率和标化DALYs率均低于全球整体水平。中国早发女性乳腺癌标化率的变化趋势较全球更显著,1990—2021年中国标化发病率平均每年增加2.25%,标化死亡率和标化DALYs率平均每年分别减少0.82%和0.63%。但是,近十余年中国早发女性乳腺癌标化死亡率和标化DALYs率平均每年分别增加0.78%和1.38%,提示中国早发女性乳腺癌的疾病负担仍较为沉重。
1990—2021年中国早发女性乳腺癌的标化发病率呈整体上升趋势。出现这一变化趋势的可能原因为:自1990年起,中国女性乳腺癌的相关风险因素逐渐发生改变,如不健康饮食模式的增加、体力活动不足、肥胖率上升以及女性生殖特征改变[9-10]。中国慢性病及其危险因素监测数据显示,2004—2014年中国成人肥胖的总体患病率增加了2倍,而肥胖率递增的主要原因是不健康的饮食模式和低体力活动增加[11]。
随着不良生活方式以及中国生育政策的改变,中国女性的生殖特征也在发生变化。一项横断面研究分析了1930—1974年出生的30万例中国女性主要生殖特征的时间变化趋势,结果发现45年间中国女性的初潮年龄提前1.8岁,首次生育年龄推迟6岁,绝经年龄推迟1.4岁[12]。不健康的饮食模式、低体力活动、肥胖和女性生殖特征变化均可使女性乳腺癌的发病风险增加,导致中国女性乳腺癌的发病呈年轻化趋势[6]。
国家乳腺癌筛查项目的全面普及和推广也是早发女性乳腺癌疾病负担变化的重要影响因素,对于降低乳腺癌死亡率和改善患者生存质量具有重要意义[13]。本研究显示,中国与全球早发女性乳腺癌的标化死亡率、标化DALYs率均在1990—2012年呈下降趋势,且中国较全球下降更显著,提示更多的早发女性乳腺癌患者得以早期发现、早期诊断和早期治疗,其生存质量存在改善,国家癌症筛查项目的实施取得一定成效[14]。
美国从20世纪80年代开始引入和推广乳腺X线摄影筛查,美国癌症协会建议40~44岁女性每年进行1次乳腺癌筛查,并从45岁开始进行常规乳腺癌筛查[15]。而中国的乳腺癌筛查项目起步较晚,2009年、2012年分别全面启动了针对农村和城市妇女的乳腺癌筛查项目[16]。考虑到中国女性乳腺癌的发病高峰年龄段为45~55岁,目前《中国女性乳腺癌筛查与早诊早治指南》建议常规乳腺癌筛查的起始年龄为40岁[17],这可能是中国早发女性乳腺癌标化死亡率下降趋势较全球整体水平更显著的重要原因之一。
值得注意的是,中国乳腺癌筛查的覆盖率和早诊率仍远低于发达国家或地区[18],且本研究发现中国的标化死亡率和标化DALYs率分别在2014年和2015年发生转折,呈逐渐上升趋势。因此,中国仍面临较严峻的防治形势,优化女性乳腺癌筛查方案对于减轻早发女性乳腺癌死亡负担至关重要[19]。
精准量化风险因素对于早发女性乳腺癌疾病负担的影响水平及变化趋势,有助于判断预防控制早发女性乳腺癌风险因素的优先顺序及确定筛查高危人群[20-21]。由于GBD 2021数据库的限制,本研究仅评价了吸烟、饮酒、低体力活动、高红肉饮食、高空腹血糖以及全部风险因素对于早发女性乳腺癌DALYs负担的贡献比例。
结果显示,中国早发女性乳腺癌DALYs的主要归因风险因素为高红肉饮食(13.55%);相较于1990年,高空腹血糖对2021年中国早发女性乳腺癌DALYs的危害程度逐渐增加(1.59%比2.44%)。空腹血糖水平与生活方式密切相关[22]。目前,我国存在不健康生活方式的人群数量日益增多(特别是青年人群)[23],而不健康生活方式的转变与个体的健康认知水平密切相关[24]。《健康中国行动—癌症防治行动实施方案(2023—2030年)》提出,到2030年中国癌症防治核心知识知晓率应达到80%以上[25],然而目前距离此目标仍存在差距[11,26]。因此,有针对性地提高居民的癌症防治认知水平可能是降低早发女性乳腺癌疾病负担的有效途径。
本研究也存在一定的局限性:(1)GBD 2021数据库收录的204个国家和地区的疾病负担数据质量存在差异性,但严格的数据处理流程在一定程度上保证了数据的可靠性[7]。(2)仅可获取中国早发女性乳腺癌的整体疾病负担数据,而乳腺癌疾病负担存在区域分布差异[27],因此无法估计农村与城市、高发区与非高发区的疾病负担差异。(3)GBD 2021数据库可获取的早发女性乳腺癌归因风险因素种类较少,尚有较多与早发女性乳腺癌发病和死亡相关的风险因素未纳入本研究,如初潮年龄、绝经年龄、生育次数、环境污染等[28]。
总之,1990—2021年中国和全球早发女性乳腺癌的标化发病率均呈整体上升趋势,标化死亡率和标化DALYs率均呈整体下降趋势。虽然中国早发女性乳腺癌的标化率均低于全球,但中国的标化发病率正向全球整体水平靠近,标化死亡率和标化DALYs率在近十余年呈上升趋势,中国早发女性乳腺癌的防治形势依然严峻。未来应进一步扩大乳腺癌筛查项目的推广范围,优化乳腺癌筛查方案,提高居民对癌症防治知识的认知,将有助于减轻中国日益增长的早发女性乳腺癌疾病负担。
参考文献
[1]Wu Z H, Xia F N, Lin R. Global burden of cancer and associated risk factors in 204 countries and territories, 1980—2021: a systematic analysis for the GBD 2021[J]. J Hematol Oncol, 2024, 17(1): 119.
[2]Bray F, Laversanne M, Sung H, et al. Global cancer statistics 2022: GLOBOCAN estimates of incidence and mortality worldwide for 36 cancers in 185 countries[J]. CA Cancer J Clin, 2024, 74(3): 229-263.
[3]Zhao J H, Xu L Y, Sun J, et al. Global trends in incidence, death, burden and risk factors of early-onset cancer from 1990 to 2019[J]. BMJ Oncol, 2023, 2(1): e000049.
[4]Huang Z, Wang J, Liu H, et al. Global trends in adolescent and young adult female cancer burden, 1990—2021: insights from the Global Burden of Disease study[J]. ESMO Open, 2024, 9(11): 103958.
[5]Anastasiadi Z, Lianos G D, Ignatiadou E, et al. Breast cancer in young women: an overview[J]. Updates Surg, 2017, 69(3): 313-317.
[6]Ugai T, Sasamoto N, Lee H Y, et al. Is early-onset cancer an emerging global epidemic? Current evidence and future implications[J]. Nat Rev Clin Oncol, 2022, 19(10): 656-673.
[7]GBD 2021 Diseases and Injuries Collaborators. Global incidence, prevalence, years lived with disability (YLDs), disability-adjusted life-years (DALYs), and healthy life expectancy (HALE) for 371 diseases and injuries in 204 countries and territories and 811 subnational locations, 1990—2021: a systematic analysis for the Global Burden of Disease Study 2021[J]. Lancet, 2024, 403(10440): 2133-2161.
[8]Sha R, Kong X M, Li X Y, et al. Global burden of breast cancer and attributable risk factors in 204 countries and territories, from 1990 to 2021: results from the Global Burden of Disease Study 2021[J]. Biomark Res, 2024, 12(1): 87.
[9]Porter P. “Westernizing” women's risks? Breast cancer in lower-income countries[J]. N Engl J Med, 2008, 358(3): 213-216.
[10]Li Y Z, Zheng J X, Deng Y J, et al. Global burden of female breast cancer: age-period-cohort analysis of incidence trends from 1990 to 2019 and forecasts for 2035[J]. Front Oncol, 2022, 12: 891824.
[11]Sun D Q, Li H, Cao M M, et al. Cancer burden in China: trends, risk factors and prevention[J]. Cancer Biol Med, 2020, 17(4): 879-895.
[12]Lewington S, Li L M, Murugasen S, et al. Temporal trends of main reproductive characteristics in ten urban and rural regions of China: the China Kadoorie biobank study of 300 000 women[J]. Int J Epidemiol, 2014, 43(4): 1252-1262.
[13]Løberg M, Lousdal M L, Bretthauer M, et al. Benefits and harms of mammography screening[J]. Breast Cancer Res, 2015, 17(1): 63.
[14]Xia C F, Basu P, Kramer B S, et al. Cancer screening in China: a steep road from evidence to implementation[J]. Lancet Public Health, 2023, 8(12): e996-e1005.
[15]Narayan A K, Lee C I, Lehman C D. Screening for breast cancer[J]. Med Clin North Am, 2020, 104(6): 1007-1021.
[16]Cao M M, Li H, Sun D Q, et al. Cancer screening in China: the current status, challenges, and suggestions[J]. Cancer Lett, 2021, 506: 120-127.
[17]Huang Y, Tong Z, Chen K, et al. Breast cancer screening guideline for Chinese women[J]. Cancer Biol Med, 2019, 16(4): 825-835.
[18]Zhang M, Bao H L, Zhang X, et al. Breast cancer screening coverage-China, 2018—2019[J]. China CDC Wkly, 2023, 5(15): 321-326.
[19]Jatoi I, Miller A B. Why is breast-cancer mortality declining?[J]. Lancet Oncol, 2003, 4(4): 251-254.
[20]Glanz K, Chen J B, Joffe S. Understanding risk factors for cancer: What's new and how can it help reduce the cancer burden?[J]. Cancer, 2022, 128(19): 3443-3445.
[21]Collatuzzo G, Boffetta P. Cancers attributable to modifiable risk factors: a road map for prevention[J]. Annu Rev Public Health, 2023, 44: 279-300.
[22]Papakonstantinou E, Oikonomou C, Nychas G, et al. Effects of diet, lifestyle, chrononutrition and alternative dietary interventions on postprandial glycemia and insulin resistance[J]. Nutrients, 2022, 14(4): 823.
[23]Song Y L, Liu J R, Zhao Y Z, et al. Unhealthy lifestyles and clusters status among 3637 adolescents aged 11-23 years: a school-based cross-pal study in China[J]. BMC Public Health, 2023, 23(1): 1279.
[24]O'Leary D, Suri G, Gross J J. Reducing behavioural risk factors for cancer: an affect regulation perspective[J]. Psychol Health, 2018, 33(1): 17-39.
[25]中华人民共和国国家卫生健康委员会医疗应急司. 健康中国行动:癌症防治行动实施方案(2023—2030 年)[J]. 中国肿瘤, 2023, 32(12): 887-890.
[26]He S Y, Li H, Cao M M, et al. Geographic, demographic, and socioeconomic disparities and factors associated with cancer literacy in China: national cross-pal study[J]. JMIR Public Health Surveill, 2023, 9: e43541.
[27]Sun K X, Zhang B L, Lei S Y, et al. Incidence, mortality, and disability-adjusted life years of female breast cancer in China, 2022[J]. Chin Med J (Engl), 2024, 137(20): 2429-2436.
[28]Sun Y S, Zhao Z, Yang Z N, et al. Risk factors and preventions of breast cancer[J]. Int J Biol Sci, 2017, 13(11): 1387-1397.
猜你喜欢
- 痛风的症状及常规检查
- 中国内地20日新增确诊病例2027例 其中本土1947例
- 疫情过后,医生会让更多人理解吗,医患关系能改变吗?
- 番茄金针菇豆腐的做法-咸鲜味煮菜谱
- 2道超简单抗老长黑发食谱大全及做法
- 她频频晕倒,以为是不吃早饭引起的低血糖,没想到竟是……
- J Ethnopharmacol:左归丸通过Notch1/Nrf2通路改善卵巢干细胞的干性、调节细胞周期和减少细胞凋亡,改善化疗诱导的卵巢衰老
- 维生素b6的作用及功能,这三个服用维生素b6的作用
- 想减肥的人晚上别吃这些了,不然白搭
- Eur Radiol:Y90 玻璃微球放射性栓塞治疗肝细胞癌局部门静脉侵犯,肿瘤完全缓解率达 46%,安全性良好
- 搜索
-
- 1000℃李寰:先心病肺动脉高压能根治吗?
- 1000℃除了吃药,骨质疏松还能如何治疗?
- 1000℃抱孩子谁不会呢?保护脊柱的抱孩子姿势了解一下
- 1000℃妇科检查有哪些项目?
- 1000℃妇科检查前应做哪些准备?
- 1000℃女性莫名烦躁—不好惹的黄体期
- 1000℃会影响患者智力的癫痫病
- 1000℃治女性盆腔炎的费用是多少?
- 标签列表
-
- 星座 (702)
- 孩子 (526)
- 恋爱 (505)
- 婴儿车 (390)
- 宝宝 (328)
- 狮子座 (313)
- 金牛座 (313)
- 摩羯座 (302)
- 白羊座 (301)
- 天蝎座 (294)
- 巨蟹座 (289)
- 双子座 (289)
- 处女座 (285)
- 天秤座 (276)
- 双鱼座 (268)
- 婴儿 (265)
- 水瓶座 (260)
- 射手座 (239)
- 不完美妈妈 (173)
- 跳槽那些事儿 (168)
- baby (140)
- 女婴 (132)
- 生肖 (129)
- 女儿 (129)
- 民警 (127)
- 狮子 (105)
- NBA (101)
- 家长 (97)
- 怀孕 (95)
- 儿童 (93)
- 交警 (89)
- 孕妇 (77)
- 儿子 (75)
- Angelababy (74)
- 父母 (74)
- 幼儿园 (73)
- 医院 (69)
- 童车 (66)
- 女子 (60)
- 郑州 (58)