首页 > 医疗资讯/ 正文
病情摘要
患者女性,38岁,南通人,因“面部及左耳下肿痛伴低热8天”于2025年4月14日入住南通市第三人民医院感染科。
1 现病史
患者8天前出现面部及左耳下肿痛,伴低热,吞咽时左侧咽部疼痛,未予重视,后疼痛加重,伴张口受限,至当地医院就诊,查血常规示白细胞正常,中性粒占比80.8%,在急诊予头孢曲松、地塞米松静滴3天,用药后面部及左耳下疼痛稍缓解,数小时后再次感疼痛,继续予头孢曲松、地塞米松治疗,并加用替硝唑静滴3天,因面部及左耳下肿痛加剧,反复发热,体温在37.5-38℃之间波动,再次就诊于当地医院,后怀疑流行性腮腺炎转入本院,为进一步诊治收住入院。
病程中患者无咳嗽、咳痰,无头痛,无腹痛、腹泻,无关节疼痛,无龋齿,无尿急、尿频、尿痛,食欲欠佳,大小便如常。病前否认有流行性腮腺炎患者接触史,否认有腮腺炎病史,否认有牙痛病史,否认有中耳炎病史。
2 既往史
患者既往体健。否认有“糖尿病、心脏病、高血压”病史,无手术史,外伤史,无过敏史。
3 体格检查
T:36.7℃,P:76次/分,R:20次/分,BP:147/93mmHg。神志清,精神尚可,左侧颌面部红肿,有触痛,左耳垂下扪及以耳垂为中心向前、向后、向下肿大,边界欠清,质地硬,触痛明显,颌面部皮肤皮温高,张口受限,挤压左侧腮腺,口腔内腮腺导管处未见脓性分泌物流出,双侧颌下腺未及明显肿大,颈软,心肺听诊无异常,腹平软,无压痛,无反跳痛,肝脾肋下未及,墨菲氏征阴性,移动性浊音阴性,克氏征、布氏征阴性,双下肢无浮肿。
4 辅助检查
血常规示白细胞正常,中性粒占比80.8%,血淀粉酶122U/L。(2025年4月7日市一院)
5 入院诊断
急性腮腺炎:流行性腮腺炎?化脓性腮腺炎?颌面部皮肤感染。
6 诊疗经过
患者入院后完善相关检验检查,治疗上予哌拉西林他唑巴坦抗感染、季德胜蛇药片消肿止痛、奥美拉唑抑酸护胃、复方氯己定含漱液漱口及维生素C组补液治疗。
4月15日:腮腺B超示:左侧腮腺增大,其内见35×38×29mm混合回声。左侧腮腺内混合回声,考虑脓肿可能;右侧腮腺未见明显异常。
4月16日:颌面MRI(腮腺平扫+增强)示:左侧腮腺脓肿伴周围炎性渗出(累及左侧咬肌、下颌下腺及左侧咽旁间隙),左侧颌面部皮下软组织水肿。
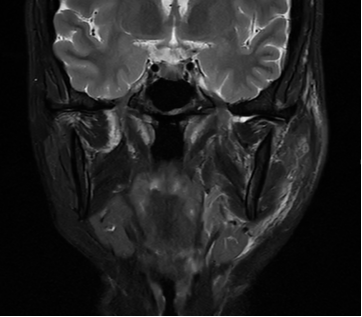
4月24日:患者出现左耳闷、耳流脓等症状,请耳鼻喉科会诊后检查示左侧外耳道口黏脓,清理后见前壁略隆起,耳屏压痛(+),鼓膜等外耳道深部未能窥清。考虑:外耳道炎、中耳炎?建议继续抗感染治疗,随诊。
排除禁忌后行超声引导下腮腺脓肿穿刺抽液,左侧腮腺深部见51×35×21mm混合回声,抽出脓液10ml并送检。
4月28日:接检验室回报,脓液培养结果提示缓症链球菌。
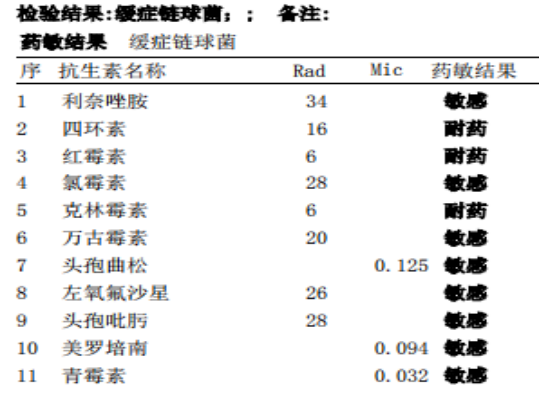
4月29日:患者再度诉左耳有流脓症状,再次请耳鼻喉科会诊后检查左侧耳前下方略肿,压痛(+),左侧外耳道口黏脓,清理后见前壁、下壁丘样隆起,耳屏压痛(-),清理后见鼓膜完整,标志清,下咽部未能窥清。考虑:腮腺脓肿、外耳道疖。建议继续抗感染治疗,外加滴耳液外用。
4月30日:再次行超声引导下腮腺脓肿穿刺抽液,左侧腮腺深部见46×23×21mm混合回声,抽出2ml脓性积液后送检(本次送检结果回报阴性)。
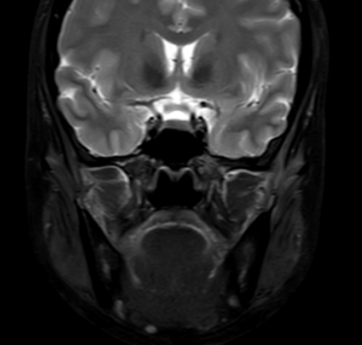
5月8日:颌面MRI(腮腺平扫)示:左侧腮腺脓肿伴周围炎性渗出,较2025年4月16日片明显好转,左侧颌面部皮下软组织轻度水肿。
经积极治疗,患者体温正常,面部及左耳下肿痛较前缓解,左耳道内无脓性分泌物,复查腮腺B超及颌面MRI提示脓肿较前明显缩小,炎症指标好转,病情明显改善,于5月9日病情好转出院。
病情分析
患者,青年女性,因“面部及左耳下肿痛伴低热8天”入院,临床以发热。面部、左耳下肿痛、活动受限,颌面部红肿等为主要症状,实验室检查提示白细胞计数正常,中性粒细胞比例偏高,IL-6、PCT、CRP等炎症指标不高,外院血淀粉酶略高,腮腺肿痛原因分析:
1 流行性腮腺炎
流行性腮腺炎患者腮腺肿胀最具特征性,一侧首先肿胀,2-4日出现对侧腮腺肿胀,但也有两侧腮腺同时肿胀者;腮腺肿胀一般以耳垂为中心,向前、后、下发展,状如梨形而具坚韧感,边缘不清。当腺体肿大明显时出现胀痛及感觉过程,张口咀嚼及进酸性饮食时更甚。局部皮肤紧张发亮,表面灼热,但多不红,有轻触痛。白细胞计数大多正常和稍增加,淋巴细胞相对增多。有并发症时白细胞计数可增高。
该患者既往无明确流行性腮腺炎病史,有低热,单侧腮腺红肿、疼痛,外院血淀粉酶轻度升高,白细胞计数正常,中性粒细胞比例偏高,IL-6、PCT、CRP等炎症指标不高,故流行性腮腺炎待排,入院后完善流行性腮腺炎抗体阴性,血淀粉酶在正常范围,且腮腺超声及腮腺核磁均提示腮腺脓肿伴周围炎性渗出,故流行性腮腺炎依据不足。
2 化脓性腮腺炎
急性化脓性腮腺炎多发生于一侧,患侧腮腺区红肿明显,多数患者有高热、寒战、全身不适、白细胞增多等全身症状。
该患者有低热,左侧腮腺红肿、疼痛,外院血常规提示中性粒占比偏高,但IL-6、PCT、CRP等炎症指标不高,患者入院后完善腮腺超声及腮腺核磁均提示腮腺脓肿伴周围炎性渗出,故化脓性腮腺炎、腮腺脓肿诊断明确。
3 其他感染性腮腺炎
艾滋病患者病毒性腮腺炎通常腺体无痛性肿胀或患者无症状,结核性腮腺炎患者可出现一侧腮腺慢性无痛性肿胀,或腺体内发现肿块,可有结核症状。
患者既往无艾滋病、肺结核病史,近期无上述患者接触史,可能性不大,入院后完善感染四项均阴性,胸部CT未见肺部病灶,故上述因素致腮腺炎无依据。
4 慢性疾病伴腮腺肿大
患者无SLE、干燥综合征等慢性疾病病史,否认有糖尿病基础及慢性肝病基础,入院后完善抗核抗体谱均阴性,感染四项均阴性,血糖在正常范围,故可排除上述疾病引起腮腺肿大。
经验回顾
患者因“面部及左耳下肿痛伴低热8天”入院,外院怀疑流行性腮腺炎转入我科,入院后完善腮腺B超提示腮腺脓肿,故诊断逐渐明确,进一步完善腮腺增强MRI提示病灶累及左侧咬肌、下颌下腺及左侧咽旁间隙,抗生素使用方面经验性选用予哌拉西林他唑巴坦覆盖葡萄球菌属、链球菌属等常见病原体。患者腮腺脓肿病灶较大(46×23×21mm混合回声),除积极抗感染治疗外,是否需要外科及早干预,成为我们治疗关键,一般当腮腺脓肿直径超过2cm或药物治疗48h后无明显改善时,则需要立即考虑外科干预,包括超声引导下的穿刺引流和传统的切开引流术。
该患者在积极抗感染治疗1周后腮腺脓肿病灶未见明显缩小,且腮腺周围窦道形成,遂立即行超声引导下腮腺脓肿穿刺引流,穿刺后留取脓液培养,提示缓症链球菌感染,非耐药菌株,药敏结果提示哌拉西林他唑巴坦敏感,故未调整抗生素方案,继续巩固治疗,治疗约4周后患者腮腺脓肿吸收,颌面部皮肤软组织感染控制,病情好转。
腮腺脓肿细菌来源一般系腮腺导管的逆行性细菌感染,口腔内的致病菌可沿Stensen导管逆行侵入腮腺实质,在腺体内繁殖并引发急性炎症反应,进而导致腺泡细胞坏死和脓液积聚。该患者住院期间合并外耳道炎、外耳道疖,故腮腺脓肿感染细菌来源除考虑口腔来源外,耳源性来源亦不能排除。
文献复习
腮腺脓肿作为一种严重的化脓性感染性疾病,其发病机制主要涉及腮腺导管的逆行性细菌感染,当唾液分泌减少或导管系统发生阻塞时,口腔内的致病菌可沿Stensen导管逆行侵入腮腺实质,在腺体内繁殖并引发急性炎症反应,进而导致腺泡细胞坏死和脓液积聚。金黄色葡萄球菌和链球菌属是最常见的致病菌,约占临床病例的60%-70%,而在免疫功能低下患者中,革兰阴性菌如铜绿假单胞菌以及厌氧菌的混合感染也不容忽视。
从病理生理学角度来看,感染初期主要表现为导管上皮的炎性损伤,随着病情进展,中性粒细胞大量浸润并释放各种炎症介质,造成局部微循环障碍和组织缺血,最终形成特征性的脓腔结构,若未能及时干预,脓肿可能突破腮腺包膜向周围筋膜间隙扩散,甚至通过血行播散引发全身性感染。值得注意的是,由于腮腺特殊的解剖位置与面神经的密切关系,炎症过程可能直接压迫或侵袭面神经分支,导致暂时性或永久性的面神经功能障碍,这种并发症在临床处理时需要特别警惕。
在临床表现方面,患者通常呈现急性起病的单侧腮腺区剧烈疼痛,这种疼痛往往随着咀嚼动作而明显加重,并可能放射至同侧耳部或下颌角区域,同时伴有明显的腺体肿胀和局部皮肤发红发热等典型炎症表现。全身症状方面,多数患者会出现持续高热(体温常超过39℃)、寒战、乏力等系统性感染征象,实验室检查可发现白细胞计数显著升高(通常>15×10^9/L)伴中性粒细胞比例增加,以及C反应蛋白和降钙素原等炎症标志物的异常升高,这些指标的变化趋势对于评估治疗效果和预后具有重要参考价值。
影像学诊断在腮腺脓肿的评估中起着关键作用,超声检查作为首选的筛查手段,能够有效识别腺体内的液性暗区并初步判断脓肿范围,而增强CT扫描则具有更高的诊断准确性,不仅可以清晰显示脓腔的形态和位置,还能评估周围组织的受累情况,为制定治疗方案提供重要依据。在特殊情况下,如怀疑深部组织侵犯或需要与其他占位性病变鉴别时,磁共振成像因其优异的软组织分辨力而显示出独特优势,能够更准确地显示脓肿与邻近重要结构如颈动脉鞘或颅底的关系。
治疗策略的制定需要综合考虑多种因素,包括脓肿的大小、位置、致病菌种类以及患者的全身状况等。抗生素治疗应当遵循早期、足量、广谱的原则,在获得细菌培养结果前,经验性用药应覆盖最常见的病原体,对于疑似耐甲氧西林金黄色葡萄球菌感染的高危患者,需及时升级为万古霉素或利奈唑胺等特殊抗生素。当脓肿直径超过2厘米或药物治疗48小时后无明显改善时,外科干预就成为必要选择,手术方式包括超声引导下的穿刺引流和传统的切开引流术,后者在操作时需特别注意保护面神经分支,通常选择耳屏前或下颌后缘的隐蔽切口入路,术后需要保持引流通畅并配合持续的脓腔冲洗。
大多数接受规范治疗的患者可在2-3周内获得临床痊愈,但存在基础疾病如糖尿病或免疫功能低下的患者往往需要更长的康复时间,并且复发风险显著增加。对于反复发作的病例,应当考虑进行更全面的检查以排除潜在的解剖异常或系统性病因,必要时可借助涎腺内镜技术对导管系统进行直接观察和治疗。长期随访中除了监测感染控制情况外,还需要关注唾液腺功能的恢复状况以及可能遗留的面神经功能障碍,这些因素都将直接影响患者的生活质量和远期预后。
- 搜索
-
- 1000℃李寰:先心病肺动脉高压能根治吗?
- 1000℃除了吃药,骨质疏松还能如何治疗?
- 1000℃抱孩子谁不会呢?保护脊柱的抱孩子姿势了解一下
- 1000℃妇科检查有哪些项目?
- 1000℃妇科检查前应做哪些准备?
- 1000℃女性莫名烦躁—不好惹的黄体期
- 1000℃会影响患者智力的癫痫病
- 1000℃治女性盆腔炎的费用是多少?
- 标签列表
-
- 星座 (702)
- 孩子 (526)
- 恋爱 (505)
- 婴儿车 (390)
- 宝宝 (328)
- 狮子座 (313)
- 金牛座 (313)
- 摩羯座 (302)
- 白羊座 (301)
- 天蝎座 (294)
- 巨蟹座 (289)
- 双子座 (289)
- 处女座 (285)
- 天秤座 (276)
- 双鱼座 (268)
- 婴儿 (265)
- 水瓶座 (260)
- 射手座 (239)
- 不完美妈妈 (173)
- 跳槽那些事儿 (168)
- baby (140)
- 女婴 (132)
- 生肖 (129)
- 女儿 (129)
- 民警 (127)
- 狮子 (105)
- NBA (101)
- 家长 (97)
- 怀孕 (95)
- 儿童 (93)
- 交警 (89)
- 孕妇 (77)
- 儿子 (75)
- Angelababy (74)
- 父母 (74)
- 幼儿园 (73)
- 医院 (69)
- 童车 (66)
- 女子 (60)
- 郑州 (58)