首页 > 医疗资讯/ 正文

背景:
脊髓麻醉是剖宫产术的首选麻醉方法,相较于全身麻醉,行脊髓麻醉可以降低误吸、宫缩乏力风险,且鞘内注射阿片类药物提供更好的术后镇痛。然而,鞘内注射阿片类药物可能会引发一系列副作用,例如,约80%的剖宫产患者术后出现恶心呕吐(PONV),引起术后不适和恢复延迟。此外,约83%的患者会出现瘙痒症状。昂丹司琼作为第一代5-HT3受体拮抗剂,推荐用于预防PONV,其治疗呕吐和恶心所需的需治数(NNTs)分别为6和7。尽管一项Meta分析未能明确其预防产科手术患者术后瘙痒的疗效,但部分研究结果表明使用昂丹司琼预防术后瘙痒仍具有潜在益处。帕洛诺司琼作为第二代5-HT3受体拮抗剂,较昂丹司琼具有更强的受体亲和力及更长的半衰期(40小时 vs 4小时)。在全身麻醉中,帕洛诺司琼预防PONV的疗效优于昂丹司琼。在剖宫产手术,相较于雷莫司琼和地塞米松,帕洛诺司琼用于预防PONV和瘙痒亦表现出更优效果。然而,目前关于帕洛诺司琼应用于剖宫产术的研究有限,且直接比较其与昂丹司琼预防剖宫产患者PONV及瘙痒的临床研究尚未开展。因此,本研究围绕该研究方向,假设在鞘内注射吗啡行剖宫产患者中,帕洛诺司琼预防术后PONV及瘙痒优于昂丹司琼。
方法:
研究设计与患者:
本研究为单中心、前瞻性、双盲、随机对照试验,已通过朱拉隆功大学医学院机构伦理审查委员会批准,研究严格遵循《赫尔辛基宣言》原则实施。所有患者均签署书面知情同意书,本研究报告遵循CONSORT指南。
研究纳入2021年6月至2022年12月在朱拉隆功国王纪念医院腰麻下行择期剖宫产术的产妇,ASA分级II级,年龄>18岁。排除标准:已知对昂丹司琼、帕洛诺司琼或研究方案中其他药物过敏;存在腰麻禁忌症或拒绝接受腰麻;妊娠相关并发症(如胎儿窘迫、重度子痫前期);术前呕吐;合并皮肤病或瘙痒性皮肤疾病;术前7天内使用过止吐药、催吐药或类固醇药物。
通过计算机生成6区组随机化序列及隐蔽信封分配法,将患者随机分为3组:P组(帕洛诺司琼0.075 mg)、O组(昂丹司琼4 mg)和N组(生理盐水2 mL)。分组情况对所有患者、麻醉医师、研究人员及结局评估人员设盲。
麻醉方法:
本研究的受试者均未给予术前用药。实施脊髓麻醉前,常规监测,建立静脉通路,并静脉输注醋酸钠林格液(500-1000 mL)。使用27号Quincke腰穿针于L2-L3或L3-L4椎间隙行脊髓麻醉穿刺,观察到脑脊液流出后,鞘内注射0.5%重比重布比卡因2.2 mL及吗啡0.2 mg。当麻醉平面达到T4时开始手术。术中低血压定义为收缩压<90 mmHg或较基线值下降20%,由主管麻醉医师根据临床判断选择静脉注射麻黄碱6 mg或去氧肾上腺素25-50 µg或两者联合使用进行处理。若心率低于50次/分,则静脉推注阿托品0.6 mg。本研究将恶心定义为伴随呕吐倾向的胃部不适感,呕吐特指胃内容物排出(包括干呕)。恶心呕吐评分为0分表示无恶心或呕吐,1分表示轻度恶心,2分表示严重恶心,3分表示呕吐或干呕;瘙痒定义为皮肤瘙痒感,瘙痒评分为0分表示无瘙痒,1分表示轻度瘙痒,2分表示需药物干预的中度瘙痒,3分表示需治疗的重度瘙痒。寒战则定义为躯干及四肢不自主颤抖,寒战评分为0分表示无寒战,1分表示轻度寒战,2分表示中度寒战,3分表示重度全身性寒战。若术中或术后出现恶心呕吐,则静脉注射甲氧氯普胺10 mg;术中出现瘙痒时,静脉注射纳布啡3 mg;寒战时,静脉注射哌替啶20 mg;疼痛时,静脉注射曲马多50 mg作为补救镇痛。术后镇痛以曲马多治疗为主,若疼痛持续存在,由主管产科医师酌情追加镇痛处理。所有研究药物均稀释至2 mL,由未参与研究的麻醉护士使用无标识注射器配制,并于脐带夹闭后立即静脉注射。
结局指标:
主要结局指标:术后48小时内恶心呕吐及瘙痒的总发生率。
次要结局指标:在PACU(0~2小时)和病房(2~48小时)PONV与瘙痒评分、对腰麻的满意度评分、补救药物使用情况及不良事件、数字疼痛评分(0分表示无痛,10分表示最剧烈疼痛)、患者满意度评分(0分表示最低满意度,10分表示最高满意度)、Ramsay镇静评分、补救药物使用情况以及不良事件(如头痛、头晕)。在PACU 0、30、60、90和120分钟,以及术后6、12、24、36和48小时时间点采集上述观察指标。
样本量计算及统计分析:
基于包含30例产妇(每组10例)的预试验数据,N组、O组和P组的术后恶心呕吐发生率分别为50%、30%和10%,术后瘙痒发生率分别为70%、40%和10%。以I类错误率5%和检验效能80%检测各组间PONV与术后瘙痒发生率20%的差异,通过组间两两比较的最大样本量计算,确定每组需纳入91例产妇。考虑到10%的脱落率,最终总样本量确定为300例(每组100例)。对有序数据和非正态分布的连续数据采用Kruskal-Wallis检验进行统计分析,对正态分布的连续数据采用单因素方差分析(ANOVA),对分类数据采用Pearson卡方检验,并采用Bonferroni校正进行事后两两比较。所有统计分析均使用SPSS 28.0软件完成,以P< 0.05为差异有统计学意义。
结果:
共对322例产妇进行了资格筛选,其中300例符合入组标准。随机分组后,3例患者因腰麻失败转为全身麻醉被排除,最终297例患者完成研究,随访期间无失访病例(流程图)。
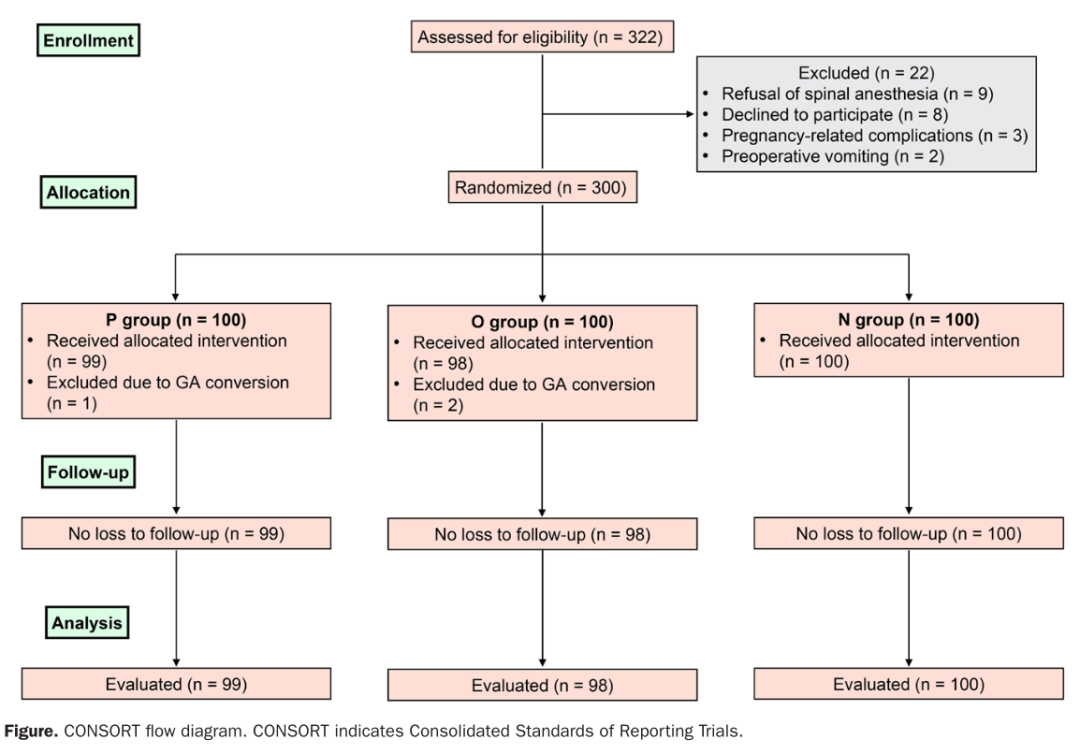
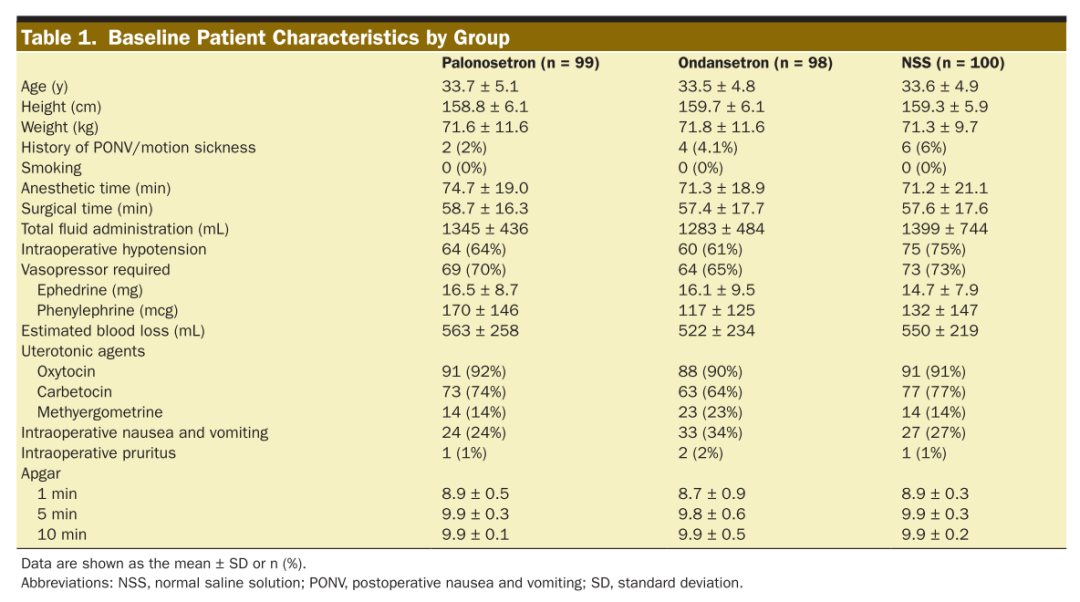
三组患者的基线数据无差异,具有可比性(表1)。
结局指标:
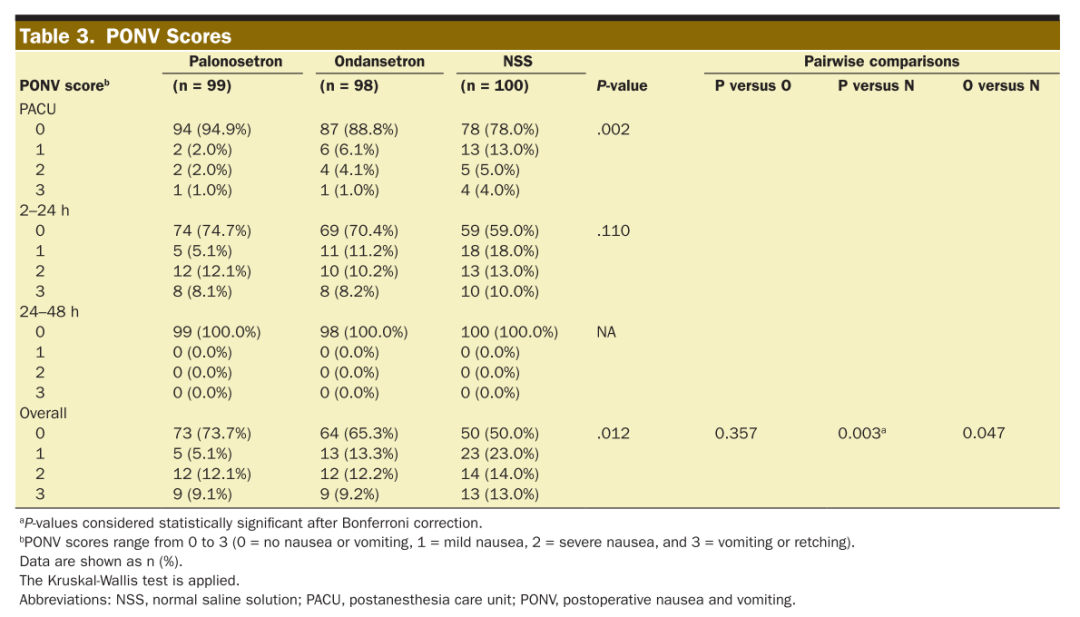
主要结局方面,各组PONV及瘙痒的总体发生率见表2。P组、O组、N组的PONV发生率分别为26.3%(95%置信区间[CI] 17.4 - 35.1)、34.7%(95%CI 25.1 - 44.3)和50.0%(95%CI 40.0 - 59.9)(P=0.002);瘙痒发生率分别为69.7%(95%CI 60.5 - 78.9)、76.5%(95%CI 67.9 - 85.1)和87.0%(95%CI 80.3 - 93.7)(P=0.013)。两两比较显示,P组的PONV和瘙痒发生率均显著低于N组(分别为P< 0.001和P=0.003;显著性差异设定为P< 0.0167),其余组间比较未见显著差异。预防PONV的需治数(NNT)在P组为4.2,O组为6.5;预防瘙痒的NNT在P组为5.8,O组为9.5。

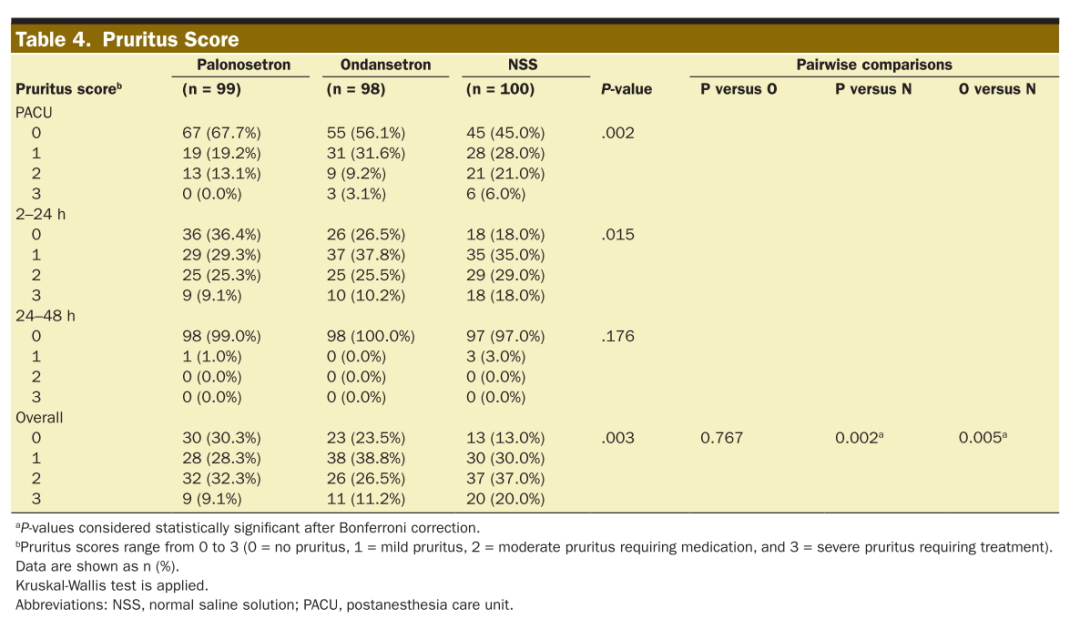
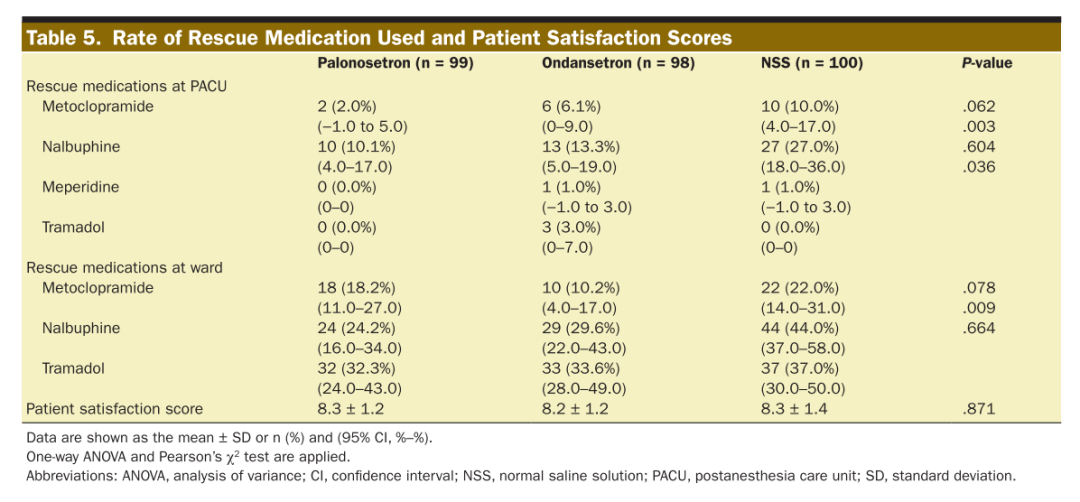
次要结局方面,PACU、2-24小时及24-48小时PONV与瘙痒评分见表3和表4。总体PONV与瘙痒评分存在显著差异(分别为P=0.012和P=0.003)。两两比较显示P组PONV及瘙痒评分均显著低于N组(分别为P=0.003和P=0.002),昂丹司琼组瘙痒评分亦显著低于N组(P=0.005)。PACU与病房的纳布啡进行瘙痒补救治疗率存在显著差异(分别为P=0.003和P=0.009),其中P组的纳布啡使用率显著低于N组(分别为P=0.004和P=0.005)。
组间患者满意度评分无统计学差异(表5)。均未出现不良事件。
讨论:
本研究结果显示术后PONV与瘙痒的发生率分别为50%与87%,这提示采用恰当预防措施的重要性。与生理盐水组相比,帕洛诺司琼组PONV与瘙痒发生率显著降低,PONV与瘙痒的需治数(NNT)分别为4.2和5.8。但帕洛诺司琼与昂丹司琼组间未见显著差异。同样,帕洛诺司琼组在PACU与病房的纳布啡补救使用率也显著低于生理盐水组,但与昂丹司琼组无统计学差异。此外,两组补救性止吐药物使用率及患者满意度评分亦无显著差异。
尽管PONV与瘙痒是鞘内注射阿片类药物所致常见且引起不适的不良反应,但鞘内使用阿片类药物具有术后镇痛优势,仍被推荐使用。当5-HT3、组胺及阿片类药物等物质刺激脑干呕吐中枢可导致PONV的发生。吗啡鞘内注射后,扩散至脑干的速度缓慢,通常在给药后3-6小时出现PONV。而女性、年轻及非吸烟人群是PONV的高危人群,因而剖宫产产妇的发生风险较高。阿片类药物鞘内注射发生瘙痒的机制尚未完全阐明,但脊髓背角与延髓中高密度5-HT3及μ受体可能参与介导瘙痒反应,是阿片受体拮抗剂与5-HT3受体拮抗剂作为止痒药物的可能原因。目前,降低术后瘙痒发生率的方法包括减少鞘内吗啡用药量、预防性使用纳布啡及5-HT3受体拮抗剂。
由于5-HT3同时参与PONV与瘙痒的发生,因此关于5-HT3受体拮抗剂作为预防预防用药的研究日益增多。帕洛诺司琼具有更高的受体亲和力与更长的作用时间,理论上对吗啡鞘内注射所致迟发性、持续性PONV与瘙痒具有更好预防效果。在全身麻醉手术中帕洛诺司琼预防PONV效果优于昂丹司琼,而本研究发现其虽优于生理盐水,但与昂丹司琼无显著差异。
本研究存在的局限性:首先,腰麻中转全麻病例需要排除,本研究中仅出现3例,占样本量1%,影响可忽略。其次,术中低血压等可能影响PONV的因素虽在各组间均衡,但手术刺激差异仍可能产生影响。本研究采用的鞘内吗啡剂量为0.2 mg,超出2020年《术后疼痛管理指南》推荐的0.05 - 0.1 mg范围,较高剂量可能增加PONV与瘙痒发生率。选择该剂量是基于我院常规安全使用及国内多家医院实践。当前指南建议高危患者采用多模式止吐方案,而本研究仅使用单一药物,可能增加PONV发生率。术后镇痛以曲马多为主,持续性疼痛可能由产科医师酌情处理,这种镇痛方案的非标准化可能影响研究结果。最后,本研究仅纳入剖宫产产妇,无法推断帕洛诺司琼在普通人群中预防鞘内注射吗啡所致PONV与瘙痒的效果。
综上所述,帕洛诺司琼能有效预防剖宫产患者鞘内注射吗啡所致恶心呕吐及瘙痒,其疗效与昂丹司琼相当。鉴于成本与药物可获得性,帕洛诺司琼可作为预防剖宫产术鞘内吗啡用药相关不良反应的替代用药。
参考文献
Worravitudomsuk T, Charuluxananan S, Sukumpanumet W, Sriprajittichai P. A Randomized, Controlled Trial of Palonosetron Versus Ondansetron for Nausea, Vomiting, and Pruritus in Cesarean Delivery with Intrathecal Morphine. Anesth Analg. 2025 Mar 1;140(3):628-635. doi: 10.1213/ANE.0000000000007091. Epub 2024 Oct 30. PMID: 39475831.
- 搜索
-
- 1000℃李寰:先心病肺动脉高压能根治吗?
- 1000℃除了吃药,骨质疏松还能如何治疗?
- 1000℃抱孩子谁不会呢?保护脊柱的抱孩子姿势了解一下
- 1000℃妇科检查有哪些项目?
- 1000℃妇科检查前应做哪些准备?
- 1000℃女性莫名烦躁—不好惹的黄体期
- 1000℃会影响患者智力的癫痫病
- 1000℃治女性盆腔炎的费用是多少?
- 标签列表
-
- 星座 (702)
- 孩子 (526)
- 恋爱 (505)
- 婴儿车 (390)
- 宝宝 (328)
- 狮子座 (313)
- 金牛座 (313)
- 摩羯座 (302)
- 白羊座 (301)
- 天蝎座 (294)
- 巨蟹座 (289)
- 双子座 (289)
- 处女座 (285)
- 天秤座 (276)
- 双鱼座 (268)
- 婴儿 (265)
- 水瓶座 (260)
- 射手座 (239)
- 不完美妈妈 (173)
- 跳槽那些事儿 (168)
- baby (140)
- 女婴 (132)
- 生肖 (129)
- 女儿 (129)
- 民警 (127)
- 狮子 (105)
- NBA (101)
- 家长 (97)
- 怀孕 (95)
- 儿童 (93)
- 交警 (89)
- 孕妇 (77)
- 儿子 (75)
- Angelababy (74)
- 父母 (74)
- 幼儿园 (73)
- 医院 (69)
- 童车 (66)
- 女子 (60)
- 郑州 (58)