首页 > 医疗资讯/ 正文
前言:在肺多发结节、多原发早期肺癌高发频发的今天,越来越多的病例需要医生全面通盘考虑,权衡利弊以做出最有利于患者的选择与决策。不同医生的不一致意见,甚至术前诊断的不一体现了不同医生的理念、水平、责任心以及仁心。肺多原发早期肺癌的诊断与治疗最能体现医生整体思路决策情况,其中最主要的是一颗能全心全意为患者着想的心!自己水平有限、平台有限,无法说自己的决策就是最优,但力求尽自己最大的努力,以最仔细的术前影像剖析、最全面的临床分析决策、最为患者考虑的手术干预方式选择,做到最有利患者的经济、创伤、预后等各方面的平衡。今天分享的这个病例,非常能体现我们团队这样的努力。阅读今天的分享,你可从中洞悉实性小肺癌、囊腔型肺癌、微浸润性腺癌以及腺体前驱病变等各种阶段的肺癌类型影像特点,并探讨临床决策思路,思考预后情况,全面了解肺结节、多发结节、多原发早期肺癌的许多方面。
(一)当地检查发现肺多发结节,侧生点放在囊腔型病灶上,遗漏该重点关注的实性病灶
简要病史:

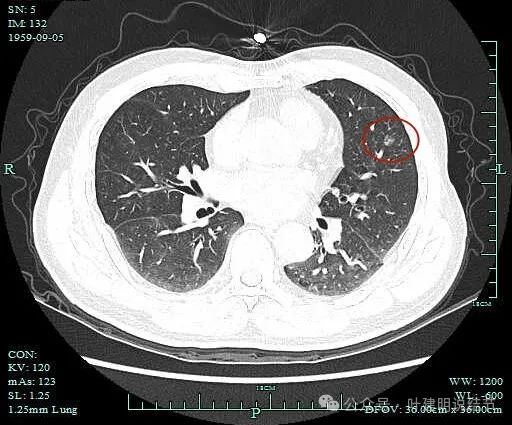
患者在当地中医院体检首次查出肺多发结节,中医院是报右上叶后段较大实性结节肿瘤可疑,部分磨玻璃结节性质待定。但到了当地更有名的市级医院检查,结果更关注了左侧囊腔型病灶,甚至没提右上叶后段的实性结节。
当地影像报告与图像展示:

报告重点描述并关注左上叶前段囊腔样病灶,考虑肿瘤可能性大,LU-RADS分类报4C。其他磨玻璃结节也是考虑肿瘤待排。

报告所示的左上囊腔病灶。这个病灶整体轮廓清,囊腔内壁不光滑,囊壁厚薄不均,是典型的恶性影像的。
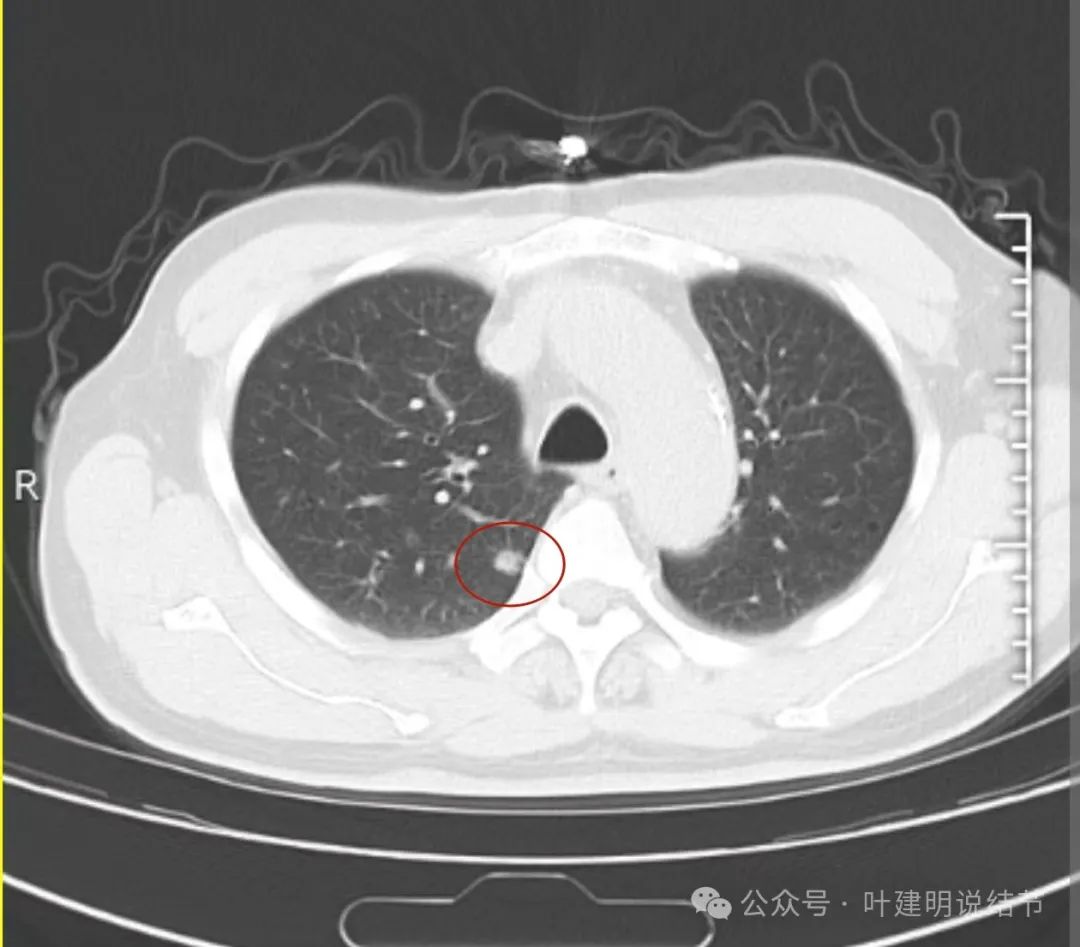
右上这处结节密度较左侧的高,在此层显得混合磨玻璃偏实性,但由于是5毫米层厚的,不可靠,需要更薄层的扫描来确定是不是实性。但这病灶轮廓与边界清,有血管进入,也是恶性可能性大。若确实恶性,则风险还高于左侧囊腔型病灶的。
患者是在过年假期期间通过同事发给我看的这影像,我觉得考虑多原发肺癌,右侧的更要紧。所以嘱收住入院的同事查下靶扫描,看看影像细节信息:
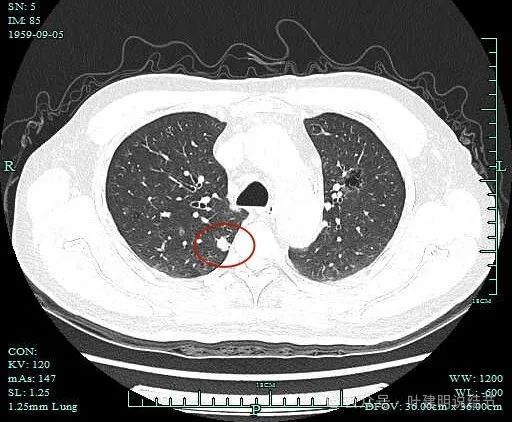
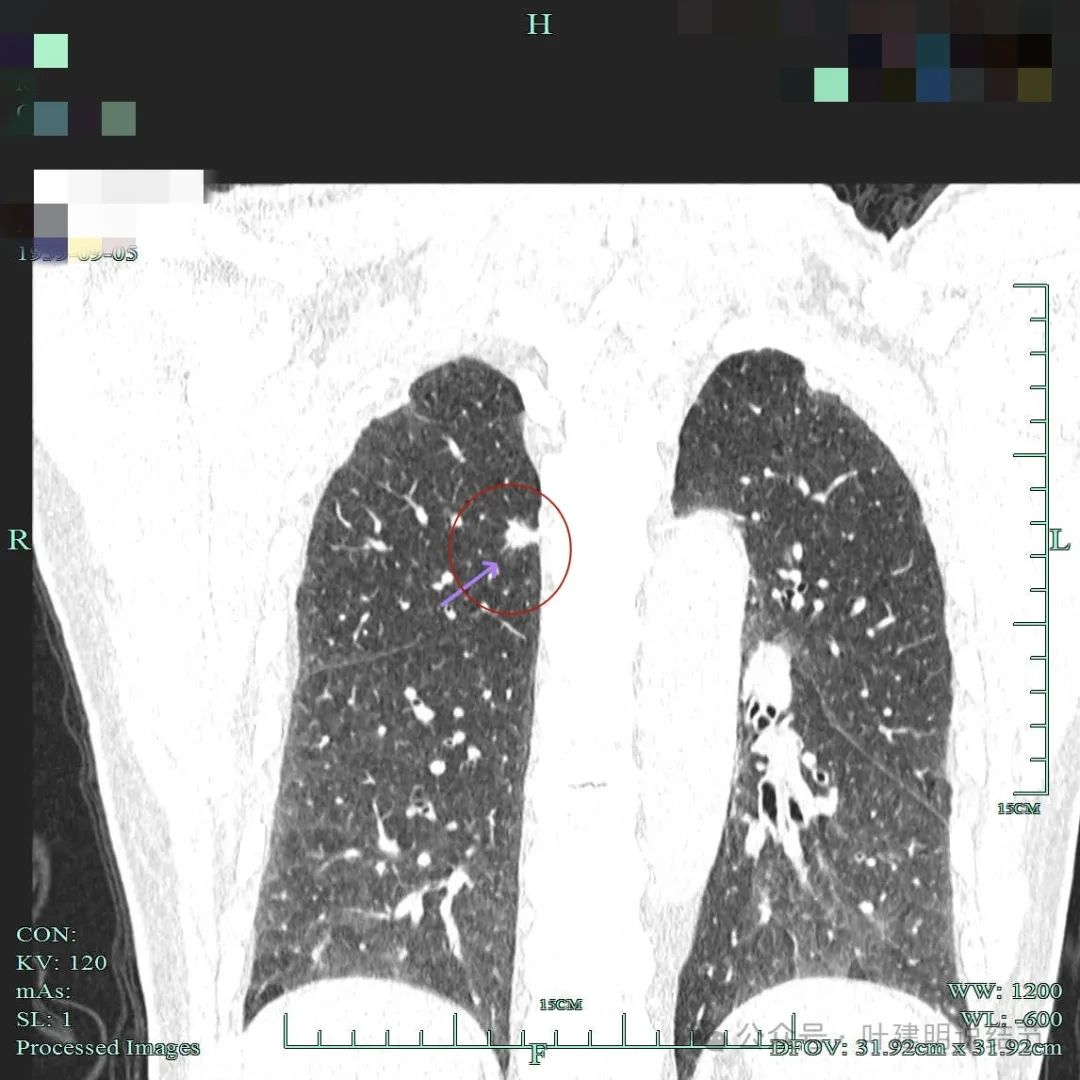
主次病灶辨别重要性的思考:多原发病灶如何来确实风险大的主病灶?影像更典型、范围更大,还是密度更高?准确的判断是关键,这影响接下来的临床决策,处理的先后以及综合评估考虑、术后随访观察等诸多方面。当两肺病灶都是轮廓较清,密度不同、大小不同,风险的高低应该以密度更为重要,某中医院关注的右上病灶高危是正确的;某市级医院关注的左上囊腔病灶,而没有专门提及右上病灶是有疏漏与不足的。
(二)薄层加靶重建发现多达14处病灶,是转移?还是多原发?主病灶如何确定?各种类型的肺癌有何影像特征?
病灶1:实性结节为表现的小肺癌
右上叶后段实性结节,表面不平、有分叶征,有小血管进入。考虑恶性,且应该是浸润性癌了的。
明显毛刺征以及病灶显得有膨胀性。
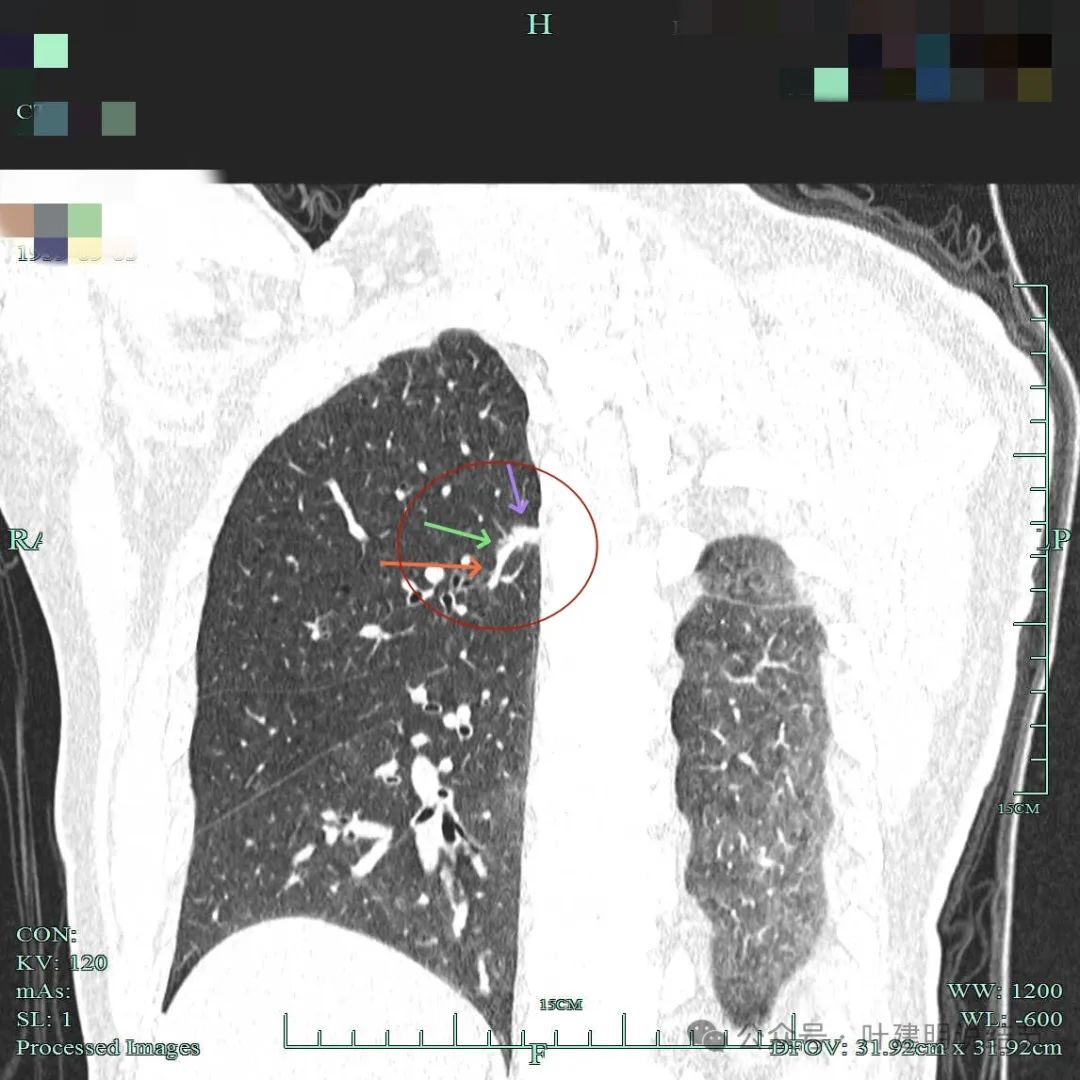
病灶有异常增粗的血管进入,并与结节没有间隙;边缘有细毛刺,显得毛糙,边比少许磨玻璃成分。
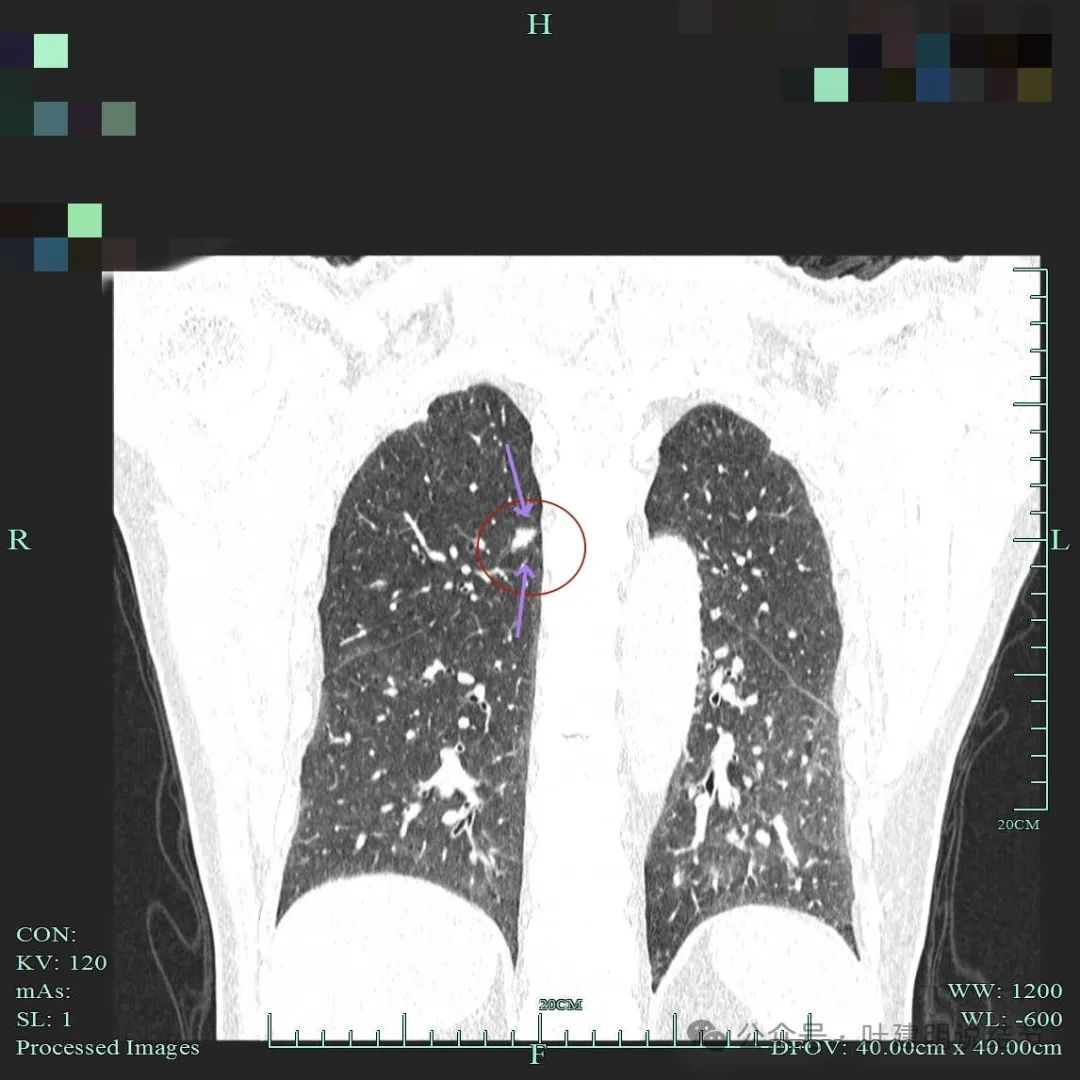
小但有毛刺征。
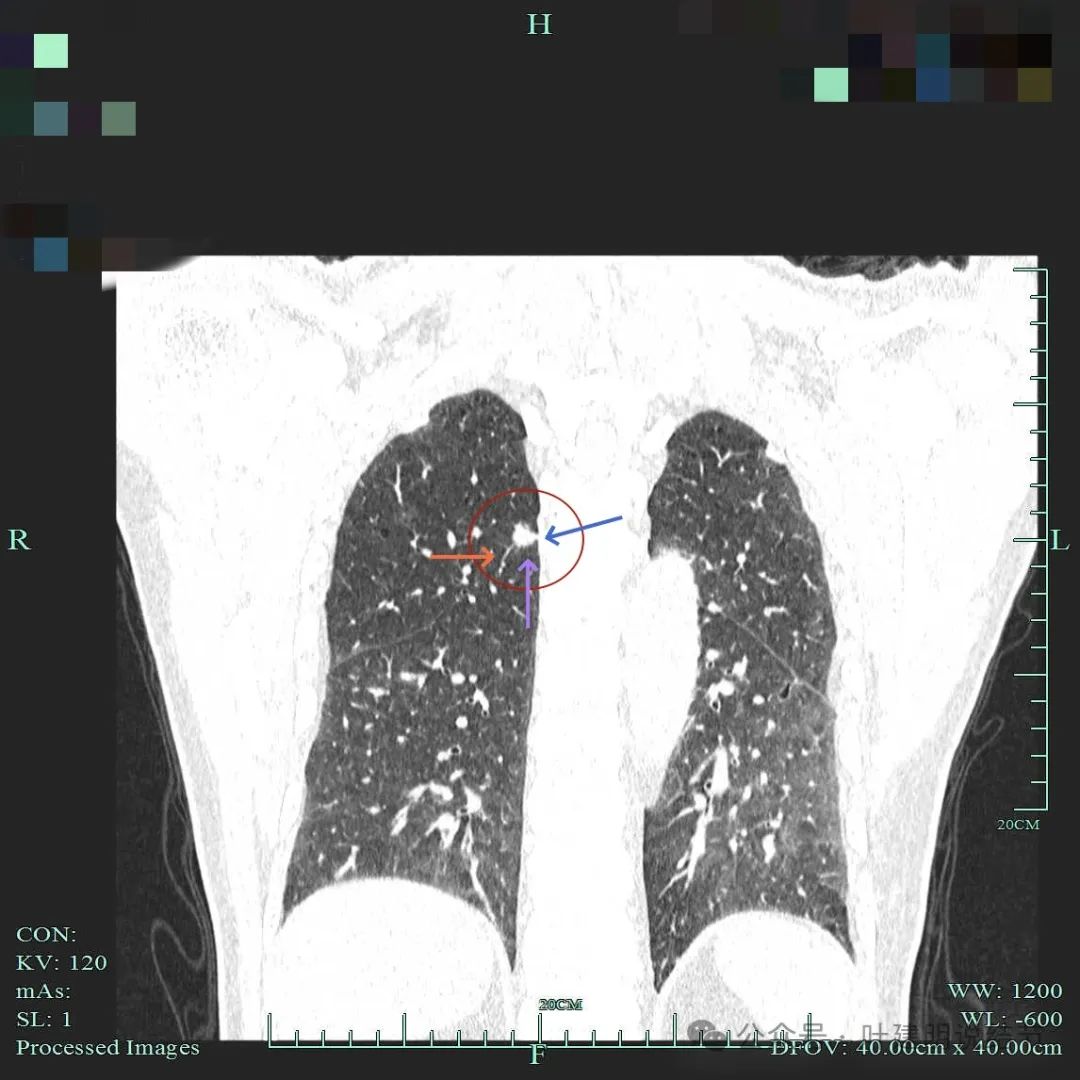
邻近胸膜似略有牵拉,病灶表面毛糙细毛刺明显,有微小血管进入。
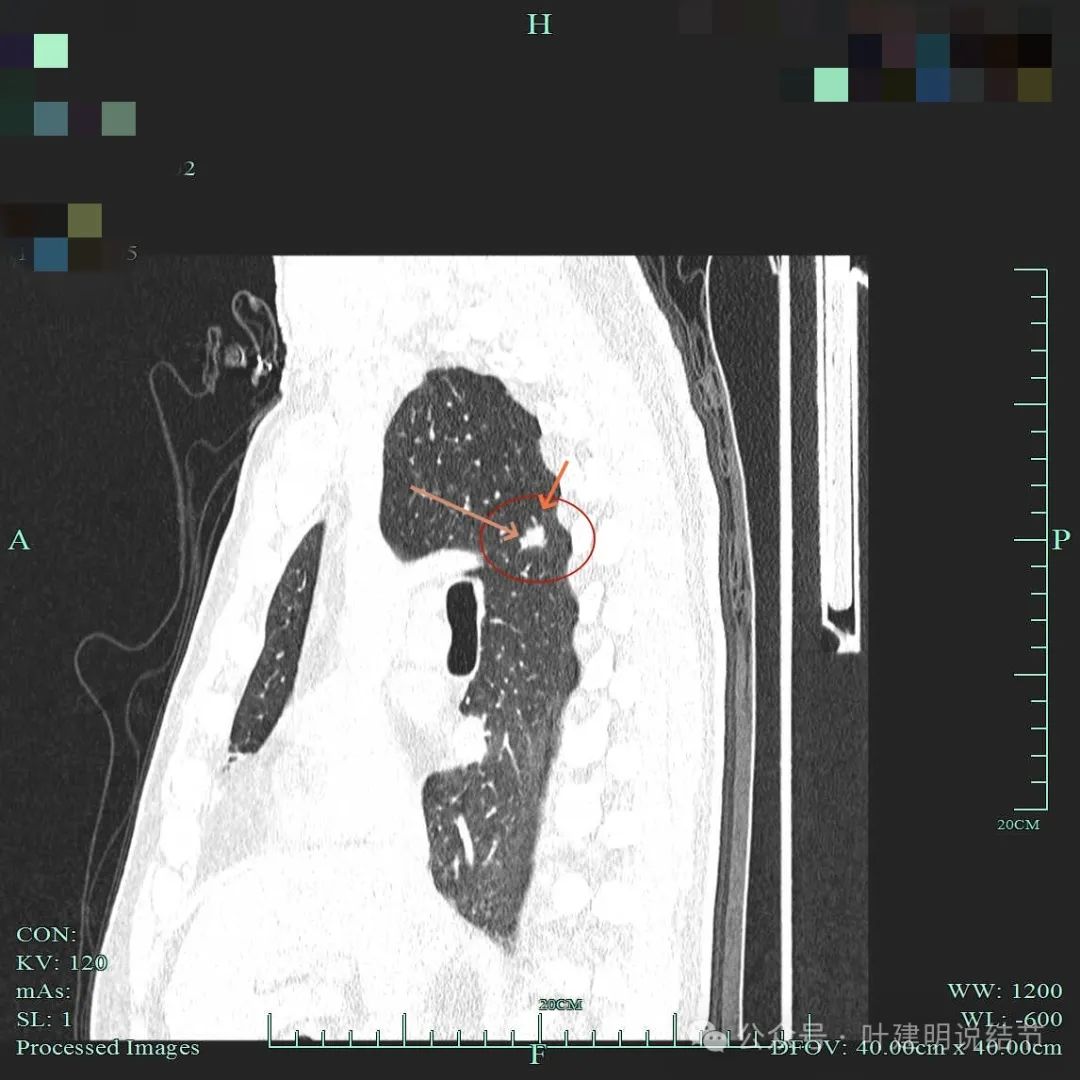
边缘毛糙,表面不平有分叶,微小血管进入。
实性小结节考虑恶性的影像特征:(1)密度:实性密度,若边缘有少许磨玻璃成分的反而更能确定恶性些;(2)边缘:小但边缘毛糙不平、有分叶,有膨胀感(显得鼓鼓的)、有细毛刺征;(3)血管:实性结节若有血管进入,而且血管是异常增粗的,尤其是与病灶的实性部分融合,没有间隙的,更说明病灶血管需要明显,恶性程度相对较高;(4)收缩力:病灶虽小,但若邻近叶间裂或胸膜,对邻近胸膜有一定程度的牵拉,说明有收缩力,也是恶性的典型表现之一;(5)轮廓:实性恶性肿瘤虽小,但少有卫星灶,没有过淡的磨玻璃成分,整体轮廓往往较清,当然如前述表面是毛糙不平的。
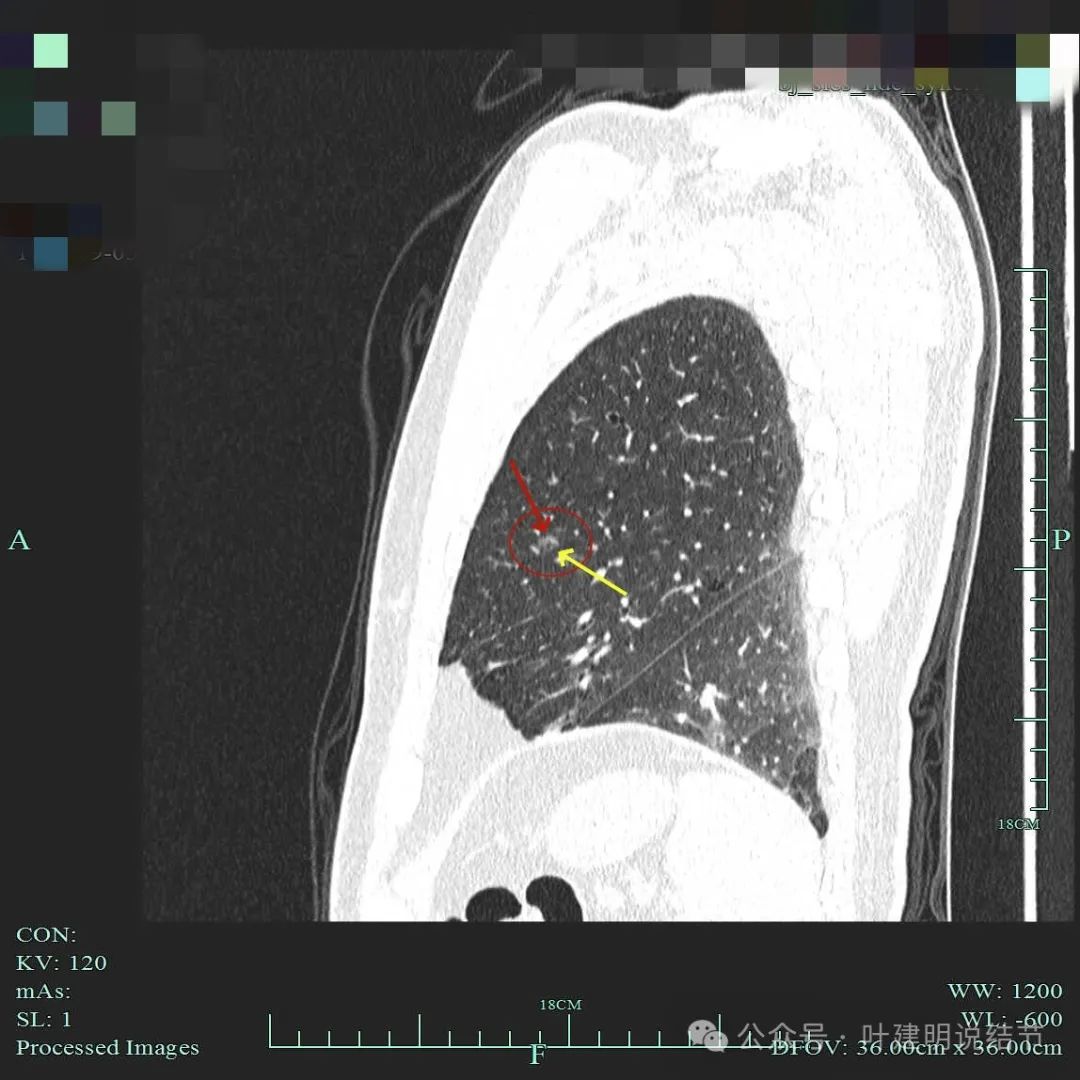
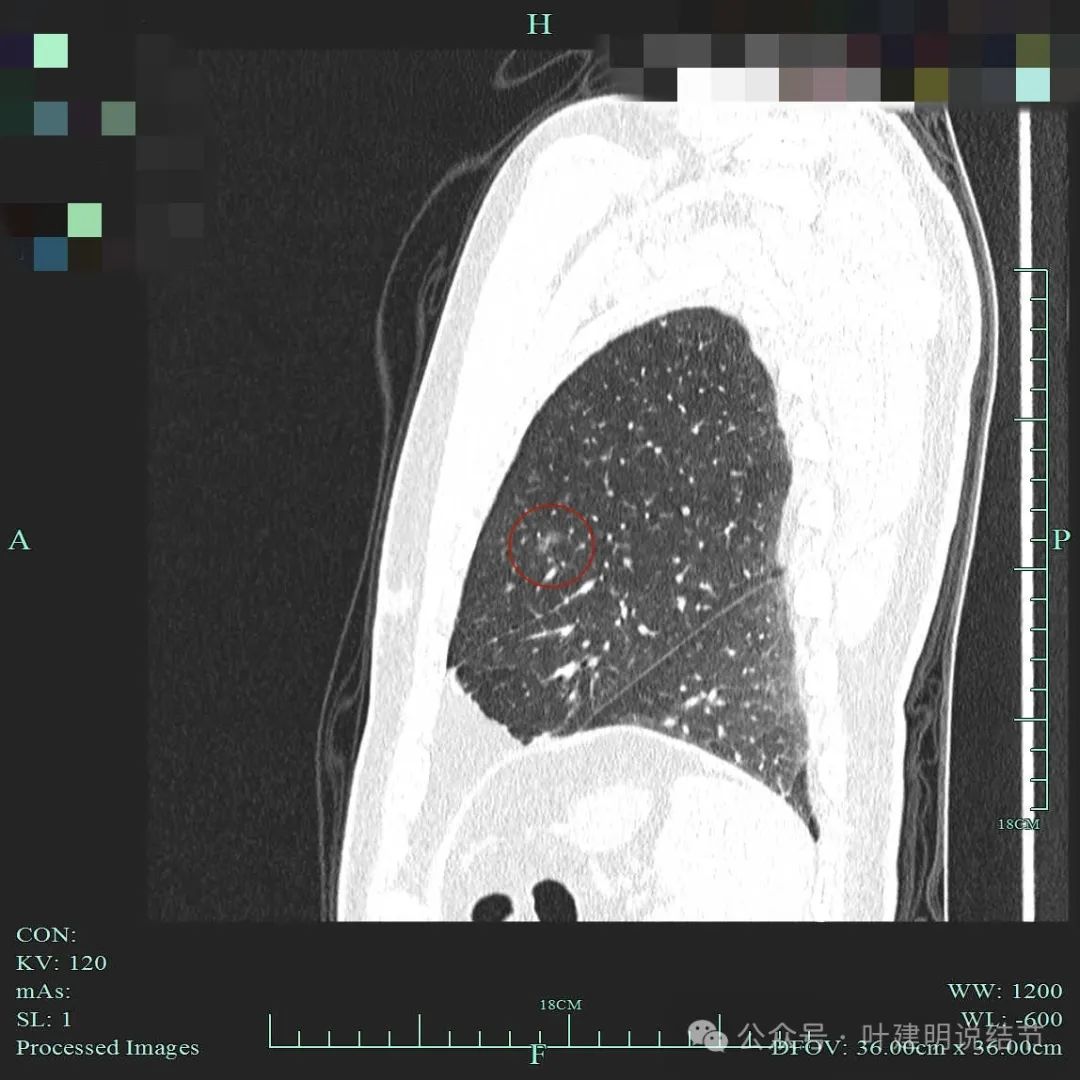
病灶2:磨玻璃结节密度不太纯,考虑微浸润性腺癌
病灶整体轮廓显得清楚,灶内密度不均并有条索状偏高密度走行于病灶内部。
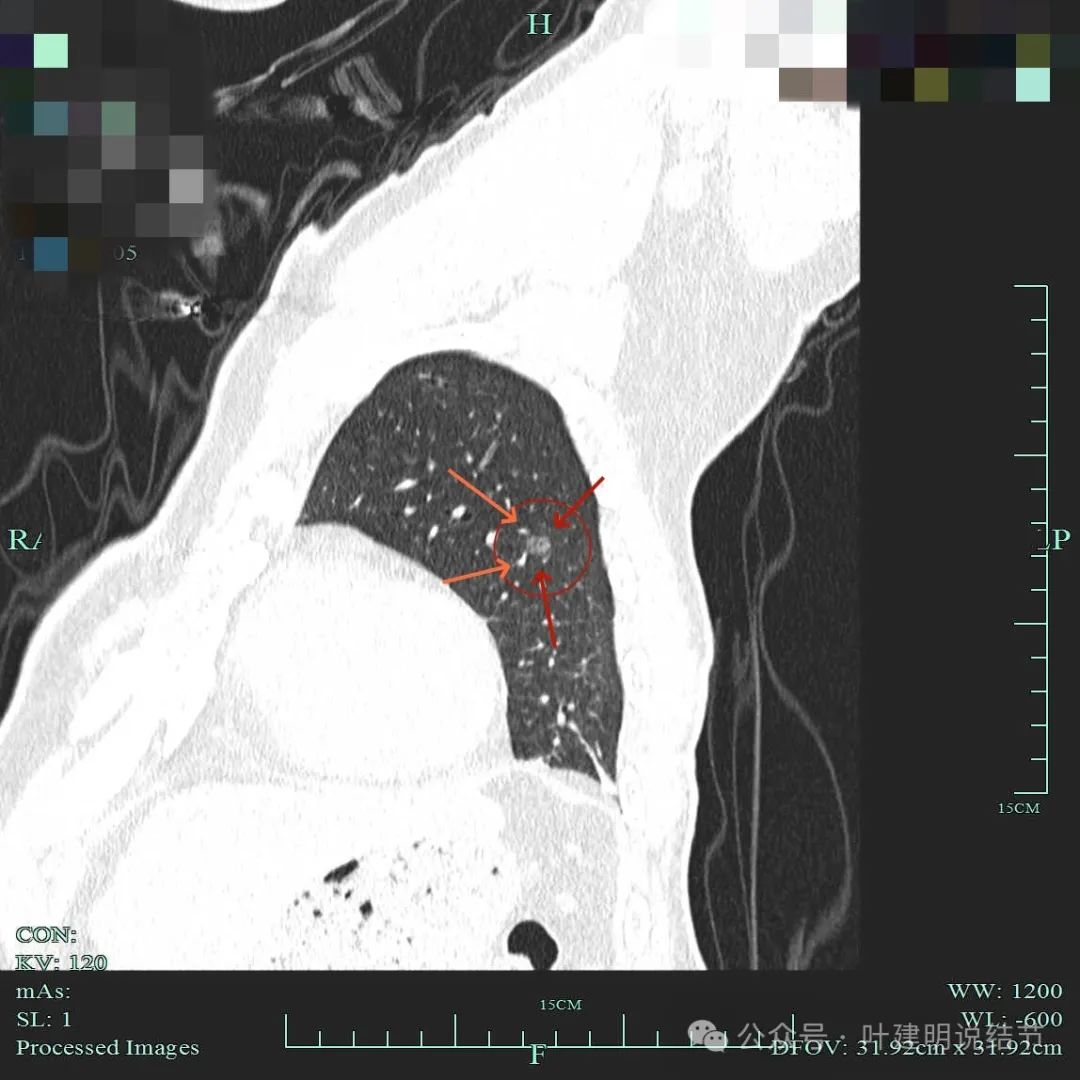
血管贴近,关系较密切。
灶内有小空泡征。
边缘毛糙,整体轮廓清。
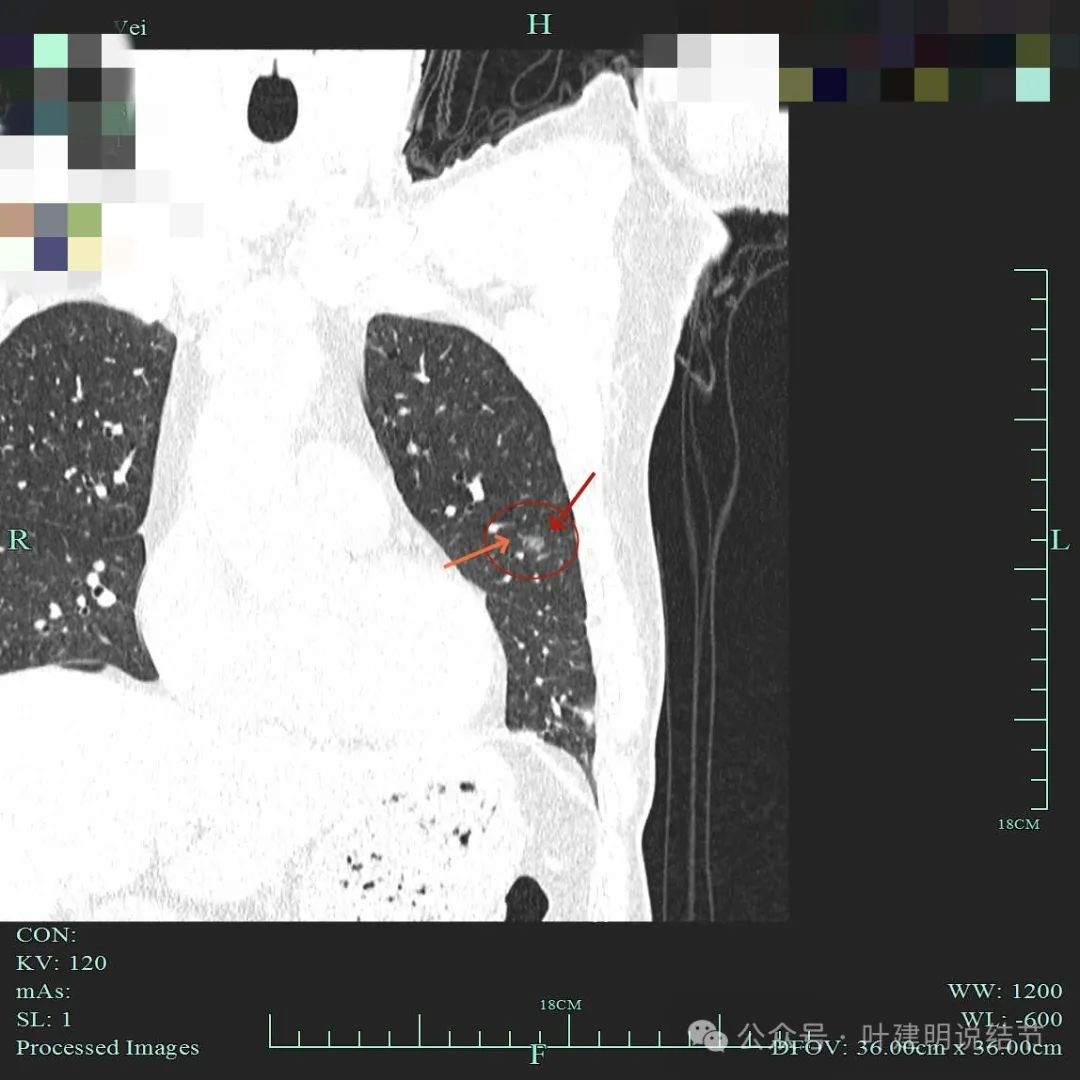
微小血管进入,瘤肺边界清楚。
磨玻璃结节考虑微浸润性腺癌的常见影像特征:(1)密度:磨玻璃密度不太均匀或整体密度略高;(2)边缘:边缘可以较平整,也可毛糙,分叶征可有可无;(3)血管:灶内可有微血管穿行并略显壁毛糙,或有小血管进入,但无显著的异常增粗;(4)邻近:微浸润性腺癌一般收缩力不够,不至于对邻近结构产生牵拉影像,所以胸膜凹陷一般不明显,也不会侵犯或影像邻近细支气管。最主要是看密度与血管征。
病灶3:囊腔型肺癌
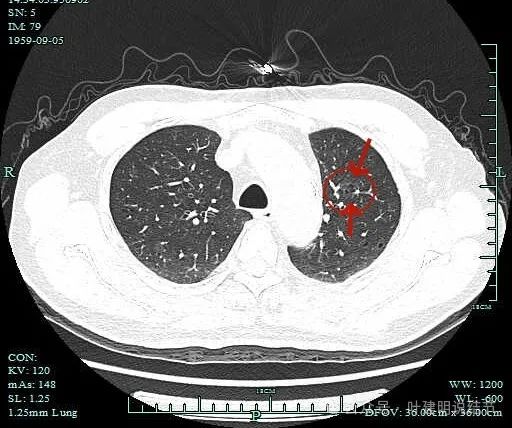
病灶出现,密度较低,但中间有较多小空泡样,病灶的轮廓清楚。

灶内小空泡,并在后面层面见相互融合成较大的囊腔。
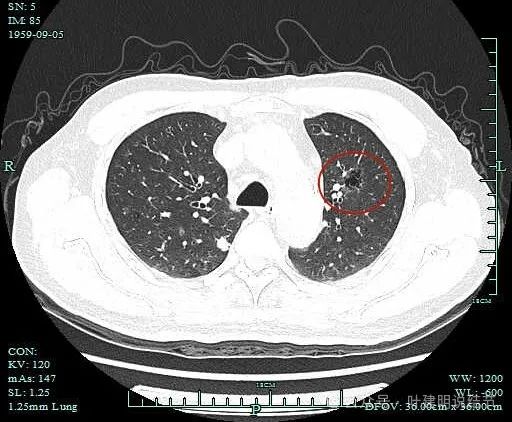
中间成了较大囊腔,内壁毛糙不光滑,囊壁厚薄不均。

病灶表面不平毛糙,部分区域有细毛刺,灶内囊腔明显。表面有浅分叶征。
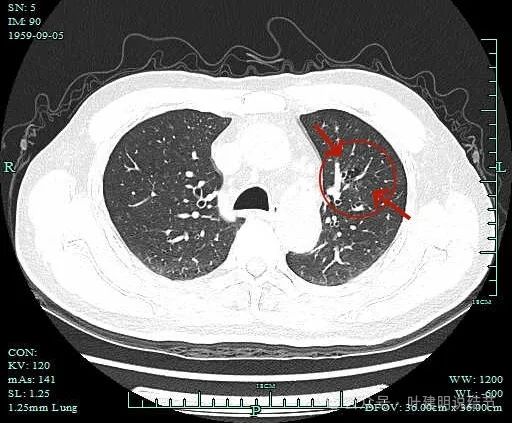
壁内有血管穿行。
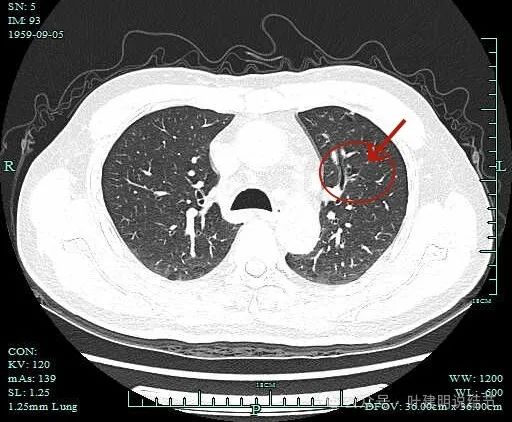
对邻近支气管无明显侵犯或影响。

少许实性成分,但实性部分的收缩力不明显。
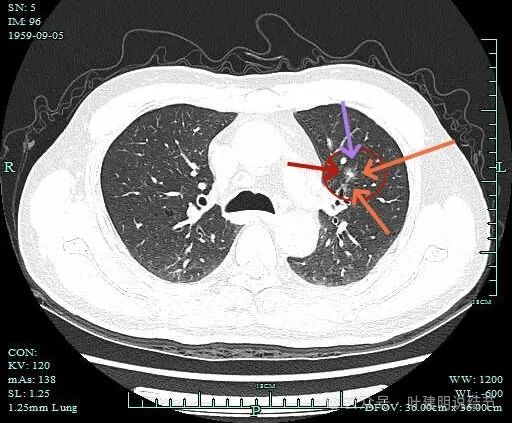
此层显得像混合磨玻璃密度,轮廓与边界较清,有微小血管征,灶内微血管走行。
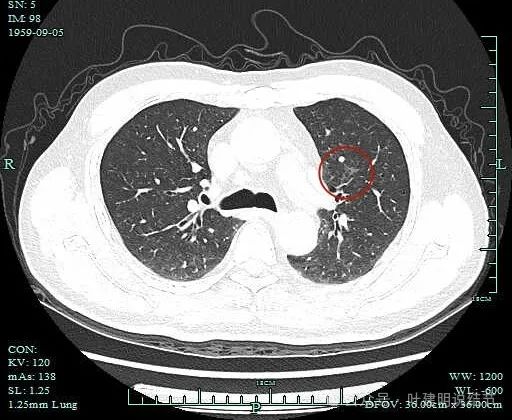
边缘区域的样子。
囊腔型肺癌的影像特征:(1)密度:囊壁可以是磨玻璃密度,也可以是实性密度,但现在较为常见的是磨玻璃密度的;(2)边缘:边缘不平、毛糙,有分叶征,有的地方会有细毛刺征;(3)囊壁:厚薄不均,内壁不光滑显毛糙或有突起,囊壁内有血管穿行多见;(4)邻近:如果是磨玻璃密度,侵袭力弱,少有破坏邻近脉管的。但若实性的当然不一定,是可以有破坏或影响的。此例以磨玻璃密度为主,所以侵袭力不强。
病灶4:胸膜下微小实性结节,考虑良性增例灶
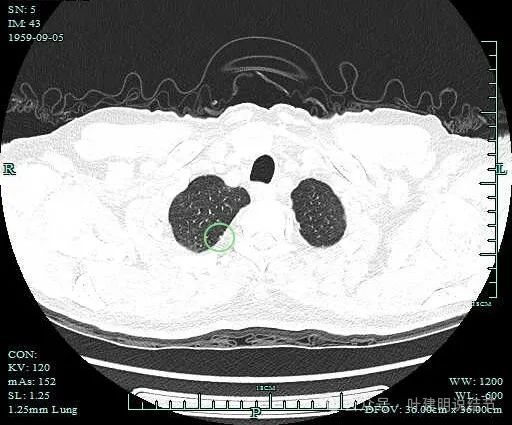
良性微小结节影像的一般表现:(1)位置:胸膜下微小的实性结节,尤其如果是多发的,基本上都是良性的;(2)密度:虽小但实性密度;(3)边缘:由于病灶太小,一般难以有显著的影像特征可分析。但若稍微再大点,一般良性的边缘平直或三角形、四边形等,缺乏收缩力,也无膨胀性。若有毛刺,也是细长不锐利。(4)邻近:由于良性病变,没有收缩力,所以即便邻近胸膜或叶间裂也往往没有牵拉。或者有宽的基底面与胸膜接触却无牵拉;(5)周围:感染性病灶可以是实性并周围有晕,显得轮廓不太清楚。也有时会有小的卫星灶。
肿瘤范畴的淡而小的磨玻璃结节:
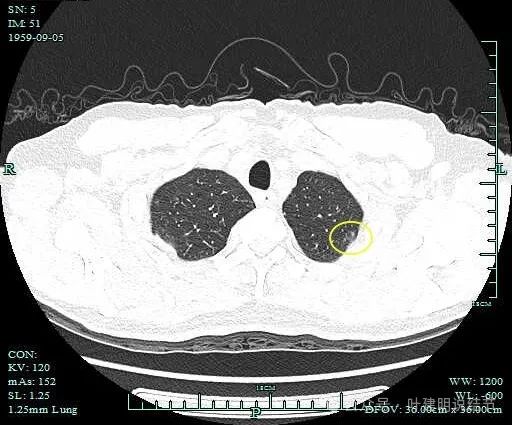
病灶5:左肺尖淡磨玻璃结节,轮廓清,灶内似见小空泡征,考虑肺泡上皮增生或不典型增生可能性大。
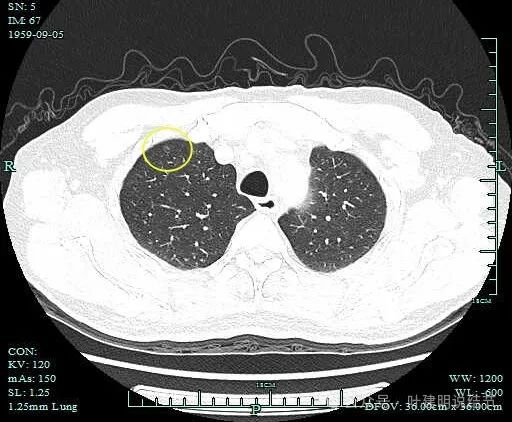
病灶6:右上叶淡磨玻璃结节,轮廓清,灶内似见小空泡征,考虑肺泡上皮增生可能性大。
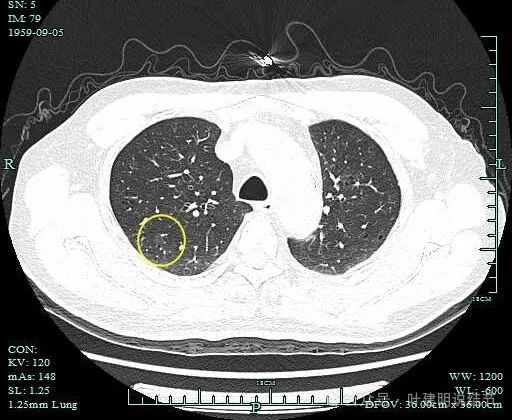
病灶7:右上叶淡磨玻璃结节,轮廓清,考虑肺泡上皮增生可能性大。
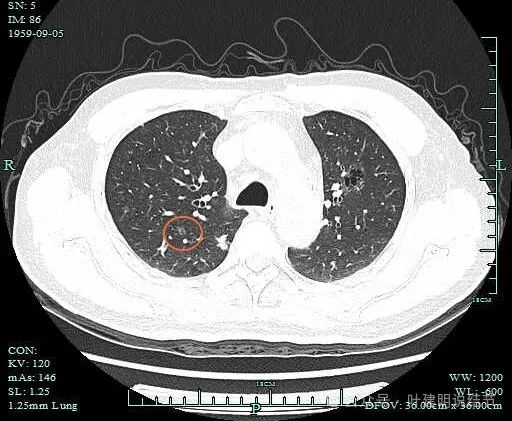
病灶8:右上叶淡磨玻璃结节,轮廓清,灶内似见小空泡征,表面不平,考虑肺泡上皮增生或不典型增生可能性大。
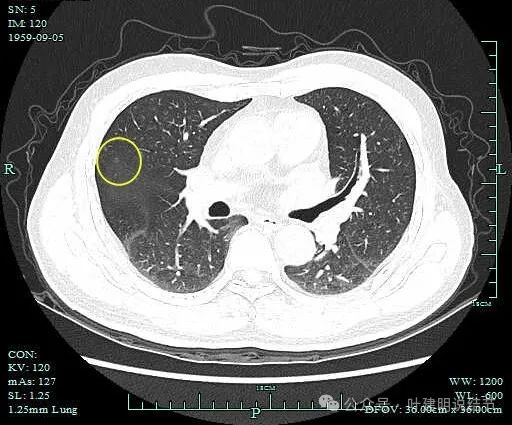
病灶9:右上叶微小淡磨玻璃结节,轮廓清,灶内似见小空泡征,靠近叶间裂,考虑肺泡上皮增生可能性大。
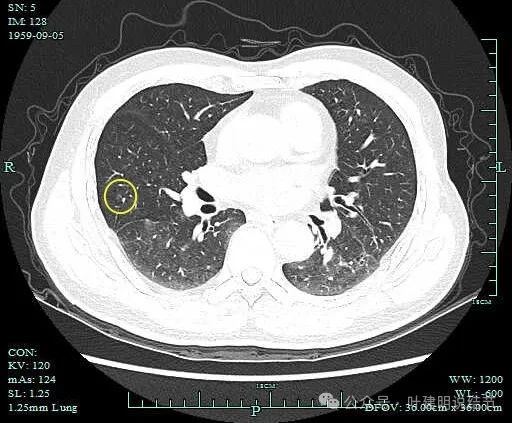
病灶10:右中叶微小淡磨玻璃结节,轮廓清,考虑肺泡上皮增生可能性大。
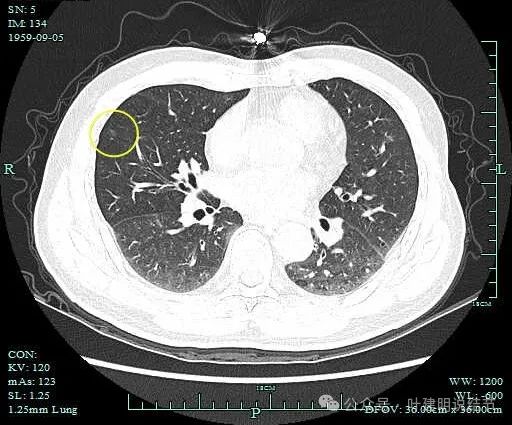
病灶11:右中叶淡磨玻璃结节,轮廓清,考虑肺泡上皮增生可能性大。
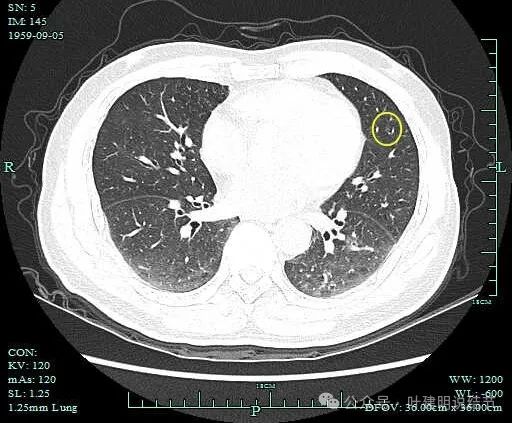
病灶12:左上叶舌段淡磨玻璃结节,轮廓欠清,考虑肺泡上皮增生或局部少许慢性炎或伴纤维增生可能性大。
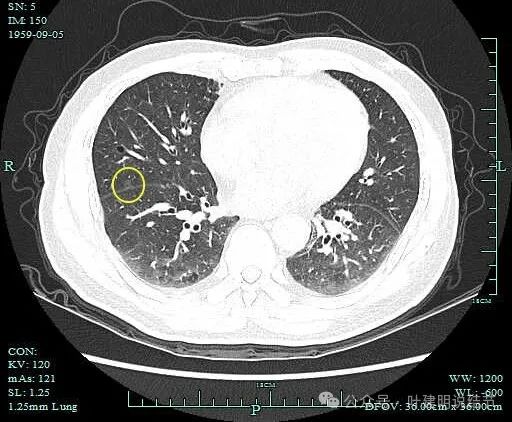
病灶13:右中叶淡磨玻璃结节,轮廓清,贴着叶裂,但无明显牵拉,考虑肺泡上皮增生或不典型增生可能性大。
微小或小的纯磨玻璃结节考虑恶性范畴的腺体前驱病变(或部分肺泡上皮增生)影像特征:(1)密度:纯磨玻璃密度,没有实性成分;(2)边缘:瘤肺边界清楚且随访持续存在是考虑肿瘤范畴磨玻璃结节最重要的依据,但一般由于病灶小,且密度低,所以其他如分叶征、毛刺或血管征等一般不明显,若有血管进入则要加一级考虑,比如微浸润性腺癌;(3)轮廓:整体轮廓清,虽密度不高,但与周围正常肺组织之间有明显区别,一眼就能看出来的;(4)邻近:密度低,又小,不会对邻近结构有影响。
病灶14:混合磨玻璃结节考虑良性慢性炎可能性大

混合磨玻璃密度结节考虑炎性可能性大的影像特征:上图这个病灶如果单看一个层面,也是像恶性的,甚至是浸润性癌的样子。但是否良性考虑重要的连续层面看,它的圆形或类型或不规则形,还是片状的。此灶在连续层面看,是从心膈角这侧往前胸壁、侧胸壁片状延伸过去的,这总成片的影像的,尤其内部有的密度较高的容易是慢性炎,而非肿瘤性质。
两肺质地并不好:
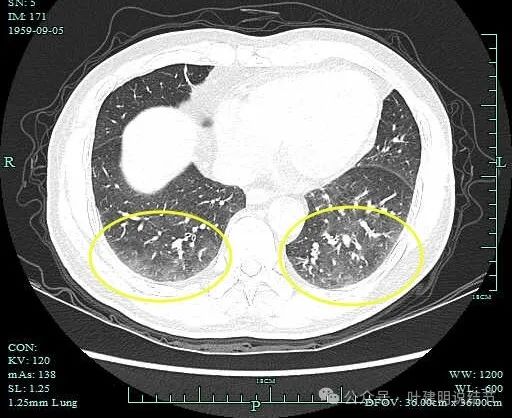
两下肺均不清爽,感觉模模糊糊的,说明虽然肺功能指标可以,但仍存在储备不是非常理想的可能性。
(三)两肺如此多的病灶,多考虑肿瘤范畴,主病灶如何确定?
纵观两肺这么多病灶,显然最主要的就是右上后段实性病灶(以下称病灶A)以及左上囊腔型病灶(以下称病灶B)以及左上考虑微浸润性腺癌的病灶(以下称病灶C)。那么按照指南意见,多原发肺癌是否干预处理是基于主病灶的风险来考虑。
那么到底病灶A是主病灶还是病灶B是主病灶呢?按当地医院的报告,显然考虑4C类的病灶B是主病灶,但实际上我们反复强调风险的高低,密度才是关键。就算大到5厘米以上,如果是磨玻璃密度,仍可以是浸润性腺癌的贴壁型,切了就是治愈。而实性的,而亚厘米大小,也会是低分化,甚至已经转移出去了的。所以本例中,虽然病灶B尺寸更大,但由于它是混合磨玻璃密度,实性成分占比小。病灶A实性密度,且有诸多恶性的包括毛刺、分叶、粗大血管进入、胸膜牵拉等影像特征,它才是主病灶,是近期有危险的病灶。由于左侧的风险相对小,与主病灶不在同一侧,所以此次优先处理的是病灶A。
主次病灶确定的思考:我们经常会碰到多发病灶,有的较为典型肯定是恶性的,但密度低,风险不大;而有的不太确切或个头更小,但密度相对较高。主次病灶的确定应该按照风险高低来定!不处理对机体危险更大的才是主病灶,即使有时不太确定必为恶性,但风险较纯磨大的仍应该重点关注它。
(四)处理右侧主病灶时,右侧其他次病灶需要一网打尽吗?
现在多发结节非常常见,所以我是一直以来反对一网打尽的,不是说一网打尽不好,而是在为什么得肺结节原因不明,无法从致病原因入手情况下,一网打尽目前查出的肺结节于事无补。机体仍会再长!而且有许多密度过淡过小的,或许一辈子也长不到有风险的程度,我是说或许!何况医学的发展,谁知道过些年会不会研究出癌症疫苗或针对磨玻璃肺癌有了更好的预防或控制的方法,毕竟手术切除是破坏性的,是以牺牲肺功能与生活质量为代价的。如果这样的牺牲并没有转化为生存期延长的益处,那这种牺牲就没有价值。与磨玻璃结节共存又如何?真到再有危险,到时候再来考虑权衡也一样的。对于此例,右上叶主病灶位置好,在边缘部位,做简单的楔形切除就能达到切缘阴性、完整去除病灶的效果。其他同侧病灶均小,也密度淡,随访没有风险,都切创伤过大。当然纵隔淋巴结可以考虑采样,毕竟病灶是实性的。当然若是纵隔淋巴结有阳性,那是3A期了的,术后则需辅助治疗,那么其他小结节或左侧的病灶B与病灶C反而也不必手术了。因为3A期了,长期预后并不理想,或许没到该处理其他病灶,它已经复发或转移了。
抓大放小与一网打尽的思考:早年我们的理念也是一次手术尽量解决所有病灶,但后来发现多发结节都是早期肺癌范畴的实在是太多,而且有多达两肺上百处的。所以就该考虑在致病因素不明确,无法从发生的原因上进行干预的时候,任何局部的干预措施都只是打地鼠一样的道理。过于积极处理仍无明显风险的结节显然是徒劳的。多发结节均风险低就可均随访,哪个冒头处理哪个才是更符合实际,更有道理。同侧多发磨玻璃密度病灶,基只有主病灶考虑浸润性癌或微浸润性腺癌该干预了,而其他病灶均仍淡而小考虑肺泡上皮增生或不典型增生时,只以最小的代价与肺组织损失解决最主要的病灶是可行的,纠结于低风险次病灶没有意义,也为是好的理念。
(五)手术方式的临床决策
1、诊断问题:两肺14处结节,其中12处考虑是肿瘤范畴的,病灶A考虑浸润性腺癌,中分化或低分化(视病灶类型);病灶B考虑浸润性腺癌,贴壁为主型,高分化;病灶C考虑微浸润性腺癌可能性大。其他结节若考虑肿瘤范畴的,也多是肺泡上皮增生或不典型增生为主,风险低,能随访;
2、手术总体思路:处理主病灶,即病灶A,左侧次病灶留待后续视随访情况再决定。右侧其他病灶暂不处理,因为反正弄不完,且目前风险低;
3、术式利弊权衡:(1)右上叶切除加下次左上叶切除或联合肺段切除:右上若是肺叶切除加淋巴结清扫,那么针对病灶A是彻底的,可是病灶C位置更靠肺叶中央,再加上病灶C在舌段,以后再外科处理左侧时,很可能得切除左上叶,或者前段加舌段切除,而病灶B的位置单纯切除前段切缘并不可靠,还要到时候三维重建再明显能不能联合肺段,如果不行,仍得考虑切肺叶。那么这次切除了右上叶,下次左侧病灶进展再切左上叶,显然肺功能影响太大,生活质量明显受影响;(2)右上叶肺段切除加下次左上叶切除:听着这次切肺段切好于肺楔形切除,主要的区别在于能取到第12组淋巴结,若12组淋巴结有转移,那便不是早期,加上病灶A的实性密度,预后情况不乐观,左侧便不必再考虑手术了。但后段切除范围大于楔形切除,因为这结节位置实在靠边。假定第12组淋巴结事实上阴性,那后段切除加纵隔淋巴结采样与楔形切除加纵隔淋巴结采样效果上并无区别。但为后续左侧的处理以及其他病灶进展时的处理留下更多余地。(3)右上叶楔形切除加淋巴结采样以及下次左上叶切除:这样的考虑虽然是妥协性的,但若基于事实上第12组以及第11组淋巴结均无转移时,那效果是与肺叶切除并无区别,却保留下大量的右上叶组织,楔形切除对肺功能影响几乎可以忽略不计,不影响日后任何外科治疗的选择。当然代价是第11-12组淋巴结事实上有转移,那么分期就会不准确,导致本来术后该辅助治疗的可能会导致分散不足,从而当成早期未给辅助治疗。但辅助治疗能治愈相对晚期的肺癌吗?显然并不能够,只能是延缓复发转移而已。以不确切的可能存在转移为筹码换取更多肺组织的损失与生活质量的降低真的是划算的吗?我想各人有各人的考虑,至少我认为不划算。
多原发病灶手术方式选择的思考:多原发肺癌的外科手术治疗,是很容易不一致的。根治性肺叶切除、肺段切除或联合亚段切除、肺楔形切除等都可能会有选择,但总体原则肯定要“尽量切除病灶的同时尽量保留肺功能”。在这个符合指南精神的理念中,何为尽理切除病灶是容易有歧义的。目前医学的影像检查与血液、实验室检查仍无法查明微转移,小概率事件的放弃与生活质量的保证之间如何平衡是该考虑的问题。
(六)手术结果
经过与患者及家属的充分沟通,并陈明不同选择的利弊,患方同意并选择这次先右上叶部分切除加淋巴结采样,左侧病灶先随访,以后视病情发展再决定干预时机与干预方式。
杭州市肿瘤医院胸外科手术团队为其进行了单孔胸腔镜下右上叶部分切除加淋巴结采样术。
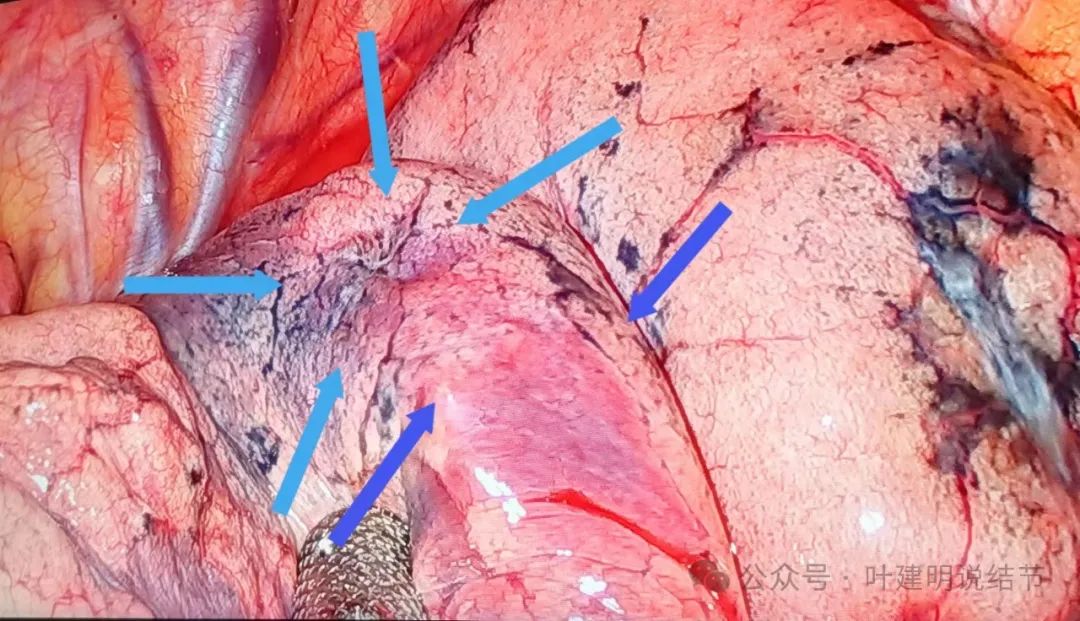
上图示病灶镜下观:深蓝色箭头是术前定位医用胶,浅蓝色的是肿瘤所在处。其实这位置不定位也能发现,但有时怕胸腔粘连,还是定位下比较安心些。
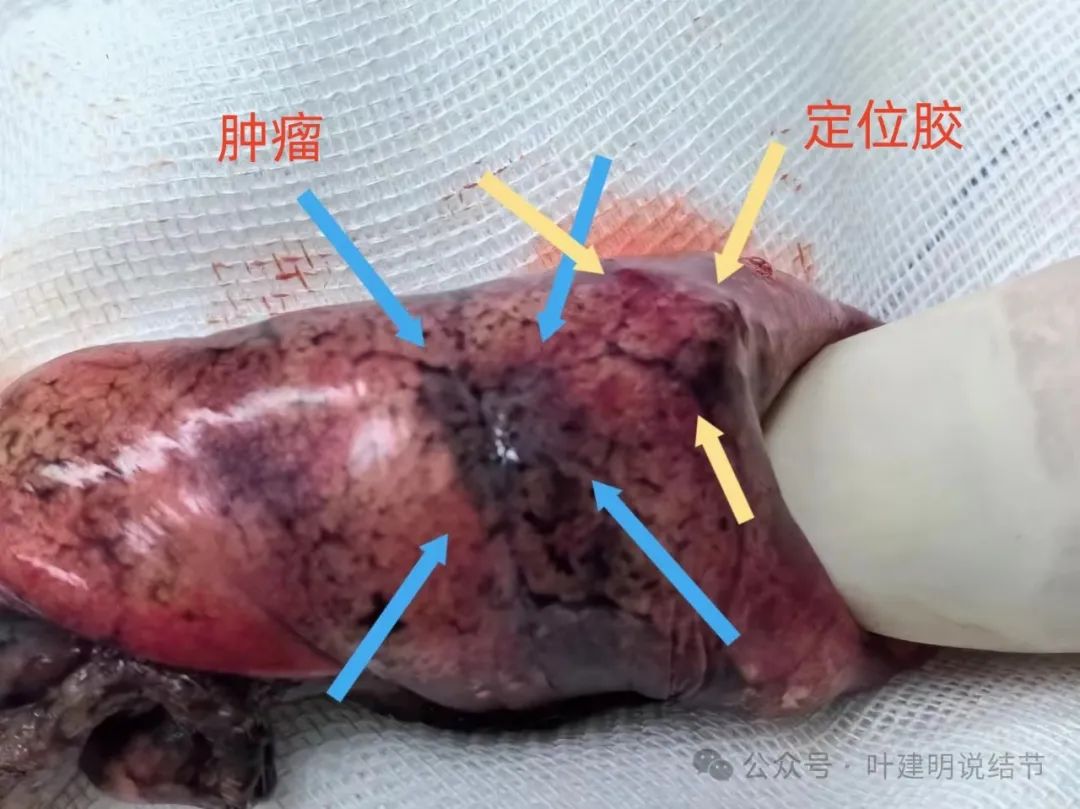
标本切下后表面观:黄色示定位胶,突起质硬的;蓝色示肿瘤,表面胸膜灰黑,皱缩。

标本切面观:切面灰黑,质硬,无包膜。

术前快速受限于冰冻切片提供的信息与准确性,报的是微浸润性腺癌。但个人当时就认为,术后常规病理可能会升级。要么是微浸润伴病灶处纤维增生。
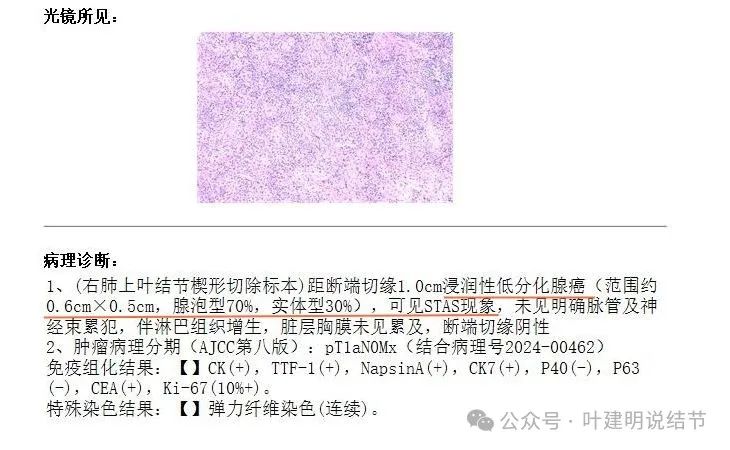
常规病理出来果然升级了,报的是:浸润性腺癌,关键是腺泡型70%以外,还有30%实体型!还有STAS现象!!大小倒是不大,才0.6厘米。

采样第2组、第4组、第7组以及第10组淋巴结均阴性。
以术中病理结果决定手术方式的局限性思考:前些年或目前仍有许多医生的理念是按术中快速切片的结果来决定最后的手术方式,如果楔形切除后报恶性就切肺叶,或报浸润性癌就切肺叶。但其实有两点需要我们注意的:(1)有许多大型医院术中冰冻切片只报良性或恶性,不分亚型。所以有许多术中报腺癌,再切肺叶并清扫淋巴结,术后常规病理出来是原位癌或微浸润性腺癌的,这时候按原则是符合的,但肯定是不划算的。所以我一直强调不单只看术中病理,而要从随访发展变化情况、术前影像上的密度、实性成分的占比、是否多发等综合考虑;(2)受限于术中冰冻切片检查的技术条件,快速切片与石蜡切片的不一致性,特别是同属恶性范畴的亚型是真切存在的。如此例术中报微浸润,但术后反转到低分化,如果不是综合评估,从患者利益最大化出发,再次手术切除右上叶也是合理的。这时候仍得回到第一条中的全面评估考虑,不能单凭病理报告来定。列举出不同的可能性与利弊,再权衡分析考虑。
(七)后续辅助治疗与否的纠结
本来如果常规病理也是中分化,大小亚厘米,淋巴结采样阴性,那么就比较放心安心随访,以后主要观察左侧病灶的情况,如进展到有风险时再来考虑干预处理。但现在病理示低分化腺癌,且有STAS现象,又是妥协性的亚肺叶切除,后续的辅助治疗给或不给就比较纠结。但是有一点是肯定的,左侧的病灶B与病灶C随访进展是要干预处理的。那么就如前面的分析,仍假定来说:1、假定病灶A虽然类型不太好,但确实没有微转移,也没有第11-12组淋巴结转移,那么预后仍然良好,仍然只需关注左侧病灶;2、假定病灶A事实上存在微转移,并远处已经有癌细胞在,那么不管再切肺叶、术后靶向治疗或化疗都不能完全治愈,做到的只是延缓复发与转移灶的检出,其实对预后的影响有限。我们再回到利弊权衡上,显然为了不确切的可能转移再扩大切除或予以辅助治疗获益并不明显,但创伤是显而易见的,后面左侧上叶病灶也被关上了外科干预手段的大门。择中的选择是:1、下次随访时查下PET-CT,看有无远处转移,如果真有,直接是晚期,也就不需要考虑左侧或其他结节的情况了;如果没有转移,就视作没有转移,仍按原先思路随访左上叶病灶;2、可以考虑MRD加基因检测,若MRD阳性,术后辅助治疗;若阴性则回到原来的思路,视作没有转移关注左上叶病灶。
早期肺癌术后到底要不要辅助治疗的思考:按指南标准,术后分期若是1A当然是不必辅助治疗的。但一是目前也已经有文章发表,认为1A期的靶向治疗也有获益;二是妥协性亚肺叶切除时分期可能不准确的问题。所以真正是否获益其实是基于是不是存在微转移,而临床常规检查无法确定。若事实上有微转移,予以术后辅助治疗必是获益的,包括无复发生存时间的延长或以3年、5年生存率的延长。但我们仍要考虑如果随访时间延长到10年或以上,早期肺癌予以术后辅助治疗到底有没有显著改善总生存才是关键。有没有可能对于这类早期肺癌,会有下面这种情况:(1)不给辅助治疗,4年时复发或转移;(2)给了辅助治疗,吃了2-3年的药,以5年无复发生存来评估,是获益的,但他到6年时检出转移或复发;(3)继续随访到8年时,都没有活过。当然对于磨玻璃肺癌不是这样的,特别是纯磨的腺癌,不处理也许多5年都没有进展,何来按3年、5年计时来评估效果的科学性。总体上,如果任何全身性治疗不是能够治愈肺癌,那么不断前移的适应证或许并不肯定对患者有益。事实上:有微转移反正无法真正在治愈;没有微转移,局部切除干净就是治愈。这在逻辑上是说得通的!
感悟:
今天这篇病例分析非常特别,一是同一个病人身上有不同类型的肺癌,影像表现各异,都非常有特点;二是主给大家以启示如何来确定主病灶;三是常规病理提示了低分化癌,为1A期肺癌是否需要辅助治疗提供了争议与讨论的空间。同时还为是否追加手术也提供了可以讨论的话题;四是外科干预方式的选择有不同角度的考虑。这样的病例如果放在不同医生来看,处理的方式可以大相径庭。我也无法肯定自己的团队的选择是最优,但我想很少有医生能把经手的病例如此详细明确的陈列出利弊来,并分析出不同选择的利弊得失。至少我们力争尽最大努力做出最有利于患者的决策和方案,真心实意只从患者受益的角度出发来考虑问题。理由千万条、指南共识一大堆,但都无法具体到每个个体每一步该怎么做。以病人为中心考虑问题,如何对患者的利益最大化是根本,也是大于一切的原则。我想这是做事,也是做人的道理!
- 搜索
-
- 1000℃李寰:先心病肺动脉高压能根治吗?
- 1000℃除了吃药,骨质疏松还能如何治疗?
- 1000℃抱孩子谁不会呢?保护脊柱的抱孩子姿势了解一下
- 1000℃妇科检查有哪些项目?
- 1000℃妇科检查前应做哪些准备?
- 1000℃女性莫名烦躁—不好惹的黄体期
- 1000℃会影响患者智力的癫痫病
- 1000℃治女性盆腔炎的费用是多少?
- 标签列表
-
- 星座 (702)
- 孩子 (526)
- 恋爱 (505)
- 婴儿车 (390)
- 宝宝 (328)
- 狮子座 (313)
- 金牛座 (313)
- 摩羯座 (302)
- 白羊座 (301)
- 天蝎座 (294)
- 巨蟹座 (289)
- 双子座 (289)
- 处女座 (285)
- 天秤座 (276)
- 双鱼座 (268)
- 婴儿 (265)
- 水瓶座 (260)
- 射手座 (239)
- 不完美妈妈 (173)
- 跳槽那些事儿 (168)
- baby (140)
- 女婴 (132)
- 生肖 (129)
- 女儿 (129)
- 民警 (127)
- 狮子 (105)
- NBA (101)
- 家长 (97)
- 怀孕 (95)
- 儿童 (93)
- 交警 (89)
- 孕妇 (77)
- 儿子 (75)
- Angelababy (74)
- 父母 (74)
- 幼儿园 (73)
- 医院 (69)
- 童车 (66)
- 女子 (60)
- 郑州 (58)