首页 > 医疗资讯/ 正文
在 2020 年 10 月至 2021 年 4 月期间举行的会议中,由 12 名胃肠病学家组成的核心小组根据文献、现行指南和相关的其他研究确定了克罗恩病的治疗目标并制定治疗升级和降级决策,使用修改后的德尔福流程来完善推荐意见并获得 54 位日本专家的同意,共制定了 17 项关于管腔型CD 强化治疗(目标内镜缓解)的推荐意见,6 项关于肛周/瘘管 CD 强化治疗的推荐意见(目标是肛周病变的愈合和瘘管的完全闭合),6 项关于小肠狭窄(以解决阻塞性症状为目标)CD 强化治疗的推荐意见、7项关于术后强化治疗的推荐意见(以内窥镜缓解为目标)以及5项关于停止或减少 CD 患者治疗剂量的推荐意见。小编将其要点整理如下:
共识主要回答以下五个问题:
1. 管腔型CD患者强化治疗的标准是什么?
2.伴有肛周或瘘管疾病的CD患者强化治疗的标准是什么?
3.伴有小肠狭窄的CD患者强化治疗的标准是什么?
4.CD 患者术后强化治疗需要考虑哪些因素?
5.CD 患者降阶梯(即停止或减少治疗剂量)的注意事项是什么?
共识建议
问题 1. 管腔型CD 患者强化治疗的标准是什么?
目标:内镜缓解。
_
投票一致率
推荐意见 1.1:初始无反应或初步改善后反应丧失的初步鉴定基于体征和症状、生物标志物以及治疗医师对患者状况(包括肠外表现)的全面评估(证据级别 1a)
41/46 (89.1%)
推荐意见 1.2:肠外表现的存在通常是持续性肠道炎症的征兆,可能表明需要更强化的治疗(证据级别 2b)
42/44 (95.5%)
推荐意见 1.3:克罗恩病活动指数 (CDAI) 或 Harvey–Bradshaw 指数 (HBI) 可用于衡量临床疾病活动,这两种衡量标准同样有效。由于其简单性,HBI 被推荐为常规临床实践中评估临床疾病活动的首选工具;HBI 评分 > 4 表示活动性疾病(证据级别 1b、5)
42/44 (95.5%)
推荐意见 1.4:虽然疾病体征和症状通常是治疗效果欠佳的第一个指标,但在未确认存在持续性肠道炎症之前不应进行治疗升级(证据级别 3、5)
44/44 (100%)
推荐意见 1.5:治疗期间 CD 体征或症状恶化的患者应使用生物标志物、小肠放射学、内窥镜检查或横断面成像(计算机断层扫描 [CT] 或磁共振成像 [MRI])评估肠道炎症(证据级别5)
45/45 (100%)
推荐意见 1.6:内窥镜检查是评估肠道炎症的既定标准(证据级别 5)
46/47 (97.9%)
推荐意见 1.7:当怀疑有活动性小肠疾病时,使用球囊辅助内窥镜或胶囊内窥镜观察小肠粘膜很重要(证据级别 2a)
47/47 (100%)
推荐意见 1.8:当内窥镜检查或胶囊内窥镜检查不可行或不实用时,使用磁共振小肠造影术 (MRE)、CT小肠造影术 (CTE) 或超声的无创成像是首选方式(证据级别 5)
47/47 (100%)
推荐意见 1.9:CD 患者应尽量减少 CT 的使用,以限制终生暴露于辐射(证据级别 1a/1b)
47/47 (100%)
推荐意见 1.10:在评估 CD 患者肠道炎症的严重程度时,MRE 与 CTE 一样准确(证据级别 1a)
46/47 (97.9%)
推荐意见 1.11:CDEIS 和 SES-CD 都是可靠的。SES-CD 是推荐用于肠道炎症内镜评估的评分系统,基于其有效性和简单性(证据级别 2a)
46/47 (97.9%)
推荐意见 1.12:有症状的患者:大多数 CD 体征或症状恶化加上客观炎症标志物(血清 CRP 水平升高或富含亮氨酸 α2 糖蛋白 (LRG) 和/或粪便钙卫蛋白 [FC] 水平升高)的患者是治疗升级的候选者, 在通过内窥镜检查或成像确认肠道炎症之前。发烧或腹痛的患者应进行影像学检查以排除脓肿形成。(证据等级 1a)
37/45 (82.2%)
推荐意见 1.13:无症状患者:CRP 或 FC 水平升高的患者应考虑使用内窥镜或影像学检查评估肠道炎症(证据级别 1a/1b)
45/45 (100%)
推荐意见 1.14:监测方式(生物标志物、内窥镜检查、影像学)的选择和评估之间的间隔应根据 CD 的部位、分布和严重程度、患者偏好、影像学检查/专业知识的当地可用性以及成本进行个体化(证据5级)
45/45 (100%)
推荐意见 1.15:抗肿瘤坏死因子 (TNF)-α 药物水平和/或抗体滴度的测量可能有助于确定原发或继发无反应患者是否需要转换或加强生物治疗,但在以下情况下不是必需的缓解期患者的常规检查(证据级别 1b、5)
46/46 (100%)
推荐意见 1.16:亚洲 CD 患者在开始硫嘌呤治疗前应检测 NUDT15 p.Arg139Cys 基因型(证据级别 4-5)
45/46 (97.8%)
推荐意见 1.17:当硫嘌呤治疗不足时,考虑通过增加剂量进行优化(证据级别 4-5)
41/41 (100%)
问题 2. 伴有肛周或瘘管病变的 CD 患者强化治疗的标准是什么?
肛周病变的治疗目标:愈合。
瘘管的治疗目标:完全闭合。
_
投票一致率
推荐意见 2.1:在 CD 患者中,肛周疾病与许多不良结果和疾病复发的更大风险相关,促使治疗强化的阈值较低(证据级别 2c,5)
45/45 (100%)
推荐意见 2.2:肛周 CD 最好由多学科团队管理,包括外科医生、结肠直肠病学家和专科胃肠病学家(证据级别 5)
46/47 (97.9%)
推荐意见 2.3:对肛周疾病的类型、范围和严重程度的初步评估以及治疗目标的确定对于指导治疗策略至关重要,无论是在总体上还是在强化治疗方面(证据级别 5)
46/46 (100%)
推荐意见 2.4:治疗目标应根据个体患者的情况确定,主要目标是完全闭合,如果不可能或无法预期,次要目标是缓解症状(证据级别 5)
46/46 (100%)
推荐意见 2.5:治疗策略的顺序和选择,包括外科手术和抗 TNFα 治疗的使用,应基于对病变的逐步评估和对治疗的反应(证据级别 1、5)
45/45 (100%)
推荐意见 2.6:肛周疾病患者的治疗强化应根据病变的性质和对初始治疗的反应进行指导(证据级别 1、5)
36/37 (97.3%)
对于患有活动性肛周瘘管疾病的患者,治疗策略的选择应基于对病变的逐步评估及其对治疗的反应,如图 1 所示。
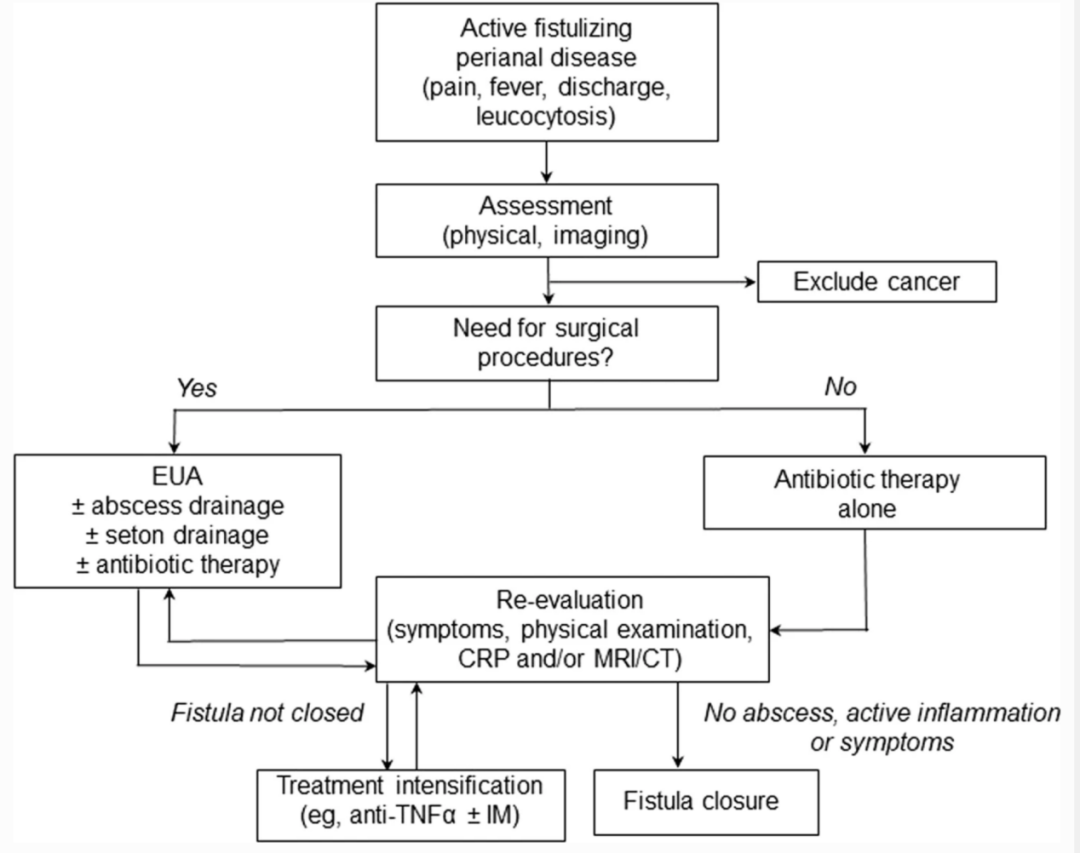
图1 活动性肛周瘘管病患者的初始评估和治疗选择
CRP ,C反应蛋白;CT,计算机断层扫描;EUA,麻醉检查;IM,免疫调节剂;MRI,磁共振成像;TNF,肿瘤坏死因子。
问题 3. 伴有小肠狭窄的 CD 患者强化治疗的标准是什么?
目标:解决阻塞性症状。
_
投票一致率
推荐意见 3.1:新发或恶化的阻塞性症状(包括急性腹胀、痉挛、恶心、呕吐和腹痛)的 CD 患者需要评估小肠狭窄(证据级别 5)
45/46 (97.8%)
推荐意见 3.2:许多成像方式可用于识别小肠狭窄,包括横断面成像方式(US、CTE 和 MRE)、小肠 X 线摄影和气囊辅助内窥镜检查。如果可用,MRE 是识别小肠狭窄的首选成像方式(证据级别 2b、4)
42/44 (95.5%)
推荐意见 3.3:即使包括 MRE 在内的横断面影像学检查结果为阴性,对于有梗阻症状的患者,仍建议进行气囊辅助内镜检查;这允许选择在合适的候选人中进行内窥镜球囊扩张(证据级别 2b、4)
45/46 (97.8%)
推荐意见 3.4:狭窄 CD 的治疗选择取决于狭窄主要是炎症还是纤维化。对于临床特征和影像学发现提示的以纤维化为主的狭窄,应考虑手术治疗或内窥镜球囊扩张术(证据级别 2a)
39/46 (84.8%)
推荐意见 3.5:在内镜球囊扩张治疗之前,应评估狭窄的长度、位置和角度。如果狭窄内存在瘘管或深部溃疡,则不应进行内窥镜球囊扩张术(证据级别 2a)
46/46 (100%)
推荐意见 3.6:内窥镜球囊扩张有助于避免或延迟手术(证据级别 2a)
43/45 (95.6%)
问题 4. CD 患者术后强化治疗的必要考虑因素有哪些?
目标:内镜缓解。
_
投票一致率
推荐意见 4.1:接受过 CD 手术的患者有复发和再次手术的风险,因此通常需要术后治疗。在预定的术后内镜评估之前,术后治疗决策应考虑术前治疗反应和潜在危险因素(即当前吸烟习惯、穿入性疾病或既往切除术、残留活动性疾病、广泛病变、肛周疾病)(证据级别 1b、5 )
46/47 (97.9%)
推荐意见 4.2:接受过肠切除术的 CD 患者应在手术后 6-12 个月接受内镜评估肠道炎症,无论其风险状况如何,治疗决策应考虑这一结果。使用内窥镜检查、横断面成像或生物标志物测试,需要粘膜炎症证据来诊断 CD 复发(证据级别 1b、5)
46/48 (95.8%)
推荐意见 4.3:内窥镜检查是粘膜评估的金标准,但如果内窥镜检查不可行或不合适,则可以使用 MRE 或 US 进行横断面成像。气囊辅助内窥镜或胶囊内窥镜是小肠可视化的合适方式(证据级别 3a、5)
47/47 (100%)
推荐意见 4.4:应在肠切除术后评估吻合口和近端小肠。回结肠切除术后改良 Rutgeerts 评分为 i2b 或更高表明临床复发风险高。对于活动性炎症患者(例如,改良 Rutgeerts 评分≥ i2b),无论是否存在腹部症状,都应在肠切除术后的任何时间考虑升级治疗(证据级别 1b、3b、5)
43/46 (93.5%)
推荐意见 4.5:CD 活动指数 (CDAI) 和 HBI 不能很好地指示术后内镜复发,并且不够敏感以监测术后早期复发(证据级别 3b)
47/47 (100%)
推荐意见 4.6:包括 CRP 和 FC 在内的生物标志物可用于辅助评估,并且 FC 与术后内窥镜疾病活动的相关性优于 CRP(证据级别 1a)
46/47 (97.9%)
推荐意见 4.7:对于手术切除后出现 CD 症状(疼痛和/或腹泻)的患者,应排除其他潜在原因(如胃肠道感染、胆汁酸吸收不良或细菌过度生长)并在做出医疗决定前确认疾病复发治疗(证据级别 5)
45/47 (95.7%)
问题 5. CD 患者降阶梯(即停止或减少治疗剂量)的考虑因素是什么?
_
投票一致率
推荐意见 5.1:抗 TNFα 治疗的降级与复发风险增加相关,接受抗 TNFα 单一疗法的患者复发风险可能更大(证据级别 3-4)
46/48 (95.8%)
推荐意见 5.2 停止免疫调节剂单一疗法与复发风险增加相关(证据级别 2-4)
45/48 (93.8%)
推荐意见 5.3:停止免疫调节剂治疗可能不会增加接受抗 TNFα 药物和免疫调节剂联合治疗且已达到 6 个月以上无类固醇临床和生化缓解的患者的复发风险(证据级别 2、3、5 )
44/47 (93.6%)
推荐意见 5.4:降级后复发的主要预测因素包括年龄较小、病程和严重程度较长、肛周疾病、残留活动性病变、CRP、FC 和白细胞水平升高以及血红蛋白水平较低。(证据级别 2-4)
45/47 (95.7%)
推荐意见 5.5:应监测接受降阶梯治疗的患者是否复发,尤其是在停药或减量后的初始阶段(证据级别 3、5)
46/47 (97.9%)
表1总结并比较了停用抗 TNFα 药物和免疫调节剂后与复发风险增加相关的预测因素。
_
抗肿瘤坏死因子α治疗
免疫调节疗法
经常观察到/明显关联更强
CRP水平升高、FC水平升高、白细胞计数升高、血红蛋白水平低、诊断 年龄较小、肛周疾病
CRP 水平升高,白细胞或中性粒细胞计数升高,血红蛋白水平低
较少观察到/可能关联较弱
男性、吸烟、既往抗TNFα 治疗或停药前剂量增加、存在狭窄或瘘管 、低谷水平较高(通常≥ 2 µg/mL)
伴有肛周受累的高危疾病、年龄较小、男性、缓解持续时间短、不用类固醇的时间较长、硫唑嘌呤剂量较高、硫嘌呤治疗前逐渐减量降级、戒烟、联合治疗中抗 TNF 药物的谷水平较低或检测不到
CRP C反应蛋白、FC粪便钙卫蛋白、TNF肿瘤坏死因子
参考文献
Nakase H, Esaki M, Hirai F, Kobayashi T, Matsuoka K, Matsuura M, Naganuma M, Saruta M, Tsuchiya K, Uchino M, Watanabe K, Hisamatsu T; TRADE consensus group. Treatment escalation and de-escalation decisions in Crohn's disease: Delphi consensus recommendations from Japan, 2021. J Gastroenterol. 2023 Feb 11. doi: 10.1007/s00535-023-01958-z. Epub ahead of print. PMID: 36773075.
- 搜索
-
- 1000℃李寰:先心病肺动脉高压能根治吗?
- 1000℃除了吃药,骨质疏松还能如何治疗?
- 1000℃抱孩子谁不会呢?保护脊柱的抱孩子姿势了解一下
- 1000℃妇科检查有哪些项目?
- 1000℃妇科检查前应做哪些准备?
- 1000℃女性莫名烦躁—不好惹的黄体期
- 1000℃会影响患者智力的癫痫病
- 1000℃治女性盆腔炎的费用是多少?
- 标签列表
-
- 星座 (702)
- 孩子 (526)
- 恋爱 (505)
- 婴儿车 (390)
- 宝宝 (328)
- 狮子座 (313)
- 金牛座 (313)
- 摩羯座 (302)
- 白羊座 (301)
- 天蝎座 (294)
- 巨蟹座 (289)
- 双子座 (289)
- 处女座 (285)
- 天秤座 (276)
- 双鱼座 (268)
- 婴儿 (265)
- 水瓶座 (260)
- 射手座 (239)
- 不完美妈妈 (173)
- 跳槽那些事儿 (168)
- baby (140)
- 女婴 (132)
- 生肖 (129)
- 女儿 (129)
- 民警 (127)
- 狮子 (105)
- NBA (101)
- 家长 (97)
- 怀孕 (95)
- 儿童 (93)
- 交警 (89)
- 孕妇 (77)
- 儿子 (75)
- Angelababy (74)
- 父母 (74)
- 幼儿园 (73)
- 医院 (69)
- 童车 (66)
- 女子 (60)
- 郑州 (58)