首页 > 医疗资讯/ 正文
心脏骤停是指心脏射血功能的突然终止,大动脉搏动与心音消失,重要器官(如脑)严重缺血、缺氧,导致生命终止。引起心跳骤停最常见的是心室纤维颤动。若呼唤病人无回应,压迫眶上、眶下无反应,即可确定病人已处于昏迷状态。再注意观察病人胸腹部有无起伏呼吸运动。如触颈动脉和股动脉无搏动,心前区听不到心跳,可判定病人已有心跳骤停。
《2005年美国心脏学会心肺复苏和心血管急救指南》中心脏骤停的常见原因总结为:①缺O2。②低钾血症/高钾血症及其他的电解质异常。③低温/体温过高。④低血容量。⑤低血糖/高血糖。⑥药物。⑦心包填塞。⑧肺栓塞。⑨冠状血管栓塞。⑩气胸,哮喘。
温度控制一直是治疗和预防院外心脏骤停的昏迷复苏患者的脑损伤和相关死亡或残疾的基石之一。一项发表在2002 年,共有 359 名院外心脏骤停患者,推测心脏骤停原因和初始可电击心律。这项试验的结果表明,将温度控制在 33°C 对神经功能的正面影响。虽然这些研究存在高偏倚风险。 但是,各国指南中仍然引入心脏骤停后低温治疗。随后在全球开展了三项主要临床试验,比较低温和常温治疗。
HYPERION 试验于 2019 年发表。HYPERION 随机分配了 584 名院内和院外心脏骤停患者,仅初始无电击节律。院外心脏骤停时,试验研究人员发现,与目标常温治疗相比,有较高比例的参与者存活并获得良好的神经系统结果,但死亡率没有显着差异。
第二项试验是院外心脏骤停 (TTM) 试验,研究发现,与 36°C 相比,33°C 的温度控制没有任何益处。这些发现的临床适用性受到感知局限性的挑战,包括两个试验组都接受了强制性温度控制。
为解决这个问题,第三项试验是院外心脏骤停 (TTM2) 试验,体温过低与正常体温比较,院外心脏骤停参与者的目标温度为 33°C 与正常体温。正常体温被定义为温度为 37.8 °C 或更低,高于此温度的温度会触发使用温度管理设备将温度设定为 37.5°C。 TTM2 试验研究人员得出了与TTM相似的结论,与常温相比,33°C 对生存或神经系统结果没有益处。
因此,最近更新的相关指南不再特别推荐对院外心脏骤停的昏迷复苏患者使用 32 至 36°C 的温度控制;仅作为一种替代治疗选择。不过,仍然有一些人认为低温温度控制仍被保留为一种治疗选择。尤其在一些特定的场景,低体温还可能会产生有益的效果,如初始节律不可电击的患者和更严重的缺氧缺血性损伤的患者。
对于 TTM 和 TTM2 试验,干预是 33°C 的低温;此外,两项试验中的对照物均在正常体温范围内。这些试验采用了类似的方法,其方案强调严格的神经预测、停止生命支持和结构化的面对面随访。在本报告中,我们通过结合两个干预组和两个比较组,对 TTM 和 TTM2 试验的结果进行个体患者数据荟萃分析,从而提供比个体试验更大的统计功效。因此,我们评估了关于院外心脏骤停后低温影响的总体证据,并研究了某些亚组是否可能从低温控制中受益。
本研究采用个体数据的荟萃分析,数据来自于TTM 和 TTM2 试验。TTM 和 TTM2 试验的干预温度均为 33°C。同样,两项试验均采用常温策略作为比较。
研究的主要结局是 6 个月时的全因死亡率。次要结局包括 6 个月时较差的功能结局(改良 Rankin 量表评分为 4 至 6 分)。基于原始试验中设计变量的预定义亚组与干预措施的交互作用如下:年龄(大于或小于中位数)、性别(女性或男性)、初始心律(可电击或不可电击)、恢复时间自主循环(高于或低于中位数)和入院时的循环休克(存在或不存在)。
对于每个感兴趣的结果,麦克马斯特大学的外部合作者根据 Cochrane 偏倚风险工具评估了混杂、选择、测量和报告偏倚影响试验估计的可能性。
结果发现,主要分析包括 2800 名患者,其中 1403 名患者接受低温治疗,1397 名患者接受常温治疗。
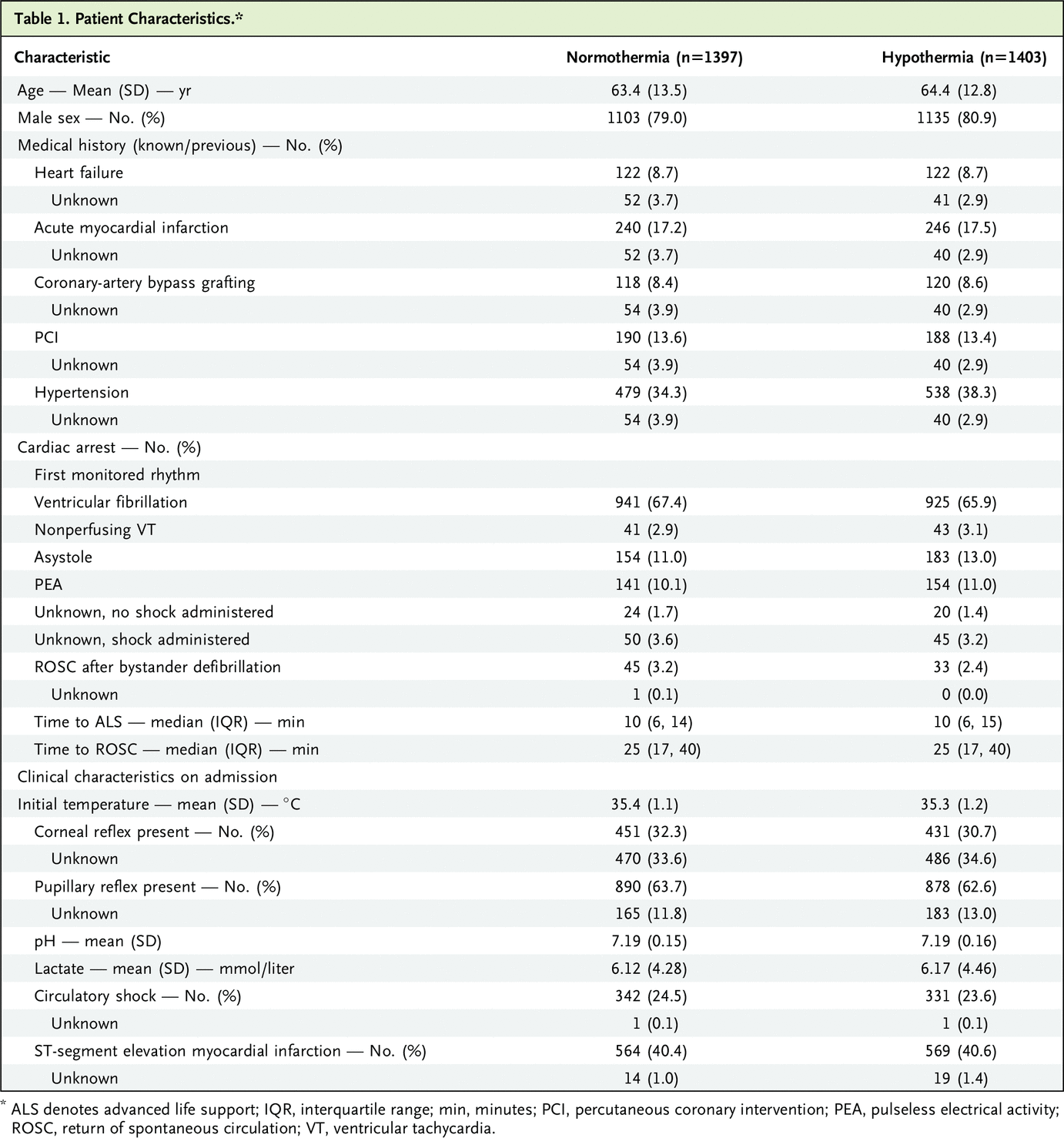
总体而言,2800 名参与者中有 11 名(0.4%)的死亡率数据缺失。低温组 1398 名参与者中有 691 名(49.4%)死亡,常温组 1391 名参与者中有 666 名(47.9%)死亡(低温的相对风险,1.03;95% CI,0.96 至 1.11;P=0.41)(图1).
贝叶斯因子表明,在零假设的假设下,这一结果的可能性是假设体温过低可将死亡的相对风险降低 13.6% 的假设下的 25,000 倍以上。试验序贯分析表明,我们可以拒绝低温降低或增加相对死亡风险 10% 的假设。预先计划的亚组相互作用测试,包括初始可电击与不可电击心律相比,均未显示差异的证据(图 1)。在对亚组的事后分析中,旁观者复苏的患者因体温过低而死亡率更高(图 1)。
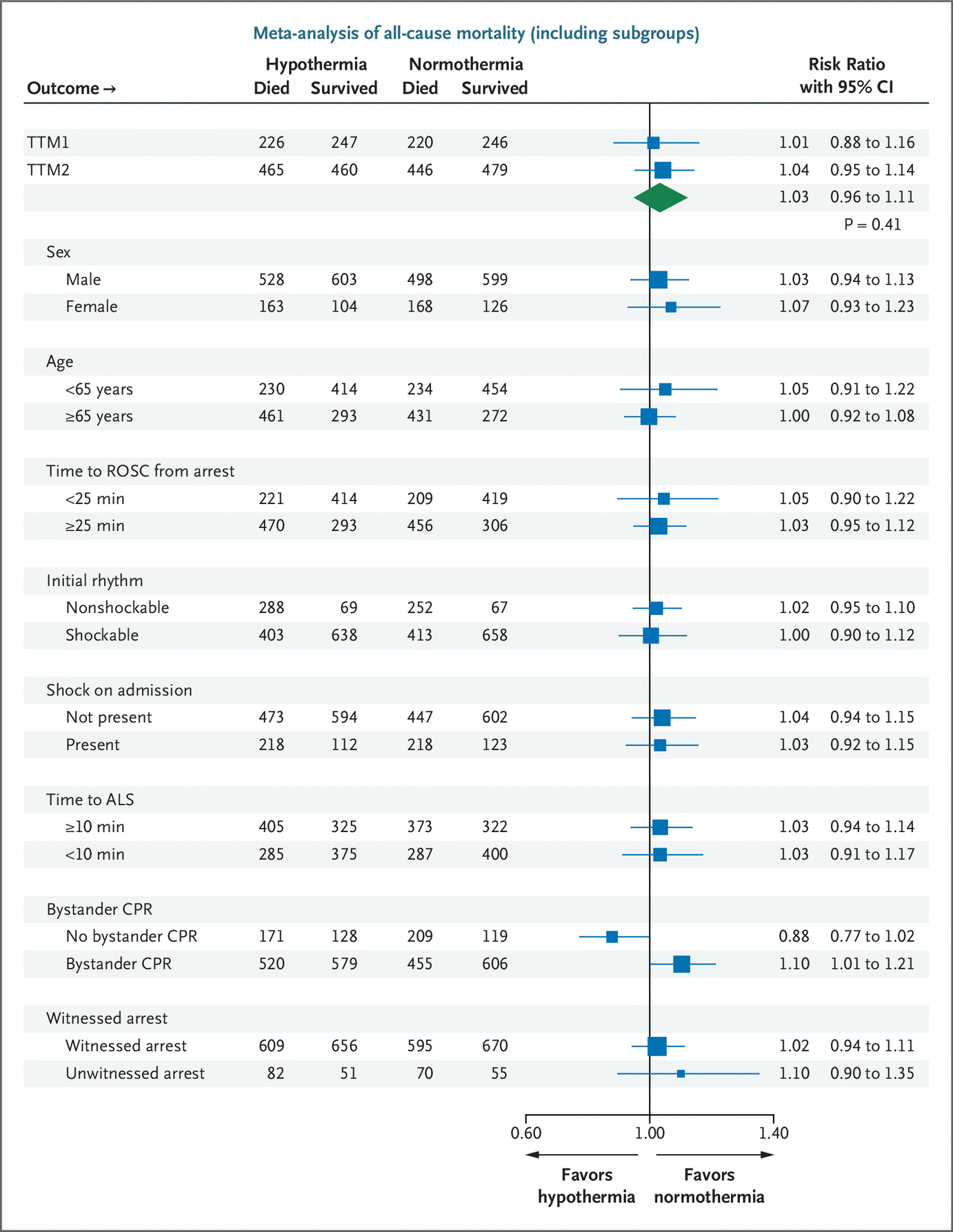
2800 名参与者中有 120 名(4.3%)的功能结果数据缺失。在 6 个月时,低温组 1350 名参与者中的 733 名(54.3%)和常温组 1330 名参与者中的 718 名(54.0%)出现了较差的功能结果(低温的相对风险为 1.01;95% CI,0.94 至 1.08; P = 0.88)(图2)。贝叶斯因子表明,在零假设的假设下,这一结果的可能性比假设低温将不良功能结果的相对风险降低 13.6% 的假设高 9000 倍以上。试验序贯分析表明,我们可以拒绝低温降低或增加不良功能结果的相对风险 8% 的假设。预定义的亚组交互测试,包括初始可电击与不可电击心律相比,均未显示差异的证据(图 2)。在对亚组进行的事后分析中,没有旁观者复苏的患者在体温过低时有更好的功能结果(图 2),而 MIRACLE2 严重程度等级没有差异化效应。其余的事后亚组分析没有显示差异的证据。
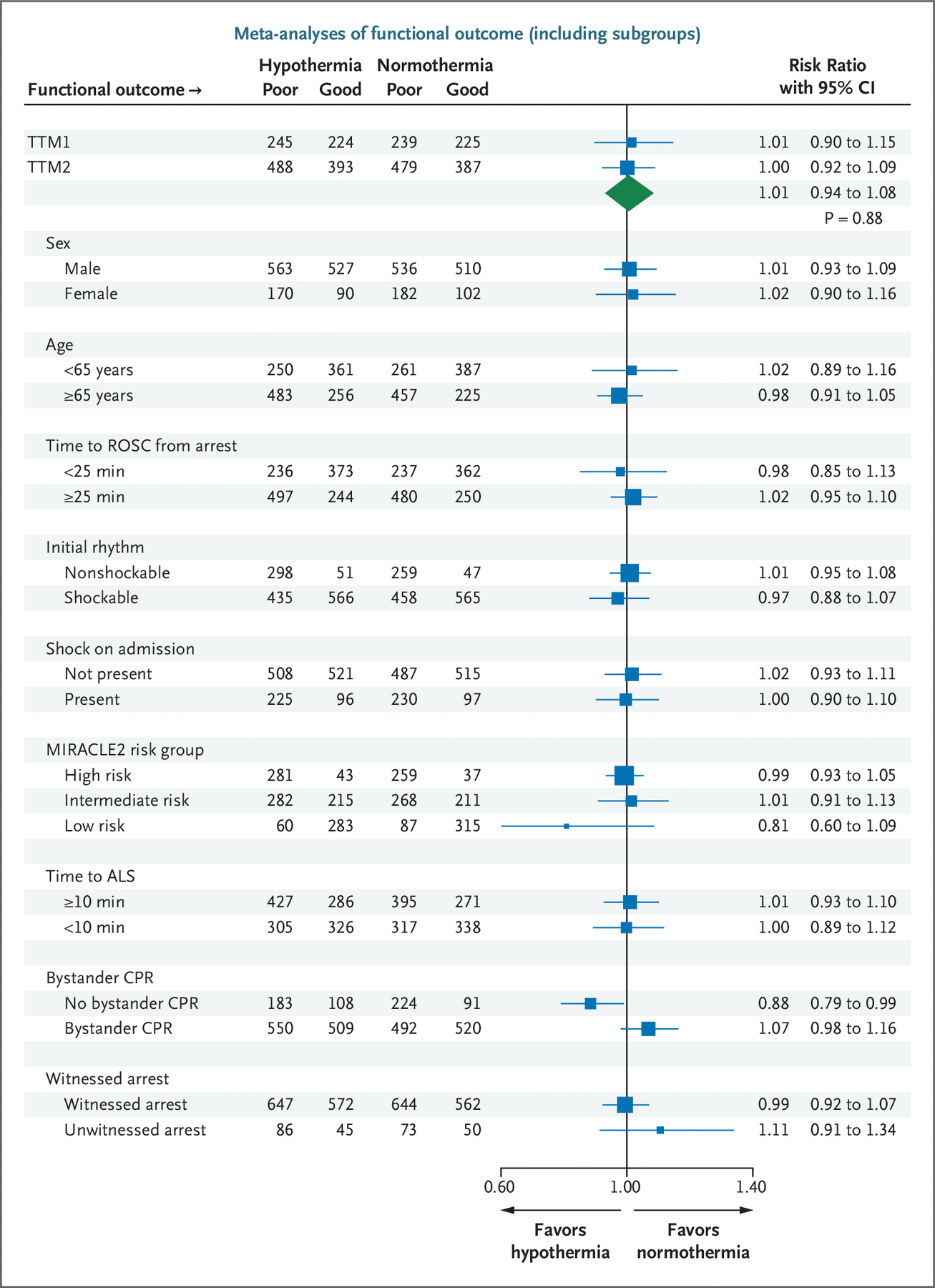
低温组和常温组的死亡时间相似(低温组的风险比为 1.08;95% CI,0.97 至 1.20;P=0.15),补充时序检验也显示无差异(P=0.16)( 图 3)。
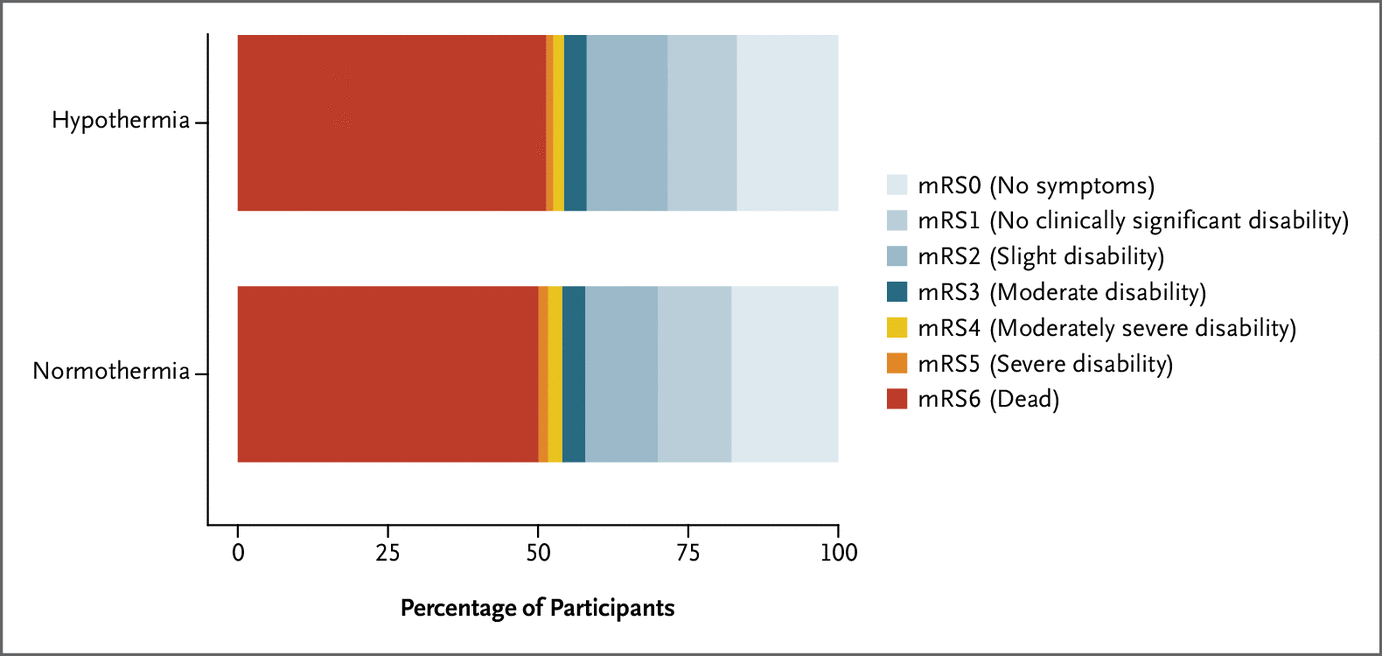
图 4、180 天时的改良 Rankin 量表评分。
改良的 Rankin 量表评分(序数数据)显示低温组和常温组之间没有差异(P=0.44)(图 4)。
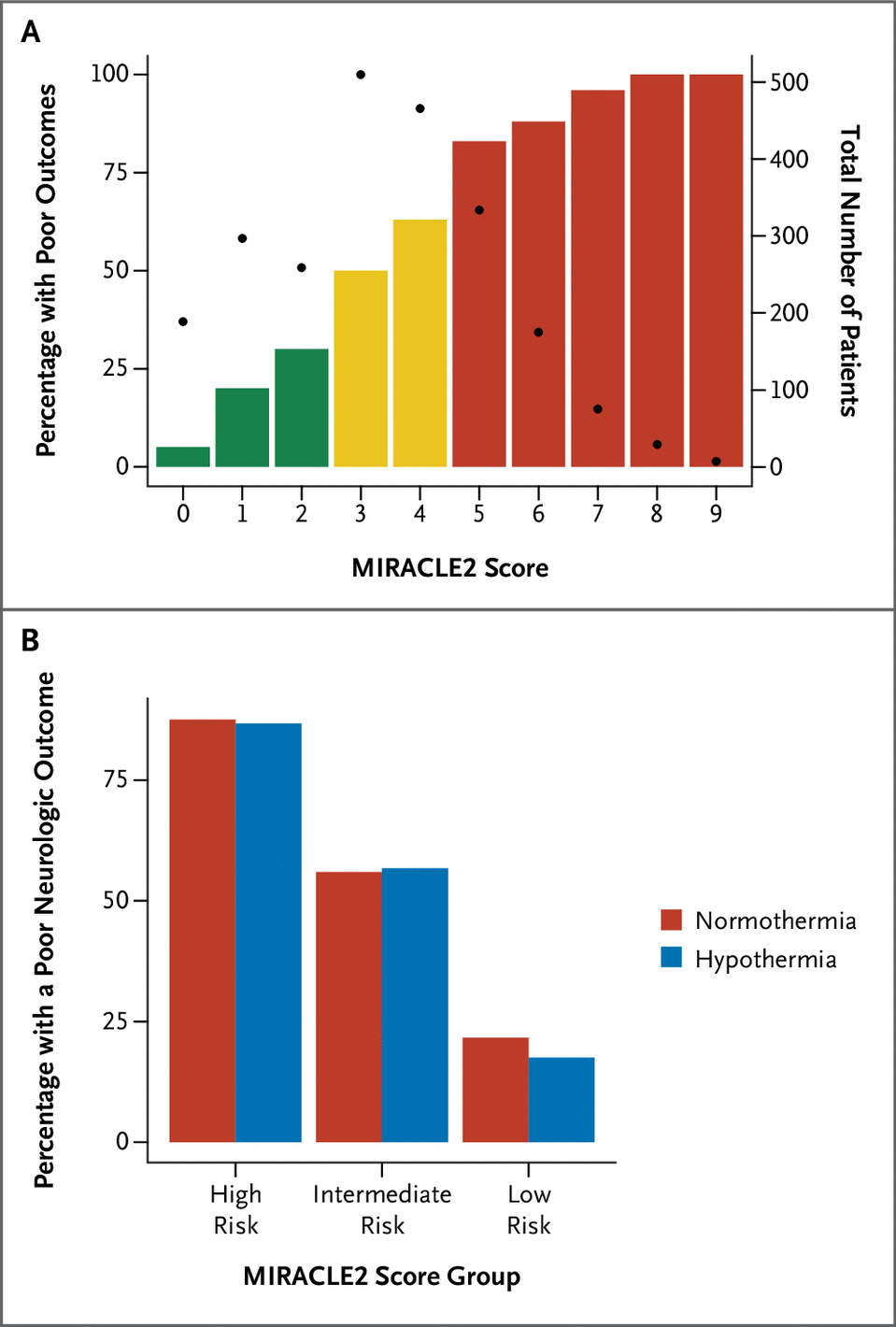
图 5、通过应用 MIRACLE2 评分评估严重性。
有关根据整个队列观察到的 MIRACLE2 评分以及研究人群在风险评分上的分散情况的功能结果介绍,请参见图 5A。 当基于低、中或高 MIRACLE2 风险组对患者进行分层时,我们没有发现相互作用的证据 (P=0.42)(图 5B)。 这是作为事后分析进行的。
从上述结果来看,与常温相比,院外心脏骤停后 33°C 的低温并未有益处。
原始出处:
Hypothermic versus Normothermic Temperature Control after Cardiac Arrest. NEJM Evid 2022; 1 (11) DOI:https://doi.org/10.1056/EVIDoa2200137
- 上一篇:盆腔积液患者有哪些饮食禁忌?
- 下一篇:早孕反应的饮食原则是什么
- 搜索
-
- 1000℃李寰:先心病肺动脉高压能根治吗?
- 1000℃除了吃药,骨质疏松还能如何治疗?
- 1000℃抱孩子谁不会呢?保护脊柱的抱孩子姿势了解一下
- 1000℃妇科检查有哪些项目?
- 1000℃妇科检查前应做哪些准备?
- 1000℃女性莫名烦躁—不好惹的黄体期
- 1000℃会影响患者智力的癫痫病
- 1000℃治女性盆腔炎的费用是多少?
- 标签列表
-
- 星座 (702)
- 孩子 (526)
- 恋爱 (505)
- 婴儿车 (390)
- 宝宝 (328)
- 狮子座 (313)
- 金牛座 (313)
- 摩羯座 (302)
- 白羊座 (301)
- 天蝎座 (294)
- 巨蟹座 (289)
- 双子座 (289)
- 处女座 (285)
- 天秤座 (276)
- 双鱼座 (268)
- 婴儿 (265)
- 水瓶座 (260)
- 射手座 (239)
- 不完美妈妈 (173)
- 跳槽那些事儿 (168)
- baby (140)
- 女婴 (132)
- 生肖 (129)
- 女儿 (129)
- 民警 (127)
- 狮子 (105)
- NBA (101)
- 家长 (97)
- 怀孕 (95)
- 儿童 (93)
- 交警 (89)
- 孕妇 (77)
- 儿子 (75)
- Angelababy (74)
- 父母 (74)
- 幼儿园 (73)
- 医院 (69)
- 童车 (66)
- 女子 (60)
- 郑州 (58)