首页 > 医疗资讯/ 正文
一、引言
在重症监护病房(ICU)中,合理使用抗生素并严格落实感染控制措施,是防范耐药菌产生的关键所在。对于入住 ICU 的患者,恰当且充分的抗生素应用,包括正确选择药物、把握用药时间、精准控制剂量、采用适宜给药途径以及确定合理疗程,对改善感染患者的预后意义重大。以下以一位 70 岁因左侧偏瘫入住 ICU 4 天,入院时留置导尿管并气管插管,现突发高热至 102 华氏度(约 38.9 摄氏度)、寒战且嗜睡的男性患者为例,详细阐述 ICU 抗生素使用的规范流程。
二、抗生素使用关键步骤
(一)制定抗生素选择方案
使用场景分类:ICU 中抗生素使用分为预防性使用(主要集中在围手术期)、培养报告未出时对疑似感染的经验性使用,以及培养结果证实感染后的确定性使用。
选择依据:抗生素的选择需综合多方面因素,涵盖患者临床表现、病情严重程度、可能的病原体及其感染部位、近期抗生素使用情况、当地流行病学和耐药模式,还有感染耐药菌的可能性。例如针对上述 70 岁患者,需考虑其高龄、留置导尿管和气管插管等情况。
记录与审核:开具抗生素的原因和选择依据必须在抗生素医嘱单上清晰记录,同时应定期审核医嘱单,确保其合规、合理。对于疑难病例,需尽早咨询感染病专科医生。
(二)留取合适的培养标本
留取时机:理想状态是在开始使用抗生素之前留取标本。像该患者,应尽快留取血液、尿液、痰液和气管内分泌物。
送检要求:留取的标本需迅速放置于合适培养基中,及时送往微生物实验室并尽快处理,以保证检测结果的准确性。
(三)尽早开始使用抗生素
时间紧迫性:从感染性休克发作起,每延迟一小时使用有效的抗生素,患者因脓毒症死亡的风险就会增加。
执行标准:一旦识别出感染性休克,应在 1 小时内启动抗生素治疗,凸显 “时间就是生命” 的重要性。
(四)合理选择经验性抗生素
谨慎选择的必要性:初始经验性抗生素选择错误会提高死亡率,即便后续依据培养结果及时更换也难以挽回。
选择考量因素:需参考患者病史、基础疾病或临床综合征、社区和医院内病原体药敏模式,以及既往定植模式。一般应避免选用近期使用过的抗生素种类,优先选择对最可能病原菌有活性的广谱抗生素。同时,针对特定临床情况,要考虑病毒 / 真菌 / 寄生虫病原体引发感染的可能性,并开展相关检查。
(五)对感染耐药菌的风险进行分层(表 1)
经典危险因素:参考常见的耐药菌感染危险因素。
新增危险因素:如今,高龄、缺乏生活自理能力 / 认知能力下降、合并肝功能衰竭 / 肾功能衰竭 / 糖尿病 / 免疫抑制,以及存在留置装置(如导尿管)等因素,在评估感染多重耐药菌风险时愈发受到重视。若患者存在一个或多个此类危险因素,应扩大抗生素选择范围,以覆盖潜在病原菌。
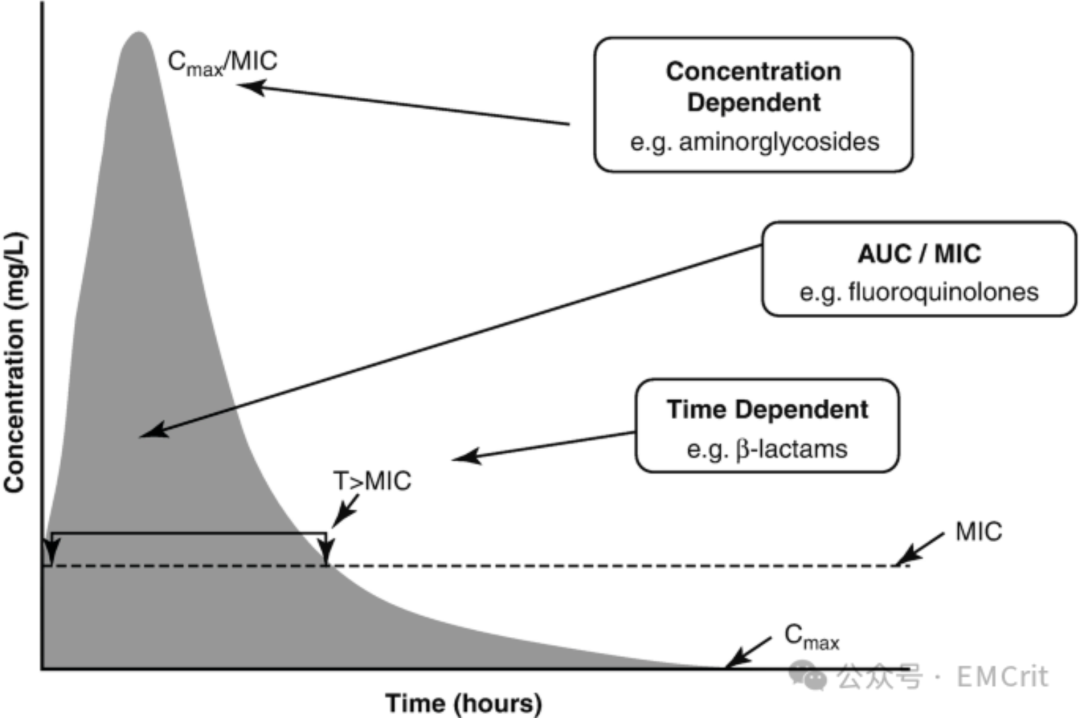
(六)在开具抗生素处方时遵循药代动力学和药效学原则(图 1)
剂量与浓度要求:给予足够的静脉剂量,选用能在推测的脓毒症感染源中达到足够浓度的抗生素。
MIC 与折点:最低抑菌浓度(MIC)是微生物学报告指标,代表抑制微生物生长所需的最低抗生素浓度,折点是用于判定微生物药敏性的公认 MIC 值。需将 MIC 与针对特定微生物的公认抗生素折点对比,MIC 低于折点为敏感,高于折点为耐药,应挑选 MIC / 折点比值最低的抗生素。
给药方式:对于时间依赖性抗生素,如 β- 内酰胺类(最大抑菌效果取决于高于最低抑菌浓度的时间),适宜持续静脉输注;对于浓度依赖性抗生素,如氨基糖苷类(最大抑菌效果取决于抗生素的峰值浓度),应每日一次静脉推注给药。
剂量调整:依据肝肾功能障碍情况调整抗生素剂量。此外,在创伤、烧伤和早期脓毒症中,常因液体复苏导致药物分布容积增加,出现增强的肾脏清除率(肾小球滤过率升高),此时需增加抗生素剂量以达到治疗浓度。
(七)每日对患者进行评估,培养结果出来后及时降阶梯使用抗生素
临床评估:需频繁评估患者临床反应,若患者反应良好,应降阶梯使用抗生素,换用窄谱抗生素。
依据检查结果决策:依据临床医生判断以及实验室检查信息,如白细胞增多症减轻、C 反应蛋白降低和降钙素原水平较低等,决定继续使用、换用窄谱抗生素或停用抗菌药物。合理借助细菌药敏谱区分定植菌和病原菌,并在与微生物学家和感染病专科医生协商后,挑选合适的抗生素。
(八)在特定情况下考虑联合使用抗生素
适用病原菌:针对难以治疗的多重耐药病原菌,如不动杆菌属和铜绿假单胞菌属,有必要联合使用抗生素(针对同一病原菌使用两种合适的抗生素)。
适用患者群体:中性粒细胞减少伴严重脓毒症的患者,以及部分患有严重铜绿假单胞菌感染并伴有呼吸衰竭和休克的患者,也应采用联合治疗。对于肺炎球菌菌血症,推荐联合使用 β- 内酰胺类和大环内酯类抗生素。同时,要避免联合使用如万古霉素与哌拉西林 / 他唑巴坦这样可能增加肾毒性的组合。
(九)确定抗生素治疗疗程
疗程灵活性:治疗疗程因人而异,多数患者中,较短疗程(4 至 7 天)与较长疗程(7 至 14 天)疗效相当。
特殊情况考量:对于临床反应缓慢、感染灶无法引流或存在免疫缺陷(包括中性粒细胞减少症)的患者,较长疗程可能更为适宜。若培养结果为阴性且临床反应良好,大多数抗生素可在 5 天内停用。而不动杆菌属和铜绿假单胞菌感染导致的严重脓毒症,治疗疗程应延长。
(十)实施抗生素管理计划
团队组建:组建由微生物学家、感染控制护士、感染病专科医生和临床药师构成的抗生素管理团队。
人员培训:对 ICU 工作人员开展抗生素管理原则的教育至关重要。
资源利用:合理运用当地细菌药敏谱,充分挖掘微生物实验室提供的信息,与微生物学家及其他参与开具抗生素处方的医生紧密合作。同时,借助计算机化的电子健康记录和临床决策支持系统,及时提醒医生降阶梯使用和停用抗生素。
表 1:耐药菌感染的危险因素(略)

图 1:药代动力学和药效学原则(略)
- 搜索
-
- 1000℃李寰:先心病肺动脉高压能根治吗?
- 1000℃除了吃药,骨质疏松还能如何治疗?
- 1000℃抱孩子谁不会呢?保护脊柱的抱孩子姿势了解一下
- 1000℃妇科检查有哪些项目?
- 1000℃妇科检查前应做哪些准备?
- 1000℃女性莫名烦躁—不好惹的黄体期
- 1000℃会影响患者智力的癫痫病
- 1000℃治女性盆腔炎的费用是多少?
- 标签列表
-
- 星座 (702)
- 孩子 (526)
- 恋爱 (505)
- 婴儿车 (390)
- 宝宝 (328)
- 狮子座 (313)
- 金牛座 (313)
- 摩羯座 (302)
- 白羊座 (301)
- 天蝎座 (294)
- 巨蟹座 (289)
- 双子座 (289)
- 处女座 (285)
- 天秤座 (276)
- 双鱼座 (268)
- 婴儿 (265)
- 水瓶座 (260)
- 射手座 (239)
- 不完美妈妈 (173)
- 跳槽那些事儿 (168)
- baby (140)
- 女婴 (132)
- 生肖 (129)
- 女儿 (129)
- 民警 (127)
- 狮子 (105)
- NBA (101)
- 家长 (97)
- 怀孕 (95)
- 儿童 (93)
- 交警 (89)
- 孕妇 (77)
- 儿子 (75)
- Angelababy (74)
- 父母 (74)
- 幼儿园 (73)
- 医院 (69)
- 童车 (66)
- 女子 (60)
- 郑州 (58)