首页 > 医疗资讯/ 正文
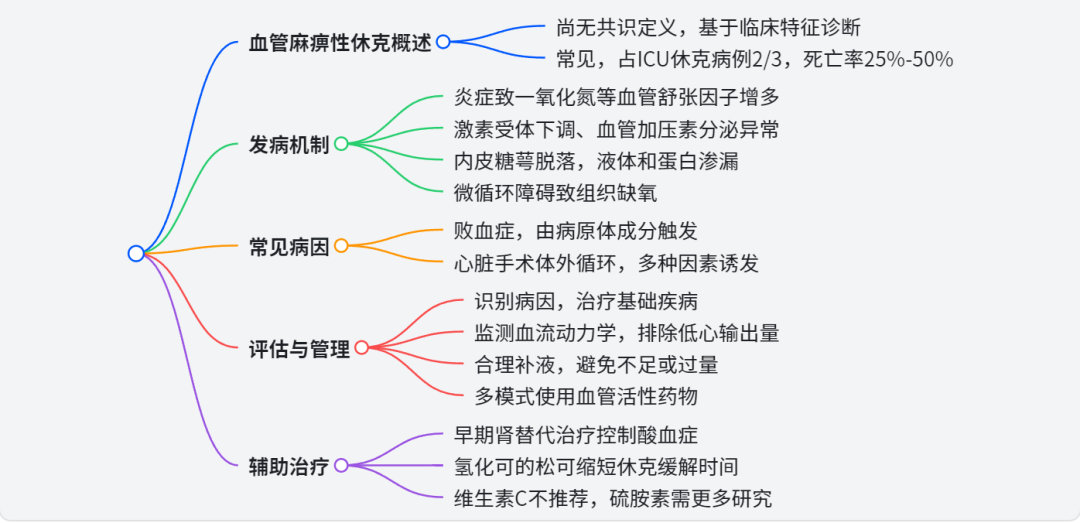
血管麻痹性休克是一种常见且死亡率较高的病症,在 ICU 收治的休克病例中占比可达三分之二,败血症和心脏手术后体外循环(CPB)是其两个重要病因,相关死亡率在 25%-50% 之间。目前,该病症尚无统一的定义,一般基于持续低血压、血管扩张、升压药需求增加、毛细血管渗漏和组织低灌注等临床特征进行诊断。
发病机制
血管舒张:炎症促使内源性血管舒张因子生成增加,其中一氧化氮最为关键。炎症细胞因子使诱导型一氧化氮合酶(iNOS)上调,一氧化氮增多,激活鸟苷酸环化酶,进而使血管平滑肌舒张;同时,一氧化氮还可激活钾 - 三磷酸腺苷(K-ATP)通道,导致细胞膜超极化,血管平滑肌收缩功能受损。
血管低反应性:循环中高浓度的肾上腺素、去甲肾上腺素和血管紧张素 II 使相应激素受体下调;血管加压素持续分泌会导致垂体后叶储存耗尽,对低血容量的反应性降低;代谢性酸中毒也会激活 K-ATP 通道,使儿茶酚胺受体脱敏。
毛细血管渗漏:炎症介质释放使血管内皮糖萼脱落,破坏内皮细胞连接,导致液体和血浆蛋白从血管内转移到血管外;糖萼脱落还会促使血管内表面黏附分子表达增加,引发微血栓形成,阻碍毛细血管血流。
组织缺氧:上述机制共同作用,造成血管内血容量不足、组织水肿和终末器官低灌注,还可能影响肺微循环,引发急性呼吸窘迫综合征(ARDS)。
常见病因:败血症、心脏手术(尤其是使用 CPB 的手术,发生率为 5%-25%)、重大非心脏手术、重大创伤、胰腺炎、烧伤、缺血 - 再灌注损伤、过敏反应、肾上腺功能不全、肝功能衰竭、高位神经轴麻、药物中毒(如钙通道阻滞剂过量)、高位脊髓损伤等。
评估与管理
初步评估:识别休克的主要病因,治疗潜在病理过程(如对败血症使用抗生素),启动支持治疗(静脉补液、使用血管活性药物、机械通气),并排除其他休克原因。
血流动力学评估:患者常表现为低血压(平均动脉压 <65mmHg,舒张压 < 40-50mmHg),部分患者外周温暖、脉搏有力,但心脏手术后患者可能无此表现。肺动脉导管(PAC)用于心脏手术患者,可显示高心输出量(心脏指数> 2.5L min⁻¹ m⁻² )和低全身血管阻力(全身血管阻力指数 < 800 dyne s cm⁻⁵ );目前,超声心动图和动脉波形脉搏轮廓分析也用于评估血流动力学状态。
液体治疗:静脉补液是一线治疗方法,但恢复循环血量通常无法单独纠正低血压。对于败血症患者,指南建议初始补液量至少为 30ml/kg,但早期目标导向治疗(滴定至固定的中心静脉压或中心静脉血氧饱和度终点)与常规治疗相比,并未显示出更好的效果。识别对液体有反应的患者并不容易,脉搏压力变异和超声心动图引导下测量左心室流出道速度时间积分等方法可能有用。
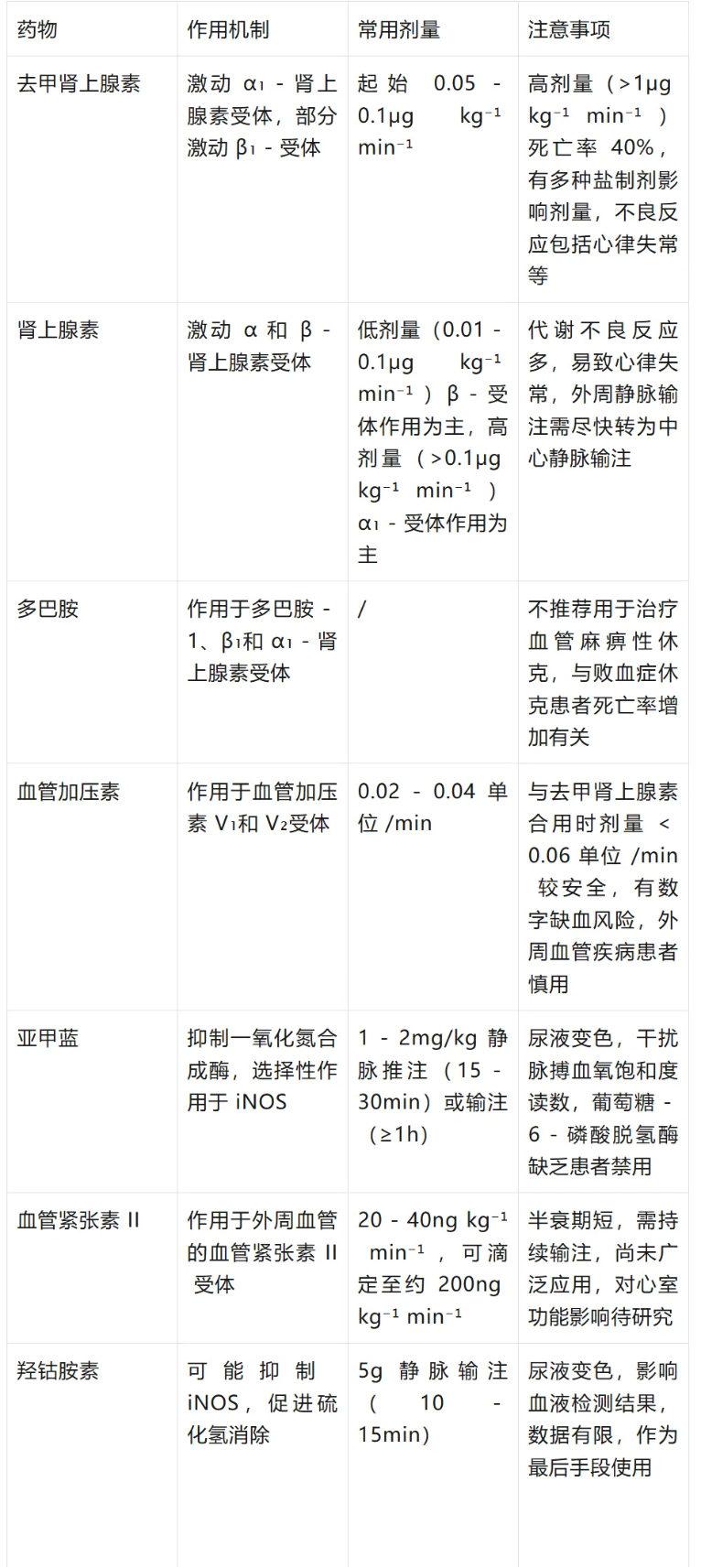
血管活性药物治疗:血管活性药物与静脉补液是支持治疗的主要手段,多模式治疗(针对不同受体)可能是最佳策略。常用药物包括去甲肾上腺素(指南推荐为败血症休克的一线药物,起始剂量 0.05-0.1μg kg⁻¹ min⁻¹ )、肾上腺素(具有正性肌力作用,但有代谢不良反应和致心律失常风险)、多巴胺(因致心律失常风险不推荐使用)、血管加压素(通常在去甲肾上腺素剂量超过 0.2μg kg⁻¹ min⁻¹ 时作为节省去甲肾上腺素的药物使用,常用剂量 0.02-0.04 单位 /min)。新型药物如亚甲蓝(剂量 1-2mg/kg,可抑制一氧化氮合成酶)、血管紧张素 II(常用剂量 20-40ng kg⁻¹ min⁻¹ ,可滴定至约 200ng kg⁻¹ min⁻¹ )、羟钴胺素(作为血管活性药物的数据有限,通常作为最后手段使用),但这些药物在安全性和有效性方面仍需进一步研究。
辅助治疗
肾替代治疗:早期进行肾替代治疗有助于控制酸血症和管理急性肾损伤。
皮质类固醇:两项大型多中心试验对皮质类固醇在败血症休克中的应用进行了研究,虽然结果不一致,但总体而言,使用氢化可的松(200mg/d,静脉注射,共 7 天)是合理的,可缩短休克缓解时间。
维生素 C 和硫胺素:多中心试验显示高剂量维生素 C 会增加败血症患者的不良事件,因此不推荐使用;硫胺素在败血症休克且硫胺素缺乏患者中的补充可能有益,但仍需进一步研究证实。
关键问题
血管麻痹性休克的诊断依据有哪些?
答案:目前尚无统一的诊断标准,主要依据临床特征诊断,包括持续低血压(平均动脉压 <65mmHg,舒张压 < 40 - 50mmHg)、由病理性血管扩张导致的升压药需求增加、毛细血管渗漏和组织低灌注的证据。此外,患者可能有温暖的外周、有力的外周脉搏(心脏手术后可能无此表现)、高心输出量(心脏指数> 2.5L min⁻¹ m⁻² )、低全身血管阻力(全身血管阻力指数 < 800 dyne s cm⁻⁵ )等血流动力学特征,还可能出现微循环障碍表现,如外周皮肤发凉、花斑、毛细血管再充盈时间延长(>3s)、血清乳酸升高等。
与其他类型的休克相比,血管麻痹性休克在治疗上有哪些独特之处?
答案:血管麻痹性休克治疗的独特之处在于,其治疗强调多模式血管活性药物治疗,针对多个不同受体,以实现血流动力学目标并减少药物特异性不良反应。例如,去甲肾上腺素、肾上腺素、血管加压素等联合使用。在液体治疗方面,恢复循环血量通常无法单独纠正低血压,需精准识别对液体有反应的患者。此外,一些在其他休克中不常用的药物,如亚甲蓝、血管紧张素 II 等,在血管麻痹性休克治疗中有一定的研究和应用前景,但仍需进一步研究确定其安全性和有效性。
为什么说血管紧张素 II 是一种有前景的治疗血管麻痹性休克的药物,但还需要进一步研究?
答案:血管紧张素 II 是一种有前景的治疗药物,因为在 ATHOS - 3 多中心随机试验中,对于接受去甲肾上腺素 > 0.2μg kg⁻¹ min⁻¹ 的患者,它比单独使用去甲肾上腺素更能有效升高动脉压,且在 48 小时时,接受血管紧张素 II 治疗的患者序贯器官衰竭评估(SOFA)得分更低。此外,一项事后分析发现它对急性肾损伤患者的肾功能恢复有改善作用。然而,它还需要进一步研究,原因在于其目前尚未广泛应用,且对于其对患者预后的影响以及在心室功能受损情况下的安全性,仍存在许多未解答的问题。
- 上一篇:脓毒性休克中的血压怎么个体化管理
- 下一篇:银屑病药物研发管线与市场全景
- 搜索
-
- 1000℃李寰:先心病肺动脉高压能根治吗?
- 1000℃除了吃药,骨质疏松还能如何治疗?
- 1000℃抱孩子谁不会呢?保护脊柱的抱孩子姿势了解一下
- 1000℃妇科检查有哪些项目?
- 1000℃妇科检查前应做哪些准备?
- 1000℃女性莫名烦躁—不好惹的黄体期
- 1000℃会影响患者智力的癫痫病
- 1000℃治女性盆腔炎的费用是多少?
- 标签列表
-
- 星座 (702)
- 孩子 (526)
- 恋爱 (505)
- 婴儿车 (390)
- 宝宝 (328)
- 狮子座 (313)
- 金牛座 (313)
- 摩羯座 (302)
- 白羊座 (301)
- 天蝎座 (294)
- 巨蟹座 (289)
- 双子座 (289)
- 处女座 (285)
- 天秤座 (276)
- 双鱼座 (268)
- 婴儿 (265)
- 水瓶座 (260)
- 射手座 (239)
- 不完美妈妈 (173)
- 跳槽那些事儿 (168)
- baby (140)
- 女婴 (132)
- 生肖 (129)
- 女儿 (129)
- 民警 (127)
- 狮子 (105)
- NBA (101)
- 家长 (97)
- 怀孕 (95)
- 儿童 (93)
- 交警 (89)
- 孕妇 (77)
- 儿子 (75)
- Angelababy (74)
- 父母 (74)
- 幼儿园 (73)
- 医院 (69)
- 童车 (66)
- 女子 (60)
- 郑州 (58)